TẠM DỊCH:
Bài viết có 5 phần:
- Buồng trứng bình thường
- Nang chức năng
- Các tổn thương nang và giống nang lành tính khác
- Các u nang buồng trứng lành tính
- Các u nang buồng trứng ác tính
1. Buồng trứng bình thường
Độ tuổi sinh sản (premenopause)
Buồng trứng bình thường chứa hơn hai triệu tế bào trứng nguyên thủy khi mới sinh, khoảng 10 tế bào trong số đó trưởng thành mỗi chu kỳ kinh nguyệt. Trong số 10 nang noãn trưởng thành ( Graafian follicles) chỉ có một nang trở thành nang noãn trội và phát triển đến kích thước 18-20 mm vào giữa chu kỳ, khi nó vỡ ra để giải phóng trứng. Chín nang còn lại thoái hóa và xơ hóa. Sau khi phóng noãn, nang noãn trội ( dominant follicle) xẹp xuống, các tế bào hạt ở lớp nội mạc tăng sinh và sưng phồng lên tạo thành hoàng thể (corpus luteum) của chu kỳ kinh nguyệt. Trong vòng 14 ngày, hoàng thể bị thoái hóa và để lại sẹo xơ trắng.
Các nang noãn trưởng thành (Graafian follicles)
Buồng trứng bình thường ở phụ nữ tuổi sinh sản (pre-menopausal women ) chứa các nang nhỏ. Hình ảnh cho thấy hai buồng trứng bình thường với vài nang đơn giản, trống âm phù hợp với nang noãn trưởng thành.
Trên chuỗi xung T2, các nang noãn trưởng thành được nhìn thấy như những nang tăng tín hiệu bao quanh bởi mô buồng trứng giảm tín hiệu.
Cạm bẫy trên DG-PET – buồng trứng bình thường tuổi sinh sản
Ở một số phụ nữ tuổi sinh sản, buồng trứng bình thường có thể dương tính mạnh với PET, tùy thuộc vào ngày thứ mấy trong chu kỳ kinh nguyệt. Vì ở phụ nữ tuổi sinh sản, buồng trứng dương tính với PET có thể là một khối u phần phụ hoặc là hoàn toàn bình thường, điều quan trọng là phải nắm được khả năng hấp thu FDG sinh lý giữa chu kỳ và tương quan kết quả này với bệnh sử. Vì vậy, tiến hành làm FDG-PET ở phụ nữ tuổi sinh sản, nên được hẹn làm vào tuần đầu tiên của chu kỳ kinh nguyệt.
Ở phụ nữ sau mãn kinh, buồng trứng bình thường chỉ có sự hấp thu tối thiểu FDG. Bất kỳ sự tăng hấp thu FDG nào của buồng trứng ở nhóm tuổi này là nghi ngờ có thể có u.
Sau mãn kinh (postmenopause)
Sau mãn kinh được định nghĩa là thời gian vô kinh từ 1 năm trở lên. Ở các nước phương Tây độ tuổi mãn kinh trung bình là 51-53 tuổi. Ở phụ nữ sau mãn kinh, buồng trứng thường nhỏ hơn và dần dần ngừng hình thành các nang noãn trưởng thành. Tuy nhiên, lưu ý rằng u nang noãn (follicular cyst) có thể tồn tại vài năm sau khi mãn kinh.
Trên chuỗi xung T2 mặt cắt vành ở phụ nữ sau mãn kinh, buồng trứng là một đám mô giảm tín hiệu nằm gần đầu gần của dây chằng tròn. Trên chuỗi xung T2mặt cắt ngang cũng cho thấy buồng trứng trái giảm tín hiệu, không có nang noãn. Mặc dù có hơi rõ, nhưng điều này có khả năng là hoàn toàn bình thường. Chỉ khi tình cờ, có hình ảnh trước đó cho thấy có tổn thương đang tiến triển, chẩn đoán phân biệt của bạn sẽ bắt đầu với một tổn thương đặc lành tính như u sợi (ovarian fibroma) hoặc u vỏ sợi buồng trứng (fibrothecoma).
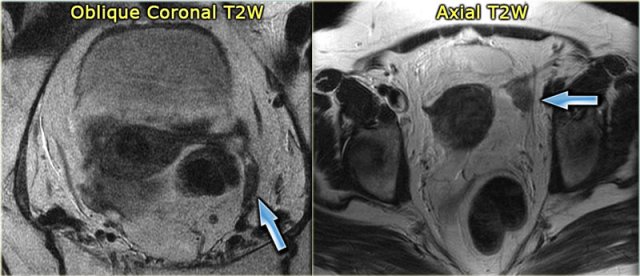
2. Functional cysts (Các nang chức năng)
Cho đến nay, các tổn thương dạng nang buồng trứng phổ biến nhất là nang buồng trứng cơ năng lành tính. Nang chức năng là những nang noãn trưởng thành hoặc những hoàng thể đã phát triển quá lớn hoặc bị xuất huyết nhưng bản chất lành tính. Trong giai đoạn sớm sau mãn kinh, 1-5 năm sau kỳ kinh cuối cùng, vẫn có thể xảy ra các chu kỳ phóng noãn lẻ tẻ và có thể thấy các nang buồng trứng. Ngay cả trong giai đoạn muộn của mãn kinh, được định nghĩa là sau 5 năm kể từ kỳ kinh nguyệt cuối cùng, khi sự rụng trứng không thể xảy ra, các nang đơn giản kích thước nhỏ có thể được nhìn thấy ở 20% phụ nữ.
U nang noãn (Follicular cyst)
Một nang noãn trưởng thành trội (A dominant Graafian follicle) đôi khi không rụng trứng và không thoái triển. Khi nang này có kích thước lớn hơn 3 cm thì được gọi là u nang noãn (Follicular cyst). U nang noãn thường từ 3-8 cm, nhưng có thể trở nên lớn hơn nhiều. Trên siêu âm các u nang noãn biểu hiện như một nang đơn giản,đơn thùy, trống âm, có thành mỏng nhẵn, không có các nốt ngấm thuốc hoặc các thành phần đặc khác, không có vách ngấm thuốc và không có dịch ổ bụng nhiều hơn dịch sinh lý. Các u nang noãn thường sẽ tự biến mất khi theo dõi.
Nang hoàng thể (Corpus luteum cyst)
Hoàng thể có thể đóng kín lại và chứa đầy dịch hoặc máu, tạo thành nang hoàng thể. Hình ảnh siêu âm qua ngã âm đạo cho thấy một nang buồng trứng hỗn hợp kích thước nhỏ (a small complex ovarian cyst) kèm có tín hiệu mạch ở thành trên Doppler năng lượng. Hình ảnh Doppler đặc trưng được gọi là ‘vòng lửa’ (ring of fire’). Lưu ý, có sự truyền sóng âm đi qua tốt (tăng cường âm thành sau) và không có tín hiệu mạch bên trong, phù hợp với nang hoàng thể thoái triển một phần. Hãy nhớ rằng phụ nữ đang sử dụng thuốc tránh thai thường sẽ không hình thành hoàng thể, vì thuốc tránh thai ngăn cản sự rụng trứng. Mặt khác, sử dụng thuốc hỗ trợ sinh sản có tác dụng kích thích rụng trứng, làm tăng khả năng phát triển nang hoàng thể.
Một trường hợp khác với ‘vòng lửa’ điển hình trên siêu âm. Trên mô bệnh học có thể thấy rõ nang xuất huyết xẹp xuống.
Nang hoàng thể trên MRI: hình ảnh trên chuỗi xung T2 mặt cắt ngang cho thấy một nang hoàng thể thoái triển (mũi tên). Đây là hình ảnh bình thường. Buồng trứng bên phải cũng bình thường.
Nang buồng trứng xuất huyết ( Hemorrhagic ovarian cyst)
Khi một nang noãn trưởng thành hoặc u nang noãn xuất huyết, một u nang buồng trứng xuất huyết hỗn hợp (a complex hemorrhagic ovarian cyst (HOC)) được hình thành. Trên siêu âm, nang buồng trứng xuất huyết biểu hiện như một nang đơn thùy thành mỏng với các sợi fibrin hoặc hồi âm kém và dẫn truyền sóng siêu âm tốt.
Trên MRI, nang xuất huyết tăng tín hiệu trên T1-FatSat trước tiêm, và giảm tín hiệu trên T2. Trong nang, không được có tín hiệu mạch trên siêu âm Doppler hoặc ngấm thuốc trên CT hoặc MRI. Nang buồng trứng xuất huyết có độ dày thành thay đổi, và thường xuyên có thể nhìn thấy tín hiệu mạch ngoại vi. Về mặt lâm sàng, triệu chứng cổ điển là đau bụng cấp. Tuy nhiên HOC cũng có thể phát hiện tình cờ ở bệnh nhân không có triệu chứng.
Hình ảnh siêu âm cho thấy nhiều nang đơn giản và một nang hỗn hợp buồng trứng phải (mũi tên đỏ). Ảnh sau cho thấy hồi âm kém lan tỏa và không có tín hiệu mạch trên Doppler. Lưu ý rằng có tăng cường âm thành sau(mũi tên màu xanh). Những dấu hiệu này chỉ ra sự hiện diện của nang xuất huyết.
Tiếp tục với hình ảnh MRI. Hình ảnh trên chuỗi xung T2 mặt cắt ngang và dọc cùng một bệnh nhân. Buồng trứng phải có nhiều nang đơn giản tăng tín hiệu trên T2, thành mỏng và không có thành phần đặc. Trên hình ảnh cắt ngang có một tổn thương giảm tín hiệu trên T2, tức là một nang hỗn hợp (mũi tên). Có lượng ít dịch ổ bụng xung quanh buồng trứng phải, nhưng không đủ để gây lo ngại về khả năng có khối u.
Trên T1 không xóa mỡ, nang hỗn hợp tăng tín hiệu, chỉ ra có thành phần mỡ hoặc máu. Trên T1 xóa mỡ, tổn thương vẫn tăng tín hiệu nên loại trừ tổn thương chứa mỡ. Sau tiêm Gadolinium, không có sự ngấm thuốc, xác nhận rằng đây là một nang buồng trứng xuất huyết. Lạc nội mạc tử cung dạng nang hay Nang lạc nội mạc (Endometriomas, chocolate cysts, endometriotic cysts) sẽ là một chẩn đoán phân biệt. Lưu ý rằng hình ảnh xóa nền (subtraction images) là tốt nhất để chứng minh không có sự ngấm thuốc ở một tổn thương mà đã tăng tín hiệu trên T1 trước tiêm.
Hình ảnh siêu âm cho thấy buồng trứng bên phải và bên trái: ở cả hai bên dường như có tổn thương đặc. Tuy nhiên, có tăng cường âm thành sau, điều này chỉ ra có thể là nang xuất huyết. Trên Siêu âm Doppler (không đưa ra ở đây) không có tín hiệu mạch. Tiếp tục kiểm tra MRI.
Trên chuỗi xung T1 cả hai tổn thương đều tăng tín hiệu chỉ ra có mỡ, máu hoặc dịch có nồng độ protein cao. Xóa mỡ không làm giảm tín hiệu trong những tổn thương này. Hình ảnh trên xung xóa mỡ loại trừ u quái chứa mỡ và khẳng định dịch xuất huyết.
Trên chuỗi xung T2 mặt cắt ngang, cả hai tổn thương đều cho thấy dấu hiệu ‘bóng râm’ (‘shading’)điển hình. Sự giảm dần tín hiệu trên chuỗi xungT2 được cho là do sự kết hợp giữa tăng độ nhớt và tăng nồng độ protein và sắt đối với phần thấp của tổn thương. Không có sự ngấm thuốc nào trên hình ảnh xóa nền (“Sau tiêm” trừ “trước tiêm”: Post-Gadolinium minus Pre-Gadolinium). Một lần nữa, xóa nền rất hữu ích trong những trường hợp như thế này: nếu không thì sự tăng tín hiệu do Gadolinium gây ra trên hình ảnh mà đã rất tăng tín hiệu trước tiêm sẽ rất khó để đánh giá.
3. Các tổn thương nang và giống nang lành tính khác (Other benign cystic and cyst-like lesions)
Endometrioma/ chocolate cysts/ endometriotic cysts (Lạc nội mạc tử cung dạng nang hay Nang lạc nội mạc tử cung
Nang lạc nội mạc tử cung là một loại nang được hình thành khi mô nội mạc tử cung phát triển bên ngoài tử cung. Nó ảnh hưởng đến phụ nữ trong giai đoạn sinh sản và có thể gây đau vùng chậu mãn tính liên quan đến kinh nguyệt. Nang lạc nội mạc tử cung ở buồng trứng chiếm khoảng 75% bệnh nhân lạc nội mạc tử cung (endometriosis).
Trên siêu âm, Nang lạc nội mạc tử cung có thể thay đổi nhưng tuyệt đại đa số (khoảng 95%) bệnh nhân có nang giảm âm đồng nhất điển hình với hồi âm âm kém lan tỏa. Hiếm khi trống âm, bắt chước một nang buồng trứng chức năng. Nang lạc nội mạc tử cung có thể có đa thùy và có những vách mỏng hoặc thậm chí dày.
Khoảng một phần ba số bệnh nhân, khi kiểm tra cẩn thận, có thể thấy các nốt tăng âm nhỏ bám thành. Chúng được cho là sự lắng đọng cholesterol, nhưng cũng có thể là các cục máu đông nhỏ hoặc cặn lắng. Điều quan trọng là phải phân biệt các nốt này với các nốt thực sự ở thành. Khi có những nốt này, có khả năng là nang lạc nội mạc tử cung ở buồng trứng. Siêu âm qua ngã âm đạo cho thấy nang lạc nội mạc tử cung ở buồng trứng điển hình, với các nốt tăng âm bám thành. Trên siêu âm Doppler không có tín hiệu mạch ở những nốt này (không đưa ra ở đây).
Trường hợp tiếp theo là hình ảnh siêu âm qua ngã âm đạo cho thấy tổn thương dạng nang có cấu trúc tăng âm. Một loạt chẩn đoán phân biệt rộng rãi bao gồm u nang buồng trứng với thành phần đặc, u quái trưởng thành với nốt Rokitansky tăng âm, nang xuất huyết có cục máu đông và nang lạc nội mạc tử cung ở buồng trứng có cục máu đông hoặc cặn lắng.
Trên CT và MRI: CT(cắt lớp vi tính) được yêu cầu cho thấy cùng một tổn thương phần nang chiếm chủ yếu. Nếu cần hình ảnh bổ sung cho các u nang không rõ ràng trên siêu âm, tốt hơn là chụp MRI. Hình ảnh trên chuỗi xung T2 ở bên phải tương quan với hình ảnh siêu âm: các nang lạc nội mạc tử cung thường có dấu”bóng râm” (shading)
Trường hợp tiếp theo là một tổn thương buồng trứng giảm âm nhẹ và đơn thùy và tăng cường âm thành sau. Không có tín hiệu mạch bên trong và ở thành trên Doppler. Trên siêu âm, đây một lần nữa có thể là nang xuất huyết hoặc nang lạc nội mạc tử cung. Tiếp tục với các hình ảnh MRI.
Hội chứng buồng trứng đa nang (Polycystic ovary syndrome)
Hội chứng buồng trứng đa nang (PCOS) còn được gọi là hội chứng Stein-Leventhal. Hình ảnh có thể gợi ý chẩn đoán. Các tiêu chuẩn hình ảnh:
- 10 hoặc nhiều nang đơn giản ngoại vi
- Thường có hình ảnh đặc trưng ‘chuỗi ngọc’ (‘string-of-pearls’).
- Buồng trứng thường to ra, mặc dù ở 30% bệnh nhân, buồng trứng có thể tích bình thường.
Những bệnh nhân này thường có chu kỳ kinh nguyệt không đều và có các dấu hiệu lâm sàng điển hình như chứng rậm lông (hirsutism), béo phì, vô sinh, mụn trứng cá, kiểu hói đầu ở nam giới (male balding pattern) hoặc về mặt sinh hóa cho thấy nồng độ androgen tăng lên. Ở bên trái, hình ảnh ở chuỗi xung T2 ở bệnh nhân có nồng độ androgen huyết thanh tăng. Buồng trứng tăng kích thước và có nhiều nang đơn giản nhỏ nằm ở ngoại vi. Béo phì liên quan đến hội chứng này thể hiện rõ ở bệnh nhân này: nhiều mỡ (tăng tín hiệu rõ trên các hình ảnh FSE T2). Ở bệnh nhân này, MRI giúp xác định chẩn đoán PCOS.
Bệnh viêm vùng chậu (PID: Pelvic Inflammatory Disease) với áp xe phần phụ (TOA: tubo-ovarian abscess)
Áp xe phần phụ (TOA) thường là biến chứng của nhiễm trùng Chlamydia hoặc lậu cầu từ âm đạo hoặc cổ tử cung đến vòi trứng.
Trên hình ảnh có thể thấy một tổn thương nang buồng trứng hỗn hợp có vách dày với nhiều tín hiệu mạch. Sự hiện diện của nội mạc tử cung dày hoặc ứ dịch vòi trứng nghĩ nhiều đến PID.
Hình ảnh cắt lớp vi tính tiêm thuốc cản quang(CECT) trên mặt cắt ngang cho thấy một tổn thương dạng nang hỗn hợp bên trái với thành dày và khí bên trong, trông giống như một áp xe. Tiếp tục với những hình ảnh được tái tạo.
4. Các u nang buồng trứng lành tính (Benign cystic ovarian neoplasms)
U quái trưởng thành dạng nang (Mature cystic teratoma)
Một tổn thương buồng trứng lành tính rất phổ biến có thể xuất hiện dạng nang là U quái trưởng thành dạng nang, còn được gọi là nang bì. Trưởng thành ở đây được hiểu là lành tính, trái ngược với u quái chưa trưởng thành, loại u quái ác tính.
U quái dạng nang lành tính thường xảy ra ở phụ nữ trẻ tuổi sinh sản. Trên hình ảnh thường là đơn thùy (lên tới 90%) nhưng có thể đa thùy và hai bên ở ~15%. u có thể có vôi hóa(lên tới 60%). Thành phần nang là dịch mỡ, được sản xuất bởi các tuyến bã nhờn trong lớp lót của nang. Sự hiện diện của mỡ là chìa khóa chẩn đoán. Hình ảnh siêu âm đặc trưng là một khối dạng nang, với một nốt đặc tăng âm ở thành, được gọi là nốt Rokitansky hoặc nút bì (dermoid plug).
Trong một trường hợp khác, siêu âm qua ngã âm đạo cho thấy dấu hiệu ‘phần nổi của tảng băng trôi’ (‘tip-of-the-iceberg’ sign): bóng lưng từ phần tăng âm của nang bì. Điều này có thể bị hiểu sai là khí trong ruột và tổn thương có thể bị bỏ qua.
Có thể có mức mỡ-dịch, do mỡ nổi trên dịch nhiều nước hơn. Có thể nhìn thấy nhiều đường hoặc sọc mảnh, tăng âm, do tóc trôi nổi trong nang. U quái trưởng thành dạng nang, mặc dù lành tính, thường được cắt bỏ vì tăng nguy cơ xoắn buồng trứng (ovarian torsion) – biến chứng thường gặp nhất. Các biến chứng khác liên quan đến u quái là nhiễm trùng, vỡ (tự phát hoặc chấn thương) và hiếm gặp là thiếu máu tán huyết (giải quyết bằng cách cắt bỏ). Chuyển dạng ác tính (malignant transformation) có thể xảy ra nhưng cũng hiếm.
Hình ảnh mặt cắt ngang trên chuỗi xung T1 ở cùng bệnh nhân cho thấy một tổn thương sáng (tăng tín hiệu) kèm vách bên trong. Một vách ngăn được nhìn thấy trong khoảng 10% các tổn thương này. Trên hình ảnh chuỗi xung T1 xóa mỡ, có sự triệt tiêu tín hiệu(tổn thương trống tín hiệu). Điều này xác nhận có mỡ và chẩn đoán là u quái.
Tỷ trọng thấp điển hình phù hợp với mỡ trong u quái dạng nang bên phải trên CT.
U tuyến nang (Cystadenoma) và U xơ tuyến nang (cystadenofibroma)
U tuyến nang (Cystadenoma) vàU xơ tuyến nang (cystadenofibroma) cũng là những khối u buồng trứng lành tính phổ biến. Chúng có thể chứa dịch giống huyết thanh hoặc dịch nhầy.
Trên hình ảnh, u tuyến nang thanh dịch (serous cystadenoma) hầu hết là đơn thùy và trống âm, và có thể trông giống như một nang đơn giản. U tuyến nang nhầy (Mucinous cystadenoma) thường nhiều thùy, thành mỏng ( Các thùy có thể chứa dịch không đồng nhất, do các mảnh vụn protein hoặc xuất huyết, hoặc cả hai). Việc phát hiện có chồi làm tăng sự nghi ngờ có thể là khối u ác tính giáp biên hoặc ung thư biểu mô tuyến nang (cystadenocarcinoma).
Siêu âm qua ngã âm đạo cho thấy một nang buồng trứng trội bên trái kích thước 5,1×5,2 cm. Nang trống âm và không thấy vách. Ngoài ra không có dịch ổ bụng.Tuy nhiên, có một nốt ở thành sau không có tín hiệu mạch trên Doppler.Đây có thể là một u nang noãn với vài cặn lắng, nhưng không thể loại trừ một khối u dạng nang. Chẩn đoán thêm bằng MRI được khuyến cáo. Hình ảnh trên chuỗi xung T2 cùng bệnh nhân cho thấy các vách mỏng ngấm thuốc (Ngoài ra các xảo ảnh do chuyển động không nên nhầm với các vách).Không có nốt và không có hạch hoặc di căn phúc mạc. Chỉ có lượng ít dịch ổ bụng. Tổn thương này đã được chứng minh là U tuyến nang (Cystadenoma).
Trường hợp tiếp theo là siêu âm qua đường bụng (transabdominal ultrasound) cho thấy một khối dạng nang đa thùy bên trái, giống như một u nang buồng trứng nhưng không tìm ra được buồng trứng.
Link tham khảo: https://radiologyassistant.nl/abdomen/unsorted/common-ovarian-cystic-lesions#benign-cystic-ovarian-neoplasms-mature-cystic-teratoma
5. Các u nang buồng trứng ác tính (Malignant cystic ovarian neoplasms)
Hãy nhớ rằng, vai trò của hình ảnh không phải là xác định bản chất mô học của tổn thương, mà là để phân biệt lành tính với tổn thương ác tính và hướng dẫn các quyết định quản lý tiếp theo. Các ví dụ được đưa ra ở đây minh họa cho các đặc điểm hình ảnh nghi ngờ, chứ không phải là hướng dẫn để xác định loại tổn thương mô học.
Ung thư biểu mô tuyến nang thanh dịch buồng trứng (Serous ovarian cystadenocarcinoma)
Siêu âm cho thấy một khối hỗn hợp nang đặc ở buồng trứng trái, và khối hỗn hợp nang đặc rất lớn khác ở vùng tiểu khung phải.
Giải phẫu bệnh: Ung thư biểu mô tuyến nang thanh dịch buồng trứng (Serous ovarian cystadenocarcinoma). Đây là loại ung thư buồng trứng phổ biến nhất.
Siêu âm cho thấy một tổn thương dạng nang đa thùy( multi-loculated) kích thước rất lớn ở phần phụ phải (the right adnex). Một số nang là trống âm. Những nang khác khác có độ hồi âm kém (low-level echoes) đồng nhất, phù hợp với thành phần protein, chẳng hạn như xuất huyết hoặc trong trường hợp này là dịch nhầy. Các vách mỏng, ngoại trừ các vách phía sau có vẻ dày hơn một chút, một phần là do độ phân giải thấp hơn ở độ sâu lớn. Các vách không có tín hiệu mạch. Không có thành phần đặc và dịch ổ bụng. Mặc dù không có các thành phần đặc và tín hiệu mạch trên Doppler màu, kích thước và sự đa thùy của tổn thương này nghi ngờ một khối u dạng nang và cần được đánh giá thêm. Cắt lớp vi tính có tiêm thuốc cản quang (CECT) cho thấy những hình ảnh tương tự. Các nang có độ hồi âm khác nhau, phù hợp với hàm lượng protein khác nhau. Không có dịch ổ bụng hoặc lắng đọng phúc mạc và không có hạch to. Giải phẫu bệnh chỉ ra là ung thư biểu mô tuyến nang nhầy (mucinous cystadenocarcinoma ) có tiềm năng ác tính thấp.
Tuy nhiên, lưu ý rằng chẩn đoán này không thể được đưa ra nếu chỉ dựa trên các dấu hiệu về hình ảnh. Đặc biệt là không có sự xâm lấn của mô đệm buồng trứng có thể không được đánh giá một cách đáng tin cậy bằng hình ảnh.
Trên siêu âm, cả hai buồng trứng đều tăng kích thước rõ rệt và chứa các thành phần nang với các thành phần đặc bên trong nang (mũi tên). Các tổn thương dạng nang đặc hỗn hợp, và tổn thương có ở hai bên nghi ngờ u nang buồng trứng và cần được đánh giá thêm. Một lần nữa, vai trò của chẩn đoán hình ảnh là để xác nhận sự hiện diện của tổn thương và để quyết định rằng đây không phải là tổn thương có thể được xếp loại là lành tính chắc chắn cũng như không phải là tổn thương có thể an toàn theo dõi: cần phải tiến hành kiểm tra thêm Cắt lớp vi tính(CT) cùng bệnh nhân xác nhận các tổn thương dạng nang đặc phức tạp hai bên kích thước lớn,đẩy lồi vào trong ổ bụng.
Mục đích của CT không phải là để xác nhận những gì đã biết từ siêu âm, mà là xác định giai đoạn bệnh.Dựa trên CT (hoặc MRI) không thể xác định loại mô học của khối u. Bệnh nhân này sẽ được phẫu thuật.Đối với các khối u biểu mô – cho đến nay là nhóm u buồng trứng ác tính phổ biến nhất – ngay cả sau khi phẫu thuật, phân nhóm dưới typ chính xác của khối u ít quan trọng hơn nhiều đối với tiên lượng so với các yếu tố như giai đoạn FIGO, mức độ biệt hóa của khối u và mức độ thành công của phẫu thuật trong việc loại bỏ tất cả tổn thương.
Di căn dạng nang tới buồng trứng (Cystic metastases to the ovaries)
Trong khi di căn đến buồng trứng phổ biến nhất là tổ chức đặc – chẳng hạn như di căn Krukenberg – di căn buồng trứng dạng nang vẫn xảy ra. Hình ảnh CT cho thấy khối dạng nang hỗn hợp ở cả hai buồng trứng. Mặc dù ung thư biểu mô tuyến nang nhầy có thể là hai bên, nhưng chúng thường đơn thùy hơn là đa thùy.
Phần khó nhìn thấy là phần ung thư đại trực tràng bao quanh chu vi(mũi tên xanh). Có thể thấy rõ các di căn dạng nang ở phúc mạc (mũi tên đỏ). Đây là những di căn buồng trứng của ung thư đại trực tràng. Đây là hình ảnh không thường gặp.
Cùng theo dõi những bài viết khác để bồi dưỡng thêm kiến thức y khoa và thuật ngữ tiếng anh chuyên ngành Y Khoa tại trang chủ anhvanyds.com các bạn nhé.
BS. Võ Thị Thanh Hương
Nguồn tham khảo:
https://radiologyassistant.nl/abdomen/unsorted/common-ovarian-cystic-lesions#normal-ovaries
Tham khảo khóa học Tiếng Anh Chuyên ngành Chẩn đoán hình ảnh: https://radiology.anhvanyds.com/
Bài viết khác cùng chuyên mục:
Để lại một phản hồi Hủy