Trong phần lớn các trường hợp, viêm túi mật cấp (acute cholecystitis) xảy ra do sự tắc nghẽn dai dẳng của ống túi mật (cystic duct) hoặc cổ túi mật vì sỏi bị kẹt lại. Nếu sỏi không tự di chuyển xuống hoặc một số phương thức điều trị không được thực hiện, túi mật (gallbladder) có thể bị hoại tử (necrotic) và thủng (perforate). Phẫu thuật là điều trị được lựa chọn và thường được thực hiện nếu thời gian xuất hiện các triệu chứng dưới 48 đến 72 giờ. Nếu không, thuốc kháng sinh và chăm sóc hỗ trợ có thể kiểm soát quá trình viêm và các triệu chứng của bệnh nhân để phẫu thuật cắt túi mật (cholecystectomy) có thể được chọn lựa thực hiện.
Một số đặc điểm siêu âm hỗ trợ chẩn đoán cả viêm túi mật cấp và viêm túi mật cấp tiến triển (Bảng 2-1 và 2-2). Các đặc điểm bao gồm (1) sỏi túi mật (gallstones), (2) dày thành túi mật (gallbladder wall thickening), (3) túi mật to (gallbladder enlargement), (4) dịch quanh túi mật (pericholecystic fluid), (5) sỏi kẹt ở cổ túi mật hoặc ống túi mật, và (6) ấn đau khu trú vùng túi mật. Không có đặc điểm nào là riêng biệt đặc trưng cho viêm túi mật cấp, nhưng sự kết hợp của một vài đặc điểm trong bối cảnh lâm sàng thích hợp gợi ý nhiều đến viêm túi mật cấp. Giá trị tiên đoán dương của sỏi túi mật và dấu hiệu Murphy trên siêu âm dương tính là 92%, trong khi giá trị tiên đoán âm là 95%.
| Bảng 2-1: Các dấu hiệu của viêm túi mật cấp trên siêu âm (Sonographic Signs of Acute Cholecystitis) |
| Sỏi túi mật (Gallstones)
Dày thành (≥3 mm) (Wall thickening) Túi mật to (Gallbladder enlargement) Dịch quanh túi mật (Pericholecystic fluid) Sỏi bị kẹt (Impacted stone) Dấu hiệu Murphy trên siêu âm (Sonographic Murphy’s sign) |
| Bảng 2-2: Các dấu hiệu viêm túi mật hoại thư trên siêu âm (Sonographic Signs of Gangrenous Cholecystitis) |
| Dịch quanh túi mật (Pericholecystic fluid)
Lớp niêm mạc bị bong tróc (Sloughed mucosal membranes) Mất liên tục thành túi mật (Wall disruption) Loét thành túi mật (Wall ulceration) Phình khu trú thành túi mật (Focal wall bulge) |
Thành túi mật dày hơn hoặc bằng 3 mm xảy ra ở phần lớn bệnh nhân bị viêm túi mật cấp (Hình 2-20A và B). Thật không may, có nhiều nguyên nhân khác gây dày thành túi mật, và hình ảnh siêu âm của thành túi mật dày lên không giúp phân biệt viêm túi mật với các bất thường khác. Túi mật to là một dấu hiệu quan trọng của viêm túi mật và kích thước trục ngắn của túi mật quan trọng hơn kích thước trục dài (xem Hình 2-20C).
Như đã đề cập trước đó, sỏi túi mật có trong khoảng 95% các trường hợp viêm túi mật. Trong hầu hết các trường hợp, có thể xác định được sỏi bị kẹt nếu nó nằm ở cổ túi mật. Khó khăn hơn nhiều để xác định sỏi bị kẹt trong ống túi mật (xem Hình 2-20D). Thông thường việc chẩn đoán viêm túi mật phụ thuộc vào việc xác định sỏi, nhưng không phụ thuộc vào việc xác định sỏi bị kẹt. Tụ dịch quanh túi mật xảy ra dưới 20% bệnh nhân bị viêm túi mật cấp. Dịch thường xuất hiện dưới dạng tụ dịch khu trú trong khoang phúc mạc (peritoneal cavity), thường gặp nhất là gần đáy túi mật (xem Hình 2-20E và F). Điều quan trọng là phải nhận biết tụ dịch quanh túi mật, vì nó thường cho thấy tình trạng viêm túi mật tiến triển hơn và cần can thiệp khẩn cấp hơn. Sự tụ dịch giữa túi mật và gan cũng thường gặp và thường là phù nề trong mô liên kết lỏng lẻo ở thành túi mật hơn là tụ dịch quanh túi mật (Hình 2-21).
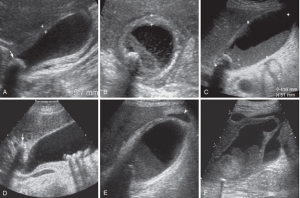
HÌNH 2-20. Viêm túi mật cấp ở các bệnh nhân khác nhau. A, Mặt cắt dọc cho thấy dày thành (5,7 mm) và có một viên sỏi kẹt ở cổ túi mật (mũi tên). B, Mặt cắt ngang cho thấy có sỏi, cặn bùn, thành túi mật dày lên. C, Mặt cắt dọc cho thấy túi mật to (116 × 51 mm) với một viên sỏi kẹt ở cổ và cặn bùn (sludge). D, Mặt cắt dọc cho thấy một viên sỏi bị kẹt trong ống túi mật (mũi tên) cùng với nhiều viên sỏi không bị kẹt trong lòng túi mật. E, Mặt cắt dọc cho thấy dày thành, cặn bùn, sỏi và tụ dịch ít quanh túi mật (đầu mũi tên) gần đáy túi mật. F, Mặt cắt dọc cho thấy các đặc điểm tương tự như ở E, nhưng dịch quanh túi mật vùng đáy nhiều hơn.
HÌNH 2-21. Túi mật phù nề. A, Siêu âm mặt cắt ngang cho thấy một viên sỏi lớn và thành dày không đồng nhất ở mặt phân cách giữa gan và túi mật (con trỏ). Không nên nhầm lẫn điều này với dịch quanh túi mật. B, CT cho thấy các đặc điểm tương tự.
Ngoài tụ dịch quanh túi mật, các dấu hiệu khác của viêm túi mật tiến triển và hoại tử thành là loét khu trú lớp niêm mạc có thể biểu hiện như các vùng niêm mạc bị bong tróc (denuded mucosa) (Hình 2-22A), lớp niêm mạc không đều (xem Hình. 2-22B và C), hoặc các ổ loét riêng lẻ (discrete ulcer craters) trong thành túi mật dày (xem Hình 2-22D và E). Những chỗ phình ra khu trú (Focal bulges) của thành túi mật và lớp niêm mạc bị bong ra là những dấu hiệu bổ sung của viêm túi mật hoại thư (gangrenous cholecystitis) (xem Hình 2-22F đến H). Tất cả những bất thường này rất hiếm và như đã đề cập trước đó, cặn bùn của lớp màng (membranous sludge) có thể kích thích lớp niêm mạc bong tróc. Thủng túi mật (Gallbladder perforation) cũng là một dấu hiệu của hoại tử và cho thấy tỷ lệ biến chứng và tử vong cao hơn (Hình. 2-23). Đáy túi mật (fundus) là vùng thường dễ bị thủng nhất vì đây là vùng phân bố ít mạch máu nhất của thành túi mật. Viêm túi mật hoại thư cũng ít có khả năng có dấu hiệu Murphy’s dương tính do tổn thương các sợi thần kinh trong thành túi mật.
HÌNH 2-22. Viêm túi mật u hạt vàng ở những bệnh nhân khác nhau. A, Một vùng khu trú của lớp niêm mạc bị bong tróc (mũi tên) xuất hiện ở bệnh nhân có sỏi, một trong số đó bị kẹt ở cổ (đầu mũi tên) và dày thành. B và C, Loét nhiều ổ của niêm mạc túi mật (GB) (mũi tên) được thấy như là niêm mạc không đều. D và E, Thành túi mật dày với các ổ loét trong cơ (intramural ulcerations) (mũi tên). F, Phình khu trú (các mũi tên) của thành túi mật. G và H, Niêm mạc bị bong tróc.
HÌNH 2-23. Thủng túi mật (Gallbladder perforation) ở hai bệnh nhân khác nhau. A, Siêu âm mặt cắt dọc cho thấy nhiều sỏi và một vùng khuyết lớn trên thành túi mật (con trỏ) thông với ổ tụ dịch quanh túi mật. Siêu âm mặt cắt dọc (B), CT tương ứng (C) và tiêm chất cản quang vào vị trí túi mật mở thông qua da (percutaneous cholecystostomy injection) (D) cho thấy một vùng khuyết kích thước trung bình trong thành túi mật (con trỏ) và thông với ổ tụ dịch giữa túi mật và gan.
Mặc dù độ chính xác cao được báo cáo trong các y văn, chẩn đoán trên siêu âm của viêm túi mật cấp có thể khó khăn và ở một số ít bệnh nhân, độ chắc chắn trong chẩn đoán có thể thấp. Xạ hình gan mật (Hepatobiliary scintigraphy) có lẽ nhạy và đặc hiệu hơn một chút so với siêu âm, và do đó ở những bệnh nhân này, xạ hình là vô cùng có giá trị như một kỹ thuật giải quyết vấn đề để loại trừ hoặc thiết lập chẩn đoán viêm túi mật cấp (e-Hình. 2-5). Hội điện quang Hoa Kỳ (American College of Radiology-ACR) đưa ra tiêu chuẩn thích hợp là bệnh nhân nghi ngờ viêm túi mật cấp có thể được đánh giá trước tiên bằng siêu âm hoặc xạ hình. Tuy nhiên, vì một số lý do mà siêu âm nhận được sự đánh giá cao hơn:
- Khoảng 70% bệnh nhân với nghi ngờ viêm túi mật cấp trên lâm sàng là có một số vấn đề khác, và bằng việc cho thấy túi mật bình thường, siêu âm có thể nhanh chóng loại trừ viêm túi mật ở phần lớn những bệnh nhân này.
- Siêu âm có nhiều khả năng để xác định chẩn đoán thay thế đặc trưng hơn là xạ hình đường mật.
- Siêu âm là một phương tiện tương đối rẻ tiền để thu thập thông tin về hình thái học của tất cả các cơ quan ở vùng ¼ bụng trên phải. Điều này đặc biệt quan trọng vì bác sĩ phẫu thuật ít có khả năng kiểm tra các cơ quan này hơn trong quá trình cắt túi mật nội soi (laparoscopic cholecystectomies).
- Kích thước của túi mật, kích thước của viên sỏi lớn nhất, tình trạng của thành túi mật, và sự hiện diện của giãn đường mật (biliary dilatation) đều là những dữ liệu quan trọng trước phẫu thuật (preoperative) có thể thu được bằng siêu âm nhưng không phải bằng xạ hình.
- Hầu hết các lần thăm khám siêu âm được coi là dương tính giả với viêm túi mật cấp xảy ra ở những bệnh nhân có sỏi túi mật gây triệu chứng (symptomatic gallstones). Vì những bệnh nhân này thường cần phải cắt túi mật, ảnh hưởng của chẩn đoán trước phẫu thuật với dương tính giả đối với viêm túi mật cấp là rất ít.
e-HÌNH 2-5. Giá trị của xạ hình túi mật (cholescintigraphy) trong đánh giá nghi ngờ viêm túi mật cấp. A, Siêu âm mặt cắt ngang cho thấy thành túi mật dày lên và có cặn bùn. Do đau ¼ bụng trên phải dữ dội, viêm túi mật cấp được đưa vào chẩn đoán phân biệt và xạ hình được khuyến cáo. B, Xạ hình cho thấy túi mật lấp đầy nhanh, loại trừ khả năng viêm túi mật.
Cả CT và MRI đều có vai trò trong đánh giá bệnh nhân đau vùng ¼ bụng trên phải. CT và MRI nên được sử dụng chủ yếu để đánh giá những bệnh nhân mà siêu âm đã loại trừ bệnh lý túi mật, những bệnh nhân nghi ngờ có biến chứng (complications) của viêm túi mật và những bệnh nhân với những trường hợp phức tạp mà chẩn đoán phân biệt bao gồm cả quá trình viêm và u (neoplastic).
Khoảng 5% trường hợp viêm túi mật cấp xảy ra mà không có sỏi túi mật và được gọi là viêm túi mật không do sỏi (acalculous cholecystitis). Nguyên nhân (etiology) là do nhiều yếu tố bao gồm thiếu máu cục bộ (ischemia), nhiễm trùng thành túi mật (gallbladder wall infection), nhiễm độc hóa chất đối với thành túi mật và tắc nghẽn ống túi mật. Viêm túi mật không do sỏi xảy ra phần lớn ở những bệnh nhân mắc bệnh nặng, đặc biệt là sau phẫu thuật lớn, bỏng diện rộng, chấn thương nặng và nuôi dưỡng toàn bộ qua đường tĩnh mạch kéo dài. Do đó không có sỏi không phải là một đặc điểm đáng tin cậy để loại trừ viêm túi mật ở những bệnh nhân này. Các dấu hiệu phụ phải được dựa vào để chẩn đoán (Hình 2-24). Thật không may, hầu hết các bệnh nhân mắc bệnh nặng đều có nhiều nguyên nhân tiềm ẩn gây ra các dấu hiệu phụ, chẳng hạn như túi mật to và dày thành túi mật. Cũng có thể khó đánh giá tình trạng đau khi đè ép vào bụng (tenderness) ở bệnh nhân đáp ứng kém (semiresponsive) hoặc không đáp ứng (unresponsive). Do đó, siêu âm có những hạn chế đáng kể trong chẩn đoán viêm túi mật không do sỏi. Mặc dù xạ hình có thể nhạy hơn so với siêu âm, nhưng nó cũng dễ có kết quả dương tính giả.
HÌNH 2-24. Viêm túi mật không do sỏi (Acalculous cholecystitis). Mặt cắt dọc (A) và ngang (B) cho thấy túi mật to (11,8 × 7,4 × 7,2 cm) với dịch quanh túi mật (mũi tên) nhưng không thấy sỏi.
Viêm túi mật khí thũng (Emphysematous cholecystitis) là một dạng bất thường khác có xu hướng xảy ra ở nam giới lớn tuổi. Vì bệnh này được gây ra do thiếu máu cục bộ, xảy ra thường xuyên hơn ở bệnh nhân đái tháo đường và thường không liên quan đến sỏi túi mật. Khí có thể xuất hiện trong thành túi mật và / hoặc lòng túi mật, do nhiễm trùng các vi khuẩn sinh khí. Thủng túi mật với viêm túi mật khí thũng cao gấp 5 lần so với viêm túi mật do sỏi, và do đó, sự khác biệt này có ý nghĩa lâm sàng. Trên siêu âm, viêm túi mật khí thũng thường biểu hiện bằng phản âm sáng (bright reflections) ở phần tự do của thành túi mật (nondependent portion of the gallbladder wall) (Hình 2-25A). Kết hợp với bóng lưng dơ (xem Hình 2-25B) và trong nhiều trường hợp có xảo ảnh đuôi sao chổi (ring-down/comet tail artifact) có thể thấy (xem Hình 2-25C) là một dấu hiệu đáng tin cậy của khí. Trong những trường hợp cần xác định chẩn đoán viêm túi mật khí thũng hoặc để phân biệt với túi mật lấp đầy sỏi hoặc túi mật sứ (porcelain gallbladder), có thể chụp X quang bụng (abdominal radiograph) là đủ để chẩn đoán (e-Hình 2-6). CT nên để cuối cùng và cũng có thể được xem xét để xác định khi cần thiết (e-Hình 2-7, video 2-5).
HÌNH 2-25. Viêm túi mật khí thũng (Emphysematous cholecystitis). A, Mặt cắt ngang cho thấy một đường phản âm sáng (mũi tên) từ thành túi mật phần tự do. B, Mặt cắt ngang cho thấy đường phản âm sáng ở phần tự do và bóng lưng dơ (dấu hoa thị). C, Mặt cắt ngang cho thấy xảo ảnh đuôi sao chổi (các dấu mũi tên).
e-HÌNH 2-6. Viêm túi mật khí thũng (Emphysematous cholecystitis). A, Siêu âm mặt cắt dọc cho thấy đường cong phản âm sáng từ thành túi mật phần tự do (the nondependent wall of the gallbladder) với bóng lưng dơ. B, X quang đứng thẳng (Upright radiograph) cho thấy khí trong phần tự do của túi mật (mũi tên). C, CT scan xác nhận có khí trong cả lòng và thành túi mật.
e-HÌNH 2-7. Viêm túi mật khí thũng. Trong Video 2-5, video cắt ngang qua túi mật cho thấy thành dày với phản âm sáng của phần tự do và bóng lưng dơ. CT xác nhận có khí trong thành túi mật.
Các dạng viêm túi mật hiếm gặp khác là xuất huyết (hemorrhagic) và u hạt vàng (xanthogranulomatous). Viêm túi mật xuất huyết (Hemorrhagic cholecystitis) có thể được gợi ý khi có độ hồi âm không đồng nhất (heterogeneously echogenic), các thành phần không có bóng lưng (máu) lấp đầy lòng túi mật to (e-Hình 2-8). Viêm túi mật u hạt vàng (Xanthogranulomatous cholecystitis) có đặc điểm hình ảnh rộng và khó phân biệt với các dạng khác của viêm túi mật tiến triển (advanced cholecystitis) cũng như ung thư túi mật (gallbladder cancer) (e-Hình 2-9).
e-HÌNH 2-8. Viêm túi mật xuất huyết (Hemorrhagic cholecystitis). A và B, Mặt cắt ngang và dọc của túi mật cho thấy thành phần đặc không đồng nhất (máu đông) lấp đầy gần hết lòng túi mật. C, Hình ảnh Doppler màu cho thấy không có dòng máu bên trong.
e-HÌNH 2-9. Viêm túi mật u hạt vàng (Xanthogranulomatous cholecystitis) ở các bệnh nhân khác nhau. A, Mặt cắt dọc cho thấy sỏi lấp đầy túi mật bị co lại và một vùng của thành bị gián đoạn và dày mô mềm ở đáy túi mật (mũi tên). B và C, Siêu âm trong lúc mổ và CT đều cho thấy sự gián đoạn của đáy túi mật và thông với ổ tụ dịch kèm những thay đổi viêm xung quanh.
Tài liệu tham khảo
Ultrasound: The Requisites, Third Edition, Acute Cholecystitis (page 40 to 43).
BS. LÊ THỊ NY NY
Khoa Chẩn Đoán Hình Ảnh, BV Nguyễn Tri Phương
Giảng viên anhvanyds
Để lại một phản hồi Hủy