Rò (fistulas) và áp xe (abscesses) quanh hậu môn (Perianal) có thể có nguyên nhân không rõ (cryptogenetic) hoặc liên quan đến bệnh viêm ruột (IBD – inflammatory bowel disease), đặc biệt là bệnh Crohn (Crohn’s disease). Việc nhận biết và phân loại chính xác các tổn thương này là rất quan trọng để có hướng quản lý điều trị đúng đắn. Các phương thức chẩn đoán hiện nay bao gồm MRI (magnetic resonance imaging – chụp cộng hưởng từ), EUS (endoscopic ultrasound – siêu âm nội soi), EUA (exam under anaesthesia – thăm khám sau khi gây tê) và gần đây là TPUS (transperineal ultrasound – siêu âm qua ngả tầng sinh môn).
Siêu âm qua ngả tầng sinh môn (TPUS) đã được đề xuất như một kỹ thuật không xâm lấn (noninvasive), dễ tiếp cận và tiết kiệm chi phí để chẩn đoán (diagnose), đánh giá (assess) và theo dõi (follow up) bệnh lý quanh hậu môn (perianal disease), đặc biệt là ở bệnh nhân bị bệnh viêm ruột (IBD). Bài tổng quan bằng hình ảnh này tập trung vào vai trò của siêu âm qua ngả tầng sinh môn (TPUS) trong thực hành lâm sàng, làm nổi bật các đặc điểm của đường rò và áp xe.
Giới thiệu
Siêu âm qua ngả tầng sinh môn (TPUS) là một kỹ thuật chẩn đoán động (dynamic), cho phép đánh giá theo thời gian thực (real-time) đối với vùng quanh hậu môn và hậu môn – trực tràng để phát hiện cũng như đánh giá các đường rò và áp xe. Đây là một thủ thuật không xâm lấn, thực hiện nhanh chóng và chi phí thấp (cheap), có những ưu điểm cụ thể trong việc theo dõi các tổn thương quanh hậu môn khi mà siêu âm nội soi qua ống hậu môn (EUS – endoanal ultrasound) và cộng hưởng từ (MRI) bị chống chỉ định (contraindicated), không có sẵn hoặc không phù hợp (ví dụ: đường rò hoặc áp xe ở bệnh nhân bị hẹp hậu môn (anal strictures), hoặc các trường hợp không thể tiếp cận bằng siêu âm qua ngả trực tràng (transrectal ultrasound) do lỗ rò nằm xa hậu môn ở vùng mông (gluteus) hoặc bìu (scrotum)).
Ngày nay, MRI và siêu âm nội soi qua ống hậu môn (EUS) được coi là các thủ thuật tiêu chuẩn tham chiếu trong chẩn đoán hình ảnh vùng quanh hậu môn. MRI đã được chứng minh có giá trị và nhờ vào tầm nhìn toàn cảnh (panoramic view), MRI là phương pháp không thể thiếu trong các bệnh lý quanh hậu môn phức tạp, đặc biệt là ở bệnh nhân bị bệnh viêm ruột (IBD). Tuy nhiên, MRI thì đắt tiền, không luôn sẵn có và do đó ít phù hợp hoặc không thuận tiện cho việc theo dõi chặt chẽ các tổn thương. Siêu âm nội soi qua ống hậu môn (EUS) cung cấp hình ảnh chẩn đoán có độ chính xác cao của vùng hậu môn, nhưng kém chính xác hơn – nếu không muốn nói là không phù hợp – để đánh giá toàn diện các đường rò hoặc áp xe lan ra xa hậu môn hoặc đi kèm với hẹp hậu môn hay các tổn thương gây đau quanh hậu môn.
Siêu âm qua ngả tầng sinh môn (TPUS) là phương thức (modality) có khả năng khắc phục (overcoming) một số hạn chế nêu trên và có khả năng kết hợp thêm Doppler màu (colour Doppler) và siêu âm có tiêm tĩnh mạch thuốc tương phản (CEUS – contrast-enhanced ultrasound) để tăng độ chính xác trong việc phát hiện sự tưới máu (vascularity) của các tổn thương quanh hậu môn, giúp phân biệt giữa viêm đang hoạt động (active inflammation), đám quánh viêm (phlegmon) và áp xe. Do đó, siêu âm qua ngả tầng sinh môn (TPUS) có thể được sử dụng như một xét nghiệm bổ sung cho siêu âm nội soi qua ống hậu môn (EUS) và MRI để đánh giá và theo dõi bệnh lý quanh hậu môn.
Trong bài tổng quan bằng hình ảnh này, chúng tôi nhấn mạnh các đặc điểm phổ biến nhất trên siêu âm qua ngả tầng sinh môn (TPUS) của rò và áp xe quanh hậu môn, được phát hiện ở những bệnh nhân nghi ngờ hoặc đã xác định mắc bệnh lý quanh hậu môn, cũng như trong quá trình theo dõi các tổn thương này.
Bối cảnh và kỹ thuật
Siêu âm qua ngả tầng sinh môn (TPUS) ban đầu được phát triển vào năm 1983 như một phương pháp thay thế cho siêu âm nội soi qua ống hậu môn, qua đường âm đạo và MRI, đặc biệt là ở trẻ em và phụ nữ mang thai. Nó có nhiều ưu điểm, bao gồm hình ảnh độ phân giải cao, khả năng thực hiện đa mặt phẳng (multiplanar) và theo thời gian thực, tiếp cận không xâm lấn và giá rẻ. Tuy nhiên, phương pháp này cũng có những hạn chế trong việc phát hiện và ghi hình các tổn thương nằm sâu, do chùm sóng siêu âm có độ xuyên thấu hạn chế (thường < 5 – 6 cm) và khả năng bị nhiễu do khí nằm trong các nếp gấp da hậu môn.
Siêu âm qua ngả tầng sinh môn (TPUS) có thể được thực hiện bằng cách sử dụng đầu dò độ phân giải cao (4 – 8 MHz) được thiết lập phù hợp để kết hợp tối đa khả năng xuyên thấu (penetration) và độ nét (definition). Việc sử dụng đầu dò microconvex (microconvex probe) được ưu tiên hơn vì nó dễ di chuyển và xoay trở trong vùng quanh hậu môn. Tuy nhiên, các đầu dò linear hoặc convex (convex transducers) thông thường nếu được thiết lập thích hợp cũng có thể được sử dụng.
Việc chuẩn bị bệnh nhân là không bắt buộc đối với thăm khám siêu âm này. Đầu dò (probe) có thể được bọc bằng găng tay (glove) vì lý do vệ sinh, bên trong đổ đầy gel và bên ngoài cũng được phủ một lớp gel tiếp xúc. Với bệnh nhân ở tư thế nằm ngửa chân cao (dorsal lithotomy – tư thế sản khoa) hoặc tư thế nằm nghiêng trái, đầu dò được đặt trực tiếp phía trên hậu môn (thường theo mặt cắt dọc – sagittal plan), hoặc nếu có lỗ rò ngoài (external orifice), đầu dò sẽ đi theo hướng đi của nó cho đến khi tới lỗ rò trong (internal opening).
Các hình ảnh chuẩn được thu thập từ các góc nhìn ngang (axial) và dọc (longitudinal) tại trung tâm gân của vùng đáy chậu (perineal body) hoặc phía trên hậu môn bằng cách nghiêng đầu dò ra sau, ra trước hoặc sang hai bên để đánh giá toàn bộ ống hậu môn (anal canal), các đường rò quanh hậu môn và các ổ tụ dịch tiềm ẩn (potential collections). Hình ảnh độ phân giải cao cũng có thể thu được qua ngả âm đạo (transvaginal) hoặc ngả âm hộ (transvulvar) (Hình 1).
(Trung tâm gân của vùng đáy chậu (perineal body): nằm giữa ống hậu môn và hành dương vật (ở nam) hoặc giữa ống hậu môn và phần dưới âm đạo (ở nữ)).
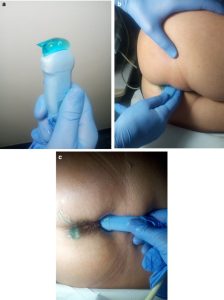
Hình 1. Chuẩn bị đầu dò microconvex (a) và vị trí đặt đầu dò phía trên hậu môn ở các mặt cắt dọc (b) và mặt cắt ngang (c) ở bệnh nhân đang nằm nghiêng trái.
Siêu âm qua ngả tầng sinh môn (TPUS) cho phép xác định các mốc giải phẫu quanh hậu môn quan trọng, bao gồm ống hậu môn (anal canal), các cơ thắt hậu môn (sphincters), khớp mu (symphysis pubis), bàng quang (urinary bladder), tuyến tiền liệt (prostate) hoặc âm đạo (vagina). Cơ thắt trong hậu môn (internal anal sphincter) được đặc trưng bởi một dải giảm âm (hypoechoic) đối xứng dày khoảng 3 mm. Bao quanh dải này là cơ thắt ngoài hậu môn (external anal sphincter), một cấu trúc hình vòng (circular) có độ hồi âm hỗn hợp (mixed echogenicity); ở phụ nữ, phần phía trước của cơ này ngắn và dày hơn một chút, kéo dài khoảng 1 cm ra ngoài từ cơ thắt trong hậu môn (Hình 2). Phần sâu của cơ thắt ngoài hậu môn được hợp nhất hoặc có liên quan mật thiết với cơ mu-trực tràng (puborectalis muscle). Ở phía trước, nó liên quan chặt chẽ với cơ ngang nông của đáy chậu và trung tâm gân của vùng đáy chậu (perineal body).
Hình 2. Các hướng tiếp cận hậu môn theo mặt cắt dọc sagittal (a), mặt cắt đứng ngang coronal (b) và mặt cắt ngang axial (c) cùng với hình ảnh siêu âm tương ứng. Các mốc giải phẫu quanh hậu môn: A (Hậu môn – anus), IAS (Cơ thắt trong hậu môn – internal anal sphincter), EAS (Cơ thắt ngoài hậu môn – external anal sphincter), R (Trực tràng – rectum), V (Âm đạo – vagina), p (Đầu dò – probe).
Rò và áp xe quanh hậu môn (Perianal fistulae and abscesses)
Siêu âm qua ngả tầng sinh môn có độ chính xác cao trong việc phát hiện và theo dõi các đường rò và áp xe quanh hậu môn. Rò quanh hậu môn (Perianal fistulas) thường được mô tả là sự thông thương (communications) bất thường được hình thành giữa hậu môn và da vùng quanh hậu môn, đặc trưng bởi tình trạng chảy mủ kéo dài (persistent purulent drainage) hoặc sưng (swelling) và đau khi sờ vào (tenderness) vùng quanh hậu môn từng đợt (intermittent).
Tuy nhiên, từ quan điểm đại thể (macroscopic) và vi thể (microscopic), đường rò còn được đặc trưng bởi thành của đường rò (wall) được tạo cấu tạo từ mô liên kết xơ (fibroconnective tissue) với mô hạt viêm (inflammatory granulation tissue) chứa các tế bào nội mô phản ứng; và được lót bởi các tế bào không đồng nhất, với các đặc điểm thay đổi tùy thuộc vào nguyên nhân (aetiology), thời gian mắc bệnh (duration of disease) và sự hiện diện của nhiễm trùng (presence of infection).
Dựa theo bản chất của chúng, rò quanh hậu môn được chia thành: rò do viêm các tuyến ở hốc hậu môn (cryptoglandular fistulae) – loại phổ biến nhất (chiếm tới 90%), thường là biến chứng của áp xe gian cơ thắt (intersphincteric abscess) bắt nguồn từ tình trạng nhiễm trùng tuyến của các hốc ở hậu môn không thể dẫn lưu vào ống hậu môn; và rò liên quan đến bệnh viêm ruột (IBD), chủ yếu là bệnh Crohn (CD). Loại thứ nhất (rò do viêm tuyến của các hốc hậu môn) thường được điều trị bằng phẫu thuật (surgery), trong khi loại thứ hai (rò do bệnh viêm ruột (IBD)) được điều trị bằng kháng sinh (antibiotics), các thuốc ức chế miễn dịch (immunosuppressive agents) hoặc yếu tố alpha chống hoại tử khối u (anti-tumour necrosis factor alpha) (anti-TNFα) nhưng sau khi đã loại trừ sự hiện diện của áp xe. Những loại đường rò này có sự khác biệt đáng kể về mặt bệnh lý.
Việc chẩn đoán chính xác các tổn thương này là bắt buộc để có hướng xử trí phù hợp, vì việc điều trị sai (incorrect) hoặc không phù hợp có thể dẫn đến những hậu quả chức năng không thể hồi phục và làm đường rò tái phát.
Một nghiên cứu tổng quan hệ thống kèm phân tích gộp (meta-analysis) đã chỉ ra rằng siêu âm qua ngả tầng sinh môn (TPUS) có độ nhạy cao trong việc phát hiện các đường rò quanh hậu môn (98.3%), xác định lỗ rò trong (90.6%) và phân loại đường rò (92.8%); đồng thời nó cũng chính xác trong việc phát hiện áp xe quanh hậu môn (độ nhạy 86.1% và giá trị dự báo dương PPV là 88.4%). Dữ liệu từ kinh nghiệm siêu âm nội soi qua ống hậu môn (EUS) gợi ý rằng siêu âm qua ngả tầng sinh môn (TPUS) cũng có thể hữu ích trong việc phân biệt rò do viêm tuyến ở các hốc hậu môn (cryptogenic fistula) với rò liên quan đến bệnh viêm ruột (IBD), trong đó rò liên quan đến bệnh viêm ruột (IBD) thường được đặc trưng bởi sự hiện diện của các mảnh vụn bên trong đường rò (fistulous debris) và sự phân nhánh của đường rò (fistula bifurcation).
Dựa trên các dấu hiệu bệnh lý, siêu âm qua ngả tầng sinh môn (TPUS) cho thấy các đường rò quanh hậu môn dưới dạng các đường giảm âm (hypoechoic tracts), đôi khi có chứa khí bên trong, nằm giữa hậu môn hoặc trực tràng và da quanh hậu môn hoặc âm đạo ở hầu hết các bệnh nhân (Hình 3). Đa số các đường rò có đường đi không đều, với các đầu tịt (blind end), các nhánh chia (ramifications) hoặc các phần mở rộng.
Hình 3. Đường rò quanh hậu môn (Perianal fistula) (f) thường được thấy dưới dạng một đường giảm âm (hypoechoic tract). Nó cũng có thể chứa các bong bóng khí (air bubbles) hoặc ít dịch và có thể quan sát thấy nằm giữa hậu môn hoặc trực tràng và da vùng quanh hậu môn hoặc âm đạo.
Lỗ rò trong (internal opening) của đường rò biểu hiện dưới dạng một ổ giảm âm (hypoechoic focus) trong khoang gian cơ thắt (intersphincteric space) nằm sát cơ thắt trong hậu môn, và có thể thấy rõ hơn khi được lấp đầy bởi các bong bóng khí (Hình 4). Bắt đầu từ lỗ rò trong, đường giảm âm của đường rò có thể được theo dõi dọc theo đường giải phẫu của nó, liên quan với phức hợp cơ thắt (sphincter’s complex), cho phép phân loại chính xác theo tiêu chuẩn Parks thành: rò gian cơ thắt, xuyên cơ thắt, trên cơ thắt và ngoài cơ thắt (Hình 5) với độ nhạy lớn hơn 85%.
Hình 4. Lỗ rò trong (Internal opening) (dấu sao) của đường rò gian cơ thắt (intersphincteric fistula) (F) có thể nhìn thấy rõ ràng ở vị trí 6 giờ; đó là một ổ giảm âm (hypoechoic focus) chứa khí nằm trong khoang gian cơ thắt và tiếp giáp sát với cơ thắt trong.
Hình 5. Tiêu chuẩn Parks (1975) mô tả đường đi giải phẫu của đường rò trong mối tương quan với các cơ thắt: (a) gian cơ thắt (intersphincteric), (b) xuyên cơ thắt (transsphincteric), (c) ngoài cơ thắt (extrasphincteric) và (d) trên cơ thắt (suprasphincteric), (e) rò nông (superficial).
| Loại đường rò | Mô tả đường đi giải phẫu trên TPUS |
| (a) Intersphincteric: gian cơ thắt | Đường rò đi xuống trong khoang gian cơ thắt (giữa IAS và EAS). Không xuyên qua cơ thắt ngoài. Đây là loại phổ biến nhất (~70%). |
| (b) Transsphincteric: xuyên cơ thắt | Đường rò đi từ khoang gian cơ thắt, đâm xuyên qua cơ thắt ngoài (EAS) để vào hố ngồi trực tràng. |
| (c) Extrasphincteric: ngoài cơ thắt | Đường rò đi từ trực tràng, xuyên qua cơ nâng hậu môn và đi xuống da, hoàn toàn nằm ngoài phức hợp cơ thắt. |
| (d) Suprasphincteric: trên cơ thắt | Đường rò đi lên trên trong khoang gian cơ thắt, vòng qua phía trên cơ mu – trực tràng, sau đó mới đi xuống qua hố ngồi trực tràng để ra da. |
| (e) Superficial: rò nông | Đường rò nằm ngay dưới da hoặc niêm mạc, không liên quan đến phức hợp cơ thắt hậu môn. |
Phân loại Parks mô tả đường đi giải phẫu của đường rò trong mối tương quan với các cơ thắt và đặc biệt hữu ích theo quan điểm phẫu thuật. Đường rò gian cơ thắt (Intersphincteric fistulas) được thấy dưới dạng đường giảm âm nằm trong hoặc gần sát cơ thắt trong (internal sphincter), thường không vượt quá 30% chiều rộng (width) của cơ thắt ngoài (external sphincter) (Hình 6); còn đường rò xuyên cơ thắt (transsphincteric fistulas) xuất hiện dưới dạng các đường giảm âm đi xuyên qua cơ thắt ngoài (Hình 7). Đường rò trên cơ thắt và ngoài cơ thắt thường không đi xuyên qua cơ thắt trong và bắt nguồn từ ngang mức chỗ nối ống hậu môn-trực tràng (anorectal junction) hoặc ngay phía trên (Hình 8). Cùng với các loại đường rò này, rò nông (superficial fistulas) và rò trực tràng – âm đạo (rectovaginal fistulas) hoặc rò hậu môn – âm hộ (anovulvar fistulas) cũng được xem xét đến (Hình 9).
Hình 6. a. Mặt cắt dọc (sagittal) của một đường rò gian cơ thắt (intersphincteric fistula) được phát hiện dưới dạng các đường giảm âm nằm trong cơ thắt trong hoặc không vượt quá 30% chiều rộng của cơ thắt ngoài.
- Cùng một đường rò gian cơ thắt đó trên hình ảnh MRI; mũi tên chỉ đường rò, F là đường rò (fistula), IAS là cơ thắt trong hậu môn (internal anal sphincter), EAS là cơ thắt ngoài hậu môn (external anal sphincter), R là trực tràng (rectum).
Hình 7. Đường rò xuyên cơ thắt (Transsphincteric fistula) biểu hiệu dưới dạng các đường giảm âm đi xuyên qua cơ thắt ngoài hậu môn; F là đường rò (fistula), EAS là cơ thắt ngoài hậu môn (external anal sphincter).
Hình 8. Đường rò ngoài cơ thắt (Extrasphincteric fistula) xuất phát từ ngay phía trên chỗ nối ống hậu môn-trực tràng (ARJ – anorectal junction); F là đường rò (fistula), mặt sau của ống hậu môn gần với chỗ nối ống hậu môn-trực tràng (ARJ), dấu sao là đoạn gần của đường rò, A là một phần của ống hậu môn.
Hình 9. Đường rò trực tràng – âm đạo (Rectovaginal fistula); V là âm đạo (vagina), R là trực tràng (rectum), F là đường rò (fistula).
Một cách phân loại khác giúp phân biệt đường rò đơn giản (simple fistulas), bao gồm đường rò xuyên cơ thắt và rò gian cơ thắt ở phần thấp, cắt ngang (crossing) < 30% cơ thắt ngoài, với đường rò phức tạp (complex fistulas) bao gồm đường rò xuyên cơ thắt ở phần cao có hoặc không có đường rõ có đầu tịt ở cao (high blind tract), đường rò trên cơ thắt và ngoài cơ thắt, đường rò hình móng ngựa (horseshoe fistula) hoặc rò trực tràng – âm đạo, và đường rò đi kèm với các ổ áp xe hoặc hẹp hậu môn.
Tuy nhiên, độ chính xác của siêu âm qua ngả tầng sinh môn (TPUS) trong việc mô tả các đường rò phức tạp có liên quan đến cơ thắt ngoài hậu môn, cơ nâng hậu môn (levator muscles) và/hoặc cơ bịt (obturator muscles) vẫn còn hạn chế; và khi nghi ngờ tình trạng này, nên thực hiện tiếp các phương thức khác như MRI hoặc siêu âm nội soi qua ống hậu môn (EUS), là những phương thức có trường nhìn toàn cảnh hơn (panoramic view) và chính xác hơn trong việc xác định lỗ rò trong (internal opening) cũng như các nhánh rò lan rộng ra.
Để tăng cường và xác định rõ hơn đường đi của đường rò cũng như phân loại, lỗ rò trong và các nhánh chia của nó, việc quan sát có thể được cải thiện bằng cách bơm các thuốc tương phản (injection of contrast agents) (ví dụ: oxy già pha loãng – diluted hydrogen peroxide) vào lỗ rò ngoài (Hình 10).
Hình 10. Đường rò xuyên cơ thắt (Transsphincteric fistula) được phát hiện tốt hơn sau khi bơm thuốc tương phản (ví dụ: oxy già pha loãng – diluted hydrogen peroxide) vào lỗ rò ngoài; F là đường rò (fistula), dấu sao là thuốc tương phản (contrast agent).
Siêu âm qua ngả tầng sinh môn (TPUS) cũng có thể phát hiện các ổ áp xe quanh hậu môn (perianal abscesses). Những ổ áp xe này có kích thước và hình dạng thay đổi; tùy theo vị trí, chúng thường được mô tả là áp xe vùng chậu – trực tràng (pelvirectal), áp xe gian cơ thắt (intersphincteric), áp xe hố ngồi – trực tràng (ischiorectal) và áp xe nông quanh hậu môn (superficial perianal) (Hình 11). Việc phát hiện các ổ áp xe vùng chậu – trực tràng ở sâu và những ổ nằm phía trên cơ nâng hậu môn bằng siêu âm qua ngả tầng sinh môn (TPUS) có thể sẽ gặp khó khăn (Hình 12).
Hình 11. Phân loại và vị trí của các ổ áp xe quanh hậu môn.
Hình 12. Áp xe quanh hậu môn được phát hiện dưới dạng các tổn thương giảm âm hoặc trống âm, bên trong chứa dịch có hồi âm (echoic fluid) và đôi khi có các bong bóng khí (gas bubbles).
- Áp xe cạnh trực tràng (Pararectal abscess): A là ổ áp xe (abscess), dấu sao là bong bóng khí.
- Áp xe gian cơ thắt (intersphincteric abscess): A là ổ áp xe, dấu sao là khí.
- Áp xe hố ngồi – trực tràng (ischiorectal abscess): A là ổ áp xe.
Siêu âm qua ngả tầng sinh môn (TPUS) cũng có thể hữu ích trong việc theo dõi bệnh lý quanh hậu môn, đặc biệt là ở những bệnh nhân đang điều trị bằng thuốc kháng TNF-alpha (anti-TNF alpha), vừa để đánh giá đáp ứng điều trị, vừa để phát hiện kịp thời sự xuất hiện của các ổ áp xe là biến chứng thường gặp trong quá trình điều trị với tỷ lệ lên đến 10%. Thông thường, độ hồi âm kém (low echogenicity) của đường rò quanh hậu môn gợi ý đường rò đang hoạt động (active fistula); trong khi đó, độ hồi âm dày có liên quan đến kết cục thuận lợi và đường rò đã đóng lại từ lâu.
Việc đánh giá các tổn thương quanh hậu môn bằng siêu âm qua ngả tầng sinh môn (TPUS) có thể được cải thiện đáng kể nhờ sử dụng Doppler màu, siêu âm có tiêm thuốc tương phản (CEUS – contrast-enhanced ultrasound), siêu âm 3D (3D sonography) và siêu âm đàn hồi (sonoelastography). Doppler màu và siêu âm có tiêm thuốc tương phản (CEUS) cho phép mô tả sự tưới máu của đường rò và có thể cung cấp một số thông tin về hoạt động viêm của nó (Hình 13).
Siêu âm có tiêm thuốc tương phản (CEUS) cũng rất hữu ích trong việc phát hiện các ổ áp xe và các ổ tụ dịch nhỏ bên trong các khối viêm (inflammatory masses) và đường rò quanh hậu môn (Hình 14). Siêu âm đàn hồi (Sonoelastography) có thể phân biệt các đường rò đã xơ hóa (sclerosing fistulas) biểu hiện dưới dạng cấu trúc cứng (stiff, harder) so với các đường rò đang viêm cấp, thường có thể đè ép được và mềm hơn (softer) (Hình 15). Tuy nhiên, các dữ liệu về siêu âm qua ngả tầng sinh môn (TPUS) hiện vẫn còn hạn chế (scanty).
Hình 13. Doppler màu mô tả tình trạng tưới máu (vascularity) của đường rò, gợi ý sự hiện diện của mô hạt (granulating tissue) và khả năng đang trong giai đoạn hoạt động.
Hình 14. Siêu âm có tiêm thuốc tương phản (CEUS) phát hiện ổ áp xe dưới dạng các ổ tụ dịch nhỏ nằm bên trong khối viêm tăng tưới máu; A là ổ áp xe (abscess).
Hình 15. Siêu âm đàn hồi (Sonoelastography) phân biệt tình trạng viêm (inflammation) (thường mềm hơn (softer): màu xanh lá – đỏ) với các đường rò đã xơ hóa (sclerosing fistulas) (cứng hơn (harder): màu xanh dương); F là khối viêm có nguồn gốc từ đường rò.
Trong mọi trường hợp, siêu âm qua ngả tầng sinh môn (TPUS), ngay cả khi được kết hợp với Doppler màu, siêu âm có tiêm thuốc tương phản (CEUS) hay siêu âm đàn hồi (sonoelastography) thì vẫn không cung cấp được những thông tin quan trọng để phân biệt các khối u (tumours) nằm bên trong đường rò.
Do đó, về mặt thực hành, siêu âm qua ngả tầng sinh môn (TPUS) nên được sử dụng như một công cụ sơ bộ (preliminary tool) ở những bệnh nhân nghi ngờ có rò và áp xe quanh hậu môn, nhằm phân biệt giữa viêm nang lông quanh hậu môn (perianal folliculitis) với đường rò quanh hậu môn (Hình 16) và để đánh giá diễn tiến (behaviour) của đường rò quanh hậu môn trong quá trình điều trị liệu pháp sinh học (biological therapy) ở bệnh Crohn (CD). Việc đánh giá định kỳ đường rò quanh hậu môn bằng siêu âm qua ngả tầng sinh môn (TPUS) trong khi điều trị có thể giúp phát hiện các ổ tụ dịch không gây triệu chứng (unsuspected fluid collections) và có thể cho thấy sự tồn tại kéo dài của đường rò, mặc dù đã lành trên lâm sàng và lỗ rò ngoài đã đóng lại sau một thời gian ngắn điều trị bằng liệu pháp sinh học. Cả hai dấu hiệu này đều có thể làm thay đổi việc điều trị các tổn thương này, từ đó quyết định việc dừng hoặc kéo dài thời gian điều trị bằng liệu pháp sinh học. Cuối cùng, siêu âm qua ngả tầng sinh môn (TPUS) còn có thể được sử dụng để lập kế hoạch điều trị can thiệp (interventional) hoặc phẫu thuật (surgical), đồng thời đóng vai trò như một phương pháp hướng dẫn thực hành trong các thủ thuật can thiệp và dẫn lưu áp xe.
Hình 16. a. Tổn thương da quanh hậu môn không rõ nguồn gốc ở một bệnh nhân bị bệnh Crohn (CD);
- Siêu âm qua ngả tầng sinh môn (TPUS) cho thấy tổn thương nhỏ giảm âm trên các mặt cắt ngang (bên trái) và mặt cắt dọc (bên phải); tổn thương này không có thông thương với ống hậu môn, và do đó gợi ý đến tình trạng viêm nang lông (folliculitis).
Tài liệu tham khảo
Transperineal ultrasound for assessment of fistulas and abscesses: a pictorial essay
Người dịch: Bs Lê Thị Ny Ny – Radiology
Tham khảo thêm các bài dịch khác tại website: https://bsnynycdha.wordpress.com/
Để lại một phản hồi Hủy