TẠM DỊCH
Bài viết gồm 9 phần:
- Tổng quan
- Thuật ngữ học
- Dịch tễ học
- Bệnh học
- Biểu hiện lâm sàng
- Đặc điểm chẩn đoán hình ảnh
- Điều trị và tiên lượng
- Biến chứng
- Chẩn đoán phân biệt trên Chẩn đoán hình ảnh
1.Tổng quan:
U quái buồng trứng (Ovarian teratomas) là loại hay gặp nhất của u tế bào mầm buồng trứng (ovarian germ cell tumors) và chia thành 3 dưới nhóm:
- U quái trưởng thành (mature ovarian teratoma)
- U quái chưa trưởng thành (immature ovarian teratoma)
- U quái giáp (struma ovarii tumor) (hiếm gặp, 3% u quái trưởng thành, đặc trưng bởi mô tuyến giáp lạc chỗ, thường đa thùy đặc, dấu đặc trưng struma pearl- ngọc trai struma).
Nang bì buồng trứng (Ovarian dermoid cyst) và u quái buồng trứng trưởng thành dạng nang hay gọi tắt là u quái trưởng thành (mature cystic ovarian teratoma) là những thuật ngữ thường được sử dụng thay thế cho nhau để chỉ khối u buồng trứng (ovarian neoplasm) phổ biến nhất. Những khối u phát triển chậm này chứa các thành phần từ nhiều lớp tế bào mầm (multiple germ cell layers) và có thể được đánh giá bằng siêu âm hoặc MRI.
2.Thuật ngữ học (Terminology)
Mặc dù chúng có hình ảnh rất giống nhau, nhưng cả hai có sự khác biệt cơ bản về mô học: Nang bì có nguồn gốc từ ngoại bì, trong khi u quái trưởng thành cũng bao gồm các thành phần trung bì và nội bì. Để đơn giản, cả hai đều được thảo luận trong bài viết này, vì phần lớn tài liệu kết hợp hai thực thể này.
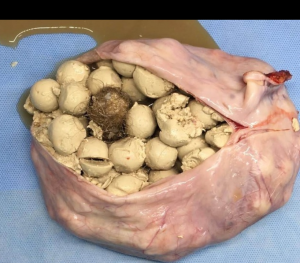
3.Dịch tễ học (Epidemiology)
U quái trưởng thành(mature cystic ovarian teratoma) chiếm ~15% (phạm vi 10-20%) của tất cả các khối u buồng trứng. Chúng có xu hướng được phát hiện ở phụ nữ trẻ, điển hình là khoảng 30 tuổi, và cũng là u buồng trứng phổ biến nhất ở những bệnh nhân dưới 20 tuổi.
4.Biểu hiện lâm sàng (Clinical presentation)
Nang bì buồng trứng không biến chứng thường không có triệu chứng và thường được phát hiện tình cờ. Tuy nhiên, chúng có khuynh hướng dẫn đến xoắn buồng trứng (ovarian torsion), và sau đó có thể xuất hiện cơn đau vùng chậu cấp tính.
5.Bệnh học (Pathology)
U quái trưởng thành là khối u có vỏ bao trong chứa các thành phần mô hoặc cơ quan trưởng thành. Chúng bao gồm các thành phần biệt hóa tốt từ ít nhất hai trong số ba lớp tế bào mầm (tức là ngoại bì, trung bì và nội bì). Do đó, chúng chứa lớp da trưởng thành phát triển hoàn chỉnh với các nang lông và tuyến mồ hôi, đôi khi có những búi tóc dài và thường là các túi bã nhờn, máu, chất béo (93%), xương, móng tay, răng, mắt, sụn và mô tuyến giáp. Thông thường, đường kính của chúng nhỏ hơn 10 cm và hiếm khi lớn hơn 15 cm. Các cấu trúc cơ quan thực sự (răng, mảnh xương) có thể xuất hiện trong ~30% trường hợp.
Vị trí: thường hai bên trong 10-15% trường hợp.
Biến thể: U quái giáp (struma ovari tumor) (hiếm gặp, 3% u quái trưởng thành, đặc trưng bởi mô tuyến giáp lạc chỗ, thường đa thùy đặc, dấu đặc trưng struma pearl- ngọc trai struma)
6.Đặc điểm Chẩn đoán hình ảnh
- X quang thường quy
Có thể thấy các thành phần vôi hóa và răng trong khung chậu.
- Siêu âm
Siêu âm là phương thức hình ảnh được ưa chuộng. Thông thường, nang bì buồng trứng được xem như một khối nang phần phụ với một số thành phần ở thành nang. Hầu hết các tổn thương là đơn thùy.
Các đặc điểm siêu âm bao gồm:
– Khối tăng âm lan tỏa hoặc một phần với sự suy giảm âm sóng âm phía sau do chất bã nhờn và tóc trong nang.
– Trong một trường hợp khác, siêu âm qua ngã âm đạo cho thấy dấu hiệu ‘phần nổi của tảng băng trôi’ (‘tip-of-the-iceberg’ sign): bóng lưng từ phần tăng âm của nang bì. Điều này có thể bị hiểu sai là khí trong ruột và tổn thương có thể bị bỏ qua.
– Nốt Rokitansky tăng âm ở thành (dermoid plug)
– Các thành phần răng hoặc vôi hóa tăng âm, tạo bóng lưng.
– Mức dịch – dịch
– Nhiều dải tăng âm mảnh do có tóc trong nang: mô hình dấu gạch ngang (lưới bì) dot-dash pattern (dermoid mesh)
– Doppler màu: không có mạch máu bên trong
– Nếu có mạch trong khối đòi hỏi phải làm thêm xét nghiệm chẩn đoán để loại trừ một tổn thương ác tính.
– Dấu hiệu floating balls sign trong nang không phổ biến nhưng đặc trưng
- Cắt lớp vi tính (CT)
CT có độ nhạy cao trong chẩn đoán nang bì buồng trứng mặc dù nó không được khuyến cáo thường xuyên cho mục đích này do bức xạ ion hóa của nó.
Các hình ảnh CT điển hình có mỡ (vùng có độ Hounsfield rất thấp), mức mỡ-dịch, vôi hóa (đôi khi có dạng răng), nốt Rokitansky và búi tóc. Sự hiện diện của hầu hết các mô trên được chẩn đoán là u quái trưởng thành buồng trứng trong 98% trường hợp . Bất cứ khi nào kích thước vượt quá 10 cm hoặc nhìn thấy các nốt mô mềm và hình dạng súp lơ bờ không đều, nên nghi ngờ chuyển dạng ác tính.
Hình ảnh 1 (Link tham khảo): https://radiopaedia.org/cases/ovarian-teratoma-1
Khi vỡ, dịch mỡ giảm tỷ trọng đặc trưng sẽ tạo thành các túi và nằm phía trên, điển hình là dưới vòm hoành phải, một dấu hiệu bệnh lý. Thành phần trong nang thoát ra ngoài cũng dẫn đến viêm phúc mạc hóa học và mạc treo có thể bị thâm nhiễm mỡ và phúc mạc dày lên, có thể giống như di căn phúc mạc (peritoneal carcinomatosis) .
- Chụp cộng hưởng từ (MRI)
Đánh giá MRI thường có xu hướng dành riêng cho các trường hợp khó nhưng cực kỳ nhạy với các thành phần mỡ. Cả xung xóa mỡ và ảnh giả do dịch chuyển hóa học (chemical shif artifact) đều có thể được sử dụng để xác nhận sự hiện diện của mỡ. Ngấm thuốc cũng có khả năng xác định các thành phần đặc xâm lấn và do đó có thể được sử dụng để phân chia chính xác giai đoạn tại chỗ của các biến thể ác tính .
Hình ảnh 2 (Link tham khảo) : https://radiopaedia.org/cases/ovarian-dermoid-cyst-mri
7.Điều trị và tiên lượng
U quái trưởng thành phát triển chậm (1-2 mm một năm) và do đó, một số người ủng hộ việc điều trị không phẫu thuật. Các tổn thương lớn hơn thường được phẫu thuật cắt bỏ. Nhiều người đề nghị theo dõi hàng năm đối với các tổn thương <7 cm để theo dõi sự phát triển, nếu vượt quá thì nên cắt bỏ.
8.Biến chứng
Các biến chứng được công nhận bao gồm:
- Xoắn buồng trứng: ~3-16% u quái buồng trứng, nói chung: được coi là biến chứng phổ biến nhất
- Vỡ: ~1-4%
- Chuyển dạng ác tính: ~1-2%, thường thành ung thư biểu mô tế bào vảy (người lớn) hoặc hiếm khi thành endodermal sinus tumors (u xoang nội bì buồng trứng) (trẻ em)
- Khối u túi noãn hoàng (Ovarian yolk sac tumors), hay còn gọi là endodermal sinus tumors (u xoang nội bì buồng trứng) là một khối u tế bào mầm buồng trứng ác tính hiếm gặp. Các khối u xoang nội bì thường xảy ra nhất ở trẻ em. Loại u này thường xuất hiện nhiều nhất ở buồng trứng hoặc tinh hoàn. Nó cũng có thể xuất hiện ở tử cung, bụng, âm đạo, gan hoặc não.
- Bội nhiễm: 1%
- Thiếu máu tán huyết tự miễn: <1%
- Cường giáp (hyperthyroidism) (chỉ gặp ở u quái giáp)
- Hội chứng carcinoid (hiếm gặp)
9.Chẩn đoán phân biệt trên chẩn đoán hình ảnh:
- Nang buồng trứng xuất huyết (hemorrhagic ovarian cyst)
- Endometrioma/ chocolate cysts/ endometriotic cysts (Lạc nội mạc tử cung dạng nang hay Nang lạc nội mạc tử cung): thường gặp ở buồng trứng, tín hiệu cao trên T1 và không thay đổi tín hiệu trên xung xóa mỡ, dấu”bóng râm” (shading) trên T2.
- U xơ tử cung có cuống (pedunculated lipoleiomyoma of the uterus )
- U quái chưa trưởng thành (immature teratoma)
- U/ung thư biểu mô tuyến nang thanh dịch (ovarian serous cystadenoma/cystadenocarcinoma ), U/ung thư biểu mô tuyến nang nhầy( ovarian mucinous cystadenoma/cystadenocarcinoma) chỉ là chẩn đoán phân biệt khi các đặc điểm điển hình của u quái trưởng thành không có (ví dụ như không có thành phần mỡ), xu hướng xuất hiện ở lứa tuổi lớn hơn nang bì.
Cùng theo dõi những bài viết khác để bồi dưỡng thêm kiến thức y khoa và thuật ngữ tiếng anh chuyên ngành Y Khoa tại trang chủ anhvanyds.com các bạn nhé.
BS. Võ Thị Thanh Hương
Nguồn tham khảo:
https://radiopaedia.org/articles/ovarian-teratoma
Tham khảo khóa học Tiếng Anh Chuyên ngành Chẩn đoán hình ảnh: https://radiology.anhvanyds.com/
Bài viết khác cùng chuyên mục:
Để lại một phản hồi Hủy