Phân loại bệnh lý (Classification of Disease)
Đặc điểm dòng chảy bình thường
Jager và cộng sự đã xác định các giá trị tiêu chuẩn cho đường kính động mạch và vận tốc đỉnh tâm thu ở các động mạch chi dưới của 55 đối tượng khỏe mạnh (30 nam, 25 nữ) trong độ tuổi từ 20 đến 80 tuổi (Bảng 15.1). Mặc dù phụ nữ có động mạch nhỏ hơn nam giới, vận tốc đỉnh tâm thu không có sự khác biệt đáng kể giữa nam giới và phụ nữ trong nghiên cứu này. Tuy nhiên, vận tốc đỉnh tâm thu (PSV) giảm dần từ động mạch chậu (iliac artery) đến động mạch khoeo (popliteal artery). Không có sự khác biệt đáng kể về PSV ở ba động mạch chày/động mạch mác (tibial/ peroneal arteries) ở người khỏe mạnh.
| Bảng 15.1. Vận tốc đỉnh tâm thu bình thường và đường kính động mạch trung bình | ||
| Động mạch | Vận tốc đỉnh ± SD (cm/s) | Đường kính ± SD (cm) |
| ĐM chậu ngoài (External iliac) | 119 ± 22 | 0.79 ± 0.13 |
| ĐM đùi chung (Common femoral) | 114 ± 25 | 0.82 ± 0.14 |
| ĐM đùi nông – đoạn gần (Superficial femoral – proximal) | 91 ± 14 | 0.60 ± 0.12 |
| ĐM đùi nông – đoạn xa
(Superficial femoral – distal) |
94 ± 14 | 0.54 ± 0.11 |
| ĐM khoeo (Popliteal) | 69 ± 14 | 0.52 ± 0.11 |
Đo lường được thực hiện qua siêu âm Duplex ở 55 đối tượng khỏe mạnh, SD: Standard deviation: độ lệch chuẩn.
Dữ liệu từ Jager KA, Ricketts HJ, Strandness DE Jr. Siêu âm Duplex để đánh giá bệnh lý động mạch chi dưới. Tại:Bernstein EF, ed. Kỹ thuật chẩn đoán không xâm lấn trong bệnh lý mạch máu. St. Louis: Mosby; Năm 1985: 619–631.
Các dạng phổ trong động mạch chi dưới bình thường cho thấy kiểu vận tốc ba pha (triphasic velocity) đặc trưng có liên quan đến dòng chảy của động mạch ngoại bên (Hình 15.6). Kiểu dòng chảy này cũng rõ ràng trên hình ảnh Doppler màu. Giai đoạn dòng chảy tới (forward flow phase), vận tốc ban đầu cao là kết quả của kỳ tâm thu, theo sau là một giai đoạn ngắn của dòng chảy lui (phase of reverse flow) trong giai đoạn tiền tâm trương và cuối cùng là giai đoạn dòng chảy tới, vận tốc thấp trong giai đoạn tâm trương. Thành phần dòng chảy lui là kết quả của sức cản mạch máu ngoại vi tương đối cao trong tuần hoàn động mạch chi dưới bình thường. Dòng chảy lui sẽ ít rõ ràng hơn khi sức cản ngoại vi giảm. Mất thành phần dòng chảy lui xảy ra ở các động mạch chi dưới bình thường với tình trạng giãn mạch (vasodilatation) phối hợp với tập thể dục, sung huyết (hyperemia) phản ứng, hoặc làm ấm chi.
Kiểu dòng chảy trong dòng chảy trung tâm của các động mạch chi dưới bình thường là tương đối đồng đều, với tất cả các tế bào hồng cầu đều có vận tốc gần như nhau. Do đó, dòng chảy có dạng tầng (laminar), và dạng phổ tương ứng chứa một dải tần số hẹp với một vùng sạch dưới đỉnh tâm thu (clear area under the systolic peak) (Hình 15.6 và 15.7). Tổn thương động mạch làm phá vỡ kiểu dòng chảy dạng tầng bình thường này và gây ra các thay đổi tại chỗ đặc trưng bao gồm tăng PSV và mở rộng dải tần số được gọi là gia tăng độ rộng của phổ (spectral broadening). Đây được xem là sự lấp đầy của vùng sạch bình thường dưới đỉnh tâm thu (xem Hình 15.7C – D). Thành phần dòng chảy lui cũng không hiện diện ở đoạn xa đối với các tổn thương tắc mạch nặng.
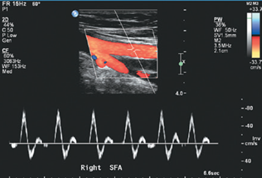
Hình 15.6. Các dạng phổ thu được từ động mạch đùi nông (đoạn gần) bình thường (SFA). Dạng sóng hiển thị mô hình vận tốc ba pha và chứa một dải tần số hẹp với vùng sạch dưới đỉnh tâm thu. Vận tốc đỉnh tâm thu xấp xỉ 80 cm/s. Hình ảnh dòng chảy màu cho thấy chỗ chia đôi của động mạch đùi chung và vị trí đặt cửa sổ (sample volume) Doppler xung.
Mô hình dòng chảy bất thường (Abnormal flow patterns)
Dựa trên các đặc điểm bình thường và bất thường đã được thiết lập của dạng phổ (spectral waveforms), một bộ tiêu chuẩn để phân loại mức độ nặng của hẹp động mạch chi dưới ban đầu được phát triển tại Đại học Washington. Phiên bản hiện tại của các tiêu chuẩn này được tóm tắt trong Bảng 15.2 và Hình 15.7. Hẹp mức độ nhẹ (giảm 1% đến 19% đường kính) được biểu hiện bằng sự gia tăng nhẹ độ rộng phổ mà không có sự gia tăng đáng kể PSV (tăng <30% PSV so với đoạn ngay trước hẹp). Sự giãn rộng phổ nhẹ này thường thấy ở cuối tâm thu và tiền tâm trương. Hẹp mức độ trung bình (giảm 20% đến 49% đường kính) được đặc trưng bởi sự giãn rộng phổ rõ hơn và sự gia tăng PSV lên đến 100% so với đoạn ngay trước hẹp. Hẹp mức độ nặng (giảm 50% đến 99% đường kính) tạo ra sự hỗn loạn của dòng chảy nặng nhất, với PSV tăng rõ rệt (> 100% so với đoạn ngay trước hẹp), độ rộng của phổ giãn rộng và mất thành phần dòng chảy lui (Hình. 15.8). Tắc hoàn toàn một đoạn động mạch được ghi nhận khi không có tín hiệu dòng chảy Doppler nào có thể được phát hiện trong lòng của một mạch máu được quét qua rõ ràng. Dạng phổ thu được ở đoạn xa đối với hẹp nặng hoặc tắc hoàn toàn thường 1 pha và giảm khi PSV giảm và tăng sóng tâm thu chậm (delayed systolic rise), tạo ra dạng sóng tardus-parvus (Hình 15.9). Các đặc điểm của dạng phổ được ghi lại ở đoạn trước hẹp (proximal to a stenotic lesion) là thay đổi và phụ thuộc chủ yếu vào tình trạng của bất kỳ tuần hoàn bàng hệ nào thêm vào. Đoạn ngay trước vị trí hẹp nặng hoặc tắc hoàn toàn, dạng phổ thường cho thấy PSV cực thấp và ít hoặc không có dòng chảy trong kỳ tâm trương, mặc dù tăng sóng tâm thu nhanh (rapid systolic rise) có thể được bảo toàn nếu dòng chảy vào là bình thường (Hình 15.10).
Tiêu chuẩn của Đại học Washington và tiêu chuẩn khác được báo cáo để phân loại mức độ nặng của hẹp động mạch chủ yếu dựa vào tỷ lệ PSV hoặc Vr, thu được bằng cách chia PSV lớn nhất tại chỗ hẹp cho PSV ở đoạn động mạch bình thường (không hẹp) ngay trước chỗ hẹp. Phân độ mức độ hẹp sử dụng Vr cho thấy là có nhiều khả năng tái hiện lại (reproducible), trong khi việc sử dụng tiêu chuẩn độ rộng của phổ thì không. Hẹp động mạch chi dưới đáng kể có ảnh hưởng huyết động học tương quan với ngưỡng các giá trị Vr trong khoảng từ 1,4 đến 3,0. Vr từ 2,0 trở lên là mức thỏa hiệp hợp lý và được nhiều phòng thí nghiệm mạch máu sử dụng làm ngưỡng đối với hẹp động mạch ngoại biên giảm đường kính 50% hoặc lớn hơn.
Một điểm khác biệt quan trọng giữa phân tích dạng phổ và hình ảnh Doppler màu là các dạng phổ hiển thị toàn bộ nội dung về tần số và biên độ của tín hiệu Doppler xung tại một vị trí cụ thể, trong khi Doppler màu cho thấy sự ước tính đơn độc về tần số dịch chuyển Doppler hoặc vận tốc dòng chảy cho từng vị trí trong hình ảnh B-mode. Do đó, phân tích dạng phổ cung cấp nhiều thông tin về dòng chảy đáng kể hơn từ mỗi vị trí riêng lẻ hơn so với Doppler màu. Ưu điểm chính của Doppler màu là nó cho biết thông tin của dòng chảy trên một phần lớn hơn của hình ảnh B-mode, mặc dù lượng dữ liệu thực tế cho mỗi vị trí bị giảm đi. Hình ảnh dòng chảy màu cho thấy các bất thường của dòng chảy dưới dạng các vùng khu trú của hiện tượng loạn sắc (aliasing) hoặc xảo ảnh màu động (color bruit artifacts) cho phép người khám đặt cửa sổ Doppler xung vào vùng hỗn loạn dòng chảy và thu được các dạng phổ. Các dạng phổ này chứa dãy tần số và biên độ cho phép xác định hướng của dòng chảy và các thông số như vận tốc đỉnh và vận tốc trung bình. Ngược lại, việc phân chia màu được dựa trên hướng của dòng chảy và ước tính đơn độc tần số trung bình. Do đó, vận tốc đỉnh hoặc vận tốc lớn nhất hiển thị trên các dạng phổ thường cao hơn so với vận tốc hiển thị bởi hình ảnh dòng chảy màu.
| Bảng 15.2. Tiêu chuẩn siêu âm Duplex của đại học Washington trong việc phân loại hẹp động mạch chi dưới | |
| Mức độ | Các đặc điểm dạng phổ |
| Bình thường | -Sóng 3 pha
-Không giãn rộng phổ |
| Giảm 1-19% đường kính | -Sóng 3 pha với giãn rộng phổ mức độ nhẹ
-Vận tốc đỉnh tâm thu tăng <30% so với đoạn trước hẹp -Phổ ở đoạn trước hẹp và sau hẹp vẫn còn bình thường |
| Giảm 20 – 49% đường kính | -Sóng 3 pha thường được duy trì (mặc dù thành phần dòng chảy lui có thể bị giảm đi)
-Sự giãn rộng phổ rõ nét với sự lấp đầy vùng sạch dưới đỉnh tâm thu -Vận tốc đỉnh tâm thu tăng 30% –100% so với đoạn trước hẹp – Phổ ở đoạn trước hẹp và sau hẹp vẫn còn bình thường |
| Giảm 50 – 99% đường kính | -Dạng sóng 1 pha mất thành phần dòng chảy lui và dòng chảy tới trong suốt chu kỳ tim
-Mở rộng độ rộng phổ -Vận tốc đỉnh tâm thu tăng> 100% so với đoạn trước hẹp -Phổ ở đoạn sau hẹp là dạng sóng 1 pha với vận tốc tâm thu giảm |
| Tắc hoàn toàn | -Không có dòng chảy nào được ghi nhận trong đoạn động mạch được quét qua
-Có thể nghe thấy “tiếng đập” ngay trước vị trí tắc nghẽn -Các dạng sóng ở đoạn sau chỗ hẹp (tuần hoàn bên) là 1 pha với vận tốc tâm thu giảm |
Hình. 15.7 Các dạng phổ Doppler động mạch chi dưới. Đây là các dạng sóng điển hình cho từng loại hẹp được mô tả trong Bảng 15.2.
(A) Dạng sóng bình thường. Dạng sóng thể hiện kiểu ba pha, cửa sổ tâm thu sạch và vận tốc đỉnh tâm thu trong giới hạn bình thường.
(B) Giảm đường kính từ 1% đến 19%. Dạng sóng vẫn giữ được mô hình ba pha với sự giãn rộng phổ nhẹ (mild spectral broadening) ở sườn xuống (downslope) của tâm thu và tăng nhẹ vận tốc <30% so với đoạn gần (proximal segment) bình thường.
(C) Giảm 20% đến 49% đường kính. Dạng sóng làm tăng sự giãn rộng phổ nhưng vẫn duy trì thành phần dòng chảy lui. Vận tốc đỉnh tâm thu tăng từ 30% đến 100% so với đoạn trước hẹp.
(D) Giảm 50% đến 99% đường kính. Dạng sóng cho thấy mất sự đảo ngược dòng chảy tâm trương và sự giãn rộng phổ rõ rệt trong suốt chu kỳ tim. Vận tốc đỉnh tâm thu lớn hơn gấp đôi vận tốc so với đoạn trước hẹp. Các dạng sóng ngay phía hạ lưu từ chỗ hẹp sẽ hiển thị sự hỗn loạn sau hẹp (post-stenotic turbulence).
Hình 15.8. Siêu âm Duplex động mạch chi dưới ở một bệnh nhân 49t mắc đái tháo đường bị đau chân trái.
(A) Hình ảnh dòng chảy màu và dạng sóng Doppler xung được chụp từ động mạch đùi chung (common femoral artery-CFA) bên trái cho thấy kiểu dòng chảy 3 pha với vận tốc đỉnh tâm thu trong giới hạn bình thường (115 cm/s).
(B) Loạn sắc (Aliasing) được thấy trong hình ảnh dòng chảy màu của động mạch đùi nông đoạn gần bên trái (SFA PROX) tại vị trí hẹp khu trú. Vận tốc đỉnh tâm thu xấp xỉ 240 cm/s với sự giãn rộng phổ rõ rệt và mất sự đảo ngược dòng chảy tâm trương. Dòng chảy dưới đường cơ sở trong kỳ tâm thu có liên quan đến sự hỗn loạn (turbulence). Tỉ số vận tốc là 240/115 = 2,1.
(C) Các dạng sóng thu được ở đoạn sau chỗ hẹp (distal to the stenosis) trong động mạch khoeo trái cho thấy vận tốc đỉnh tâm thu thấp (35,8 cm/s) và kiểu dòng chảy có sức cản thấp với đường dốc lên của tâm thu bị chậm lại và dạng sóng 1 pha.
Hình 15.9. Tắc động mạch đùi nông (Superficial femoral artery-SFA) với kiểu dòng chảy đoạn sau hẹp bất thường.
(A) Hình ảnh dòng chảy màu và Doppler xung cho thấy không có dòng chảy nào trong động mạch đùi nông (SFA).
(B) Dòng chảy trong động mạch khoeo (POP ART) tái tạo lại (reconstituted) cho thấy các dạng sóng vận tốc thấp, sức cản thấp, giảm xóc (damped) và 1 pha (tardus-parvus), phù hợp với tắc hoàn toàn SFA đoạn gần.
Hình 15.10. Hình ảnh dòng chảy màu và dạng phổ Doppler xung thu được từ vị trí ngay trước chỗ hẹp của hẹp động mạch đùi nông nặng. Vận tốc đỉnh tâm thu thấp khoảng 41 cm/s, và không có dòng chảy trong kỳ tâm trương.
Các TIP trong thực hành
- Các dạng phổ động mạch chi dưới bình thường cho thấy kiểu dòng chảy ba pha, và PSV giảm đều từ động mạch chậu đến động mạch ở bắp chân.
- Tổn thương động mạch phá vỡ kiểu dòng chảy theo tầng bình thường và tạo ra sự gia tăng PSV và lấp đầy cửa sổ tâm thu sạch được mô tả là mở rộng phổ.
- Mất thành phần dòng chảy lui có thể thấy ở các trường hợp hẹp động mạch nặng (> 50%) và cũng có thể thấy ở các động mạch bình thường khi vận động mạnh, sung huyết phản ứng hoặc làm ấm chi.
- Các dạng phổ thu được ở đoạn sau chỗ hẹp nặng (severe stenosis) hoặc tắc hoàn toàn (occlusion) nói chung là một pha (monophasic) và giảm xóc với PSV giảm, dẫn đến dạng sóng tardus-parvus.
Nghiên cứu thẩm định (Validation studies)
Mặc dù tiêu chuẩn được liệt kê trong Bảng 15.2 bao gồm một số phân loại cho tổn thương giảm đường kính dưới 50%, sự phân biệt giữa các phân loại này thường mang tính chủ quan, hiếm khi có tầm quan trọng về mặt lâm sàng và cho thấy độ chính xác kém. Phân loại hữu ích nhất cho mục đích lâm sàng ghi nhận những tổn thương đó là giảm đường kính dưới 50%, giảm đường kính từ 50% đến 99%, và tắc hoàn toàn. Leng và cộng sự không thấy phân loại thêm về giảm đường kính trong phạm vi hẹp từ 50% đến 99% là đáng tin cậy dựa trên dạng phổ thường được sử dụng và các thông số dòng chảy màu, ngay cả khi tổn thương hẹp được xác định đầu tiên bằng chụp động mạch (arteriography) và sau đó được đánh giá bằng siêu âm duplex và hình ảnh dòng chảy màu.
Jager và các cộng sự đã sử dụng siêu âm duplex để đánh giá 338 đoạn động mạch ở 54 chi dưới của 30 bệnh nhân và so sánh mức độ nặng của hẹp động mạch được phân loại bằng phân tích dạng phổ với kết quả chụp động mạch cản quang qua catheter được diễn tả độc lập.
Đối với tất cả các đoạn, siêu âm duplex giúp phân biệt giữa động mạch bình thường và động mạch bệnh lý với độ nhạy 96% và độ đặc hiệu 81%. Siêu âm Duplex phân biệt giữa các mức độ hẹp với giảm đường kính lớn hơn hoặc nhỏ hơn 50% với độ nhạy 77% và độ đặc hiệu là 98%. Nghiên cứu này được thực hiện trước khi bổ sung hình ảnh Doppler dòng chảy màu vào máy siêu âm duplex. Những kết quả này được chấp nhận khi hai bác sĩ chẩn đoán hình ảnh khác nhau diễn giải các hình ảnh chụp động mạch chi dưới giống nhau là bình thường hoặc bệnh lý (độ nhạy, 98%; độ đặc hiệu, 68%) hoặc giảm đường kính lớn hơn hoặc nhỏ hơn 50% (độ nhạy, 87%; độ đặc hiệu, 94%).
Một nghiên cứu thẩm định thứ hai được báo cáo bởi Kohler và cộng sự, đánh giá 393 đoạn động mạch chi dưới ở 32 bệnh nhân bằng cả siêu âm duplex và chụp động mạch. Nghiên cứu này cũng được thực hiện trước khi có hình ảnh Doppler dòng chảy màu. Bằng cách xác định chính xác mức độ hẹp có gradient áp lực đáng kể (đo được) hoặc các tổn thương đó có đường kính giảm hơn 50%, siêu âm duplex có độ nhạy 82%, độ đặc hiệu là 92%, giá trị tiên đoán dương tính là 80% và giá trị tiên đoán âm tính 93%. Kết quả đặc biệt có giá trị đối với các tổn thương ở động mạch chậu (độ nhạy 89%, độ đặc hiệu 90%). Khó phát hiện các tổn thương ở đoạn sau chỗ hẹp rất nặng hoặc tắc hoàn toàn do vận tốc dòng chảy thấp ở những đoạn này. Hạn chế này cũng được quan sát bởi Allard và các cộng sự, họ nhận thấy rằng có hẹp 50% đến 99% trong các đoạn động mạch kế cận làm giảm cả độ nhạy và độ đặc hiệu của siêu âm duplex chi dưới.
Moneta và các cộng sự đã ghi nhận độ chính xác của siêu âm duplex chi dưới ở 286 các chi của 150 bệnh nhân được chụp động mạch trước phẫu thuật. 99% các đoạn động mạch từ động mạch chậu chung đến động mạch khoeo đã được hình ảnh hóa thành công (successfully visualized) bằng siêu âm duplex, trong khi đó 95% động mạch chày trước và chày sau và 83% động mạch mác được hình ảnh hóa một cách đầy đủ (adequately visualized). Đối với các đoạn động mạch đoạn gần đến ngang mức động mạch chày, siêu âm duplex được đánh giá về khả năng xác định mức độ hẹp có đường kính giảm hơn 50% và khả năng phân biệt giữa hẹp và tắc. Ở động mạch chày và động mạch mác, người ta đánh giá khả năng của siêu âm duplex để dự đoán tình trạng liên tục từ vùng khoeo đến mắt cá chân. Trong các đoạn động mạch đoạn gần, độ nhạy tổng thể để phát hiện hẹp hơn 50% nằm trong khoảng từ 67% ở động mạch khoeo đến 89% ở động mạch chậu; độ đặc hiệu tương ứng dao động từ 97% đến 99%. Mức độ hẹp được phân biệt thành công với tắc trong 98% các tổn thương động mạch đoạn gần. Đối với các động mạch đoạn xa hơn, độ nhạy tổng thể để dự đoán tình trạng liên tục dao động từ 93% đến 97%. Trái ngược với kinh nghiệm đã được báo cáo khác, độ chính xác của siêu âm duplex chi dưới không bị ảnh hưởng đáng kể bởi sự hiện diện của bệnh lý ở nhiều đoạn động mạch (Hình 15.11).
Macharzina và các cộng sự đã xem xét tiêu chuẩn siêu âm duplex để đánh giá mức độ hẹp ở đùi và khoeo so với hẹp tự nhiên đơn độc (single native stenosis-SNS) với hẹp tự nhiên nhiều đoạn (multisegmental native stenoses-MNS) ở 139 bệnh nhân có tương quan với chụp mạch. Họ nhận thấy ngưỡng tỷ lệ vận tốc tối ưu so sánh PSV ở đoạn hẹp so với đoạn trước hẹp là 2,6, 3,3 và 3,9 lần lượt là hẹp> 50%,> 70% và> 80%. Họ phát hiện ra rằng hẹp tự nhiên nhiều đoạn (MNS) có tác động tiêu cực đáng kể đến việc định lượng siêu âm duplex của bệnh lý ở đùi và khoeo.
Gần đây, Gao và các cộng sự đã xem xét lại vai trò của PSV tại chỗ hẹp (stenotic PSV-PSVst) và Vr để xác định độ chính xác của siêu âm duplex trong việc xác định hẹp đáng kể trong động mạch đùi nông. Họ đã xem xét hồi cứu các nghiên cứu duplex ở 278 chi ở 185 bệnh nhân so với chụp động mạch kỹ thuật số xóa nền (digital subtraction angiography). Nhóm đã phân tích Vr giữa PSV tại chỗ hẹp và đoạn trước hẹp (PSVst / PSVpro) cũng như Vr giữa tại chỗ hẹp và động mạch khoeo (PSVst / PSVpop). Họ phát hiện ra rằng đối với trường hợp hẹp từ 50% đến 69%, PSV tại chỗ hẹp (PSVst) ≥210 cm/s tốt hơn một chút so với PSVst/PSVpop ≥ 2,5. Đối với trường hợp hẹp> 70%, PSVst/PSVpop ≥4.0 tốt hơn PSVst ≥275 cm/s. Họ kết luận rằng PSVst/PSVpop có thể là một thông số tốt hơn PSVst/PSVpro để phân loại hẹp động mạch đùi nông.
Hình 15.11. Bệnh lý tắc động mạch nhiều vị trí.
(A) Hình ảnh dòng chảy màu và dạng phổ Doppler xung được chụp từ động mạch chậu ngoài bên trái (left external iliac artery-EIA) cho thấy vận tốc đỉnh tâm thu là 368,1 cm/s, phù hợp với tình trạng hẹp nặng.
(B) Dạng phổ thu được ở hạ lưu (downstream) trong động mạch đùi chung trái (common femoral artery-CFA) cho thấy một mạch máu rõ ràng với vận tốc đỉnh tâm thu là 249,8 cm/s.
(C) Một chỗ tắc nghẽn được xác định ở động mạch đùi nông đoạn gần bên trái (proximal superficial femoral artery-SFA PROX). Không có dòng chảy nào được chứng minh trên dòng chảy màu hoặc đánh giá Doppler xung.
(D) Hình ảnh dòng chảy màu cho thấy sự tái lập tuần hoàn bên (reconstitution) của động mạch đùi nông đoạn xa (distal superficial femoral artery-SFA DIST) bởi một mạch máu phụ (COLL; mũi tên màu vàng).
Tham khảo thêm phân độ hẹp động mạch ngoại biên trong sách: Ultrasonography In Vascular Diagnosis của W. Schäberle, link tải sách ở dưới.
Bảng 1. Phân độ hẹp động mạch ngoại biên. Phân độ được xác định là giảm tỷ lệ phần trăm trên mặt cắt ngang. Hệ thống phân độ không hoàn toàn có giá trị đối với sự tắc nghẽn nằm tại các nhánh mạch máu. Không có ranh giới chặt chẽ giữa các phân độ khác nhau vì ảnh hưởng huyết động của hẹp động mạch phụ thuộc vào sự ảnh hưởng phức tạp của các yếu tố khác nhau. (Hiệu chỉnh theo Wolf và Fobbe 1993; Cossman và cộng sự 1989; Polak và cộng sự 1991)
| Mức độ hẹp | Color (Duplex)
Tại chỗ hẹp |
Color (Duplex)
Ngay sau chỗ hẹp |
Dạng sóng sau chỗ hẹp | Dạng sóng trước chỗ hẹp | Ratio (Tỷ lệ) |
| Không hẹp | Sóng 3 pha
Vmax < 150 cm/s |
-Cửa sổ phổ sạch
-Dòng chảy theo nhịp đập rõ ràng -Phổ dốc lên thẳng đứng của tâm thu |
Không thay đổi | Không thay đổi | <1.5 |
| 20-50%
Hẹp nhẹ |
Tăng Vmax:
150-200 cm/s |
-Mức độ hỗn loạn nhẹ
-Có thể gia tăng độ rộng của phổ mức độ vừa |
Giống như trước hẹp | Bình thường | 1.5 – 2 |
| 51 – 75%
Hẹp vừa |
-Tăng thêm Vmax: 200 – 380 cm/s
-Giảm nhẹ theo nhịp đập |
-Dòng chảy xoáy
-Có thể có mức độ hỗn loạn nhẹ -Làm đầy một phần cửa sổ tâm thu |
Giảm nhẹ theo nhịp đập (pulsatility) | Bình thường | 2 – 4 |
| 76 – 95%
Hẹp nặng |
-Tăng lên rất rõ rệt Vmax >380 cm/s
-Giảm theo nhịp đập |
-Mức độ hỗn loạn đáng kể
-Lấp đầy hoàn toàn cửa sổ tâm thu |
-Kéo dài thời gian gia tốc tâm thu
-Giảm theo nhịp đập |
-Biên độ giảm nhẹ hoặc bình thường (so với bên đối diện)
-Nhịp đập có thể giảm trước vị trí xuất phát các nhánh phụ |
>4 |
| 95%
Hẹp gần tắc |
-Gần như mất hoàn toàn nhịp đập
-Tăng rõ rệt vận tốc đỉnh tâm thu và cuối tâm trương |
-Mức độ hỗn loạn rõ rệt
-Lấp đầy hoàn toàn cửa sổ tâm thu |
-Đỉnh tâm thu dẹt
-Giảm đáng kể nhịp đập |
-Giảm biên độ
-Tăng nhịp đập ngay trước chỗ hẹp -Nhịp đập trước hẹp bình thường nhưng giảm trước vị trí chia nhánh phụ |
>4 |
| Tắc hoàn toàn | Không phát hiện được tín hiệu của dòng chảy | -Dòng chảy giảm nhiều ở đoạn xa
-Sự giảm đáng kể của dạng sóng |
Đỉnh tâm thu rất dẹt | -Biên độ thấp
-Dạng sóng tù ngay trước chỗ tắc: tăng nhịp đập, phức hợp nhỏ với thành phần lớn âm tính -Giảm nhịp đập trước chỗ chia các nhánh phụ |
Tỷ lệ: Thương số của vận tốc dòng chảy đỉnh tâm thu tại chỗ hẹp/trước hẹp: V2/V1 ratio
Tài liệu tham khảo
- Vascular Ultrasonography, Pellerito Polak, 7th edition, p235-p331.
- Ultrasonography In Vascular Diagnosis của W. Schäberle, p40.
BS. LÊ THỊ NY NY
Khoa Chẩn đoán hình ảnh, BV Nguyễn Tri Phương
Giảng viên anhvanyds
Để lại một phản hồi Hủy