Phù thai (Hydrops fetalis) là một bệnh lý nặng của thai được xác định với sự tích tụ dịch bất thường từ 2 khoang trở lên trong cơ thể thai nhi, bao gồm tràn dịch ổ bụng (ascites), tràn dịch màng phổi (pleural effusion), tràn dịch màng ngoài tim (pleural effusion) và phù da (skin edema). Ngoài ra, phù thai có liên quan đến đa ối (polyhydramnios) và bánh nhau dày lên (a thickened placenta) (> 6 cm) ở 30-75% bệnh nhân. Nhiều thai nhi bị ảnh hưởng cũng có gan lách to (hepatosplenomegaly). Sự mất cân bằng nội môi của dịch, với lượng dịch tích tụ nhiều hơn lượng dịch có thể được tái hấp thu, có thể do 2 loại bệnh lý lớn – cụ thể là bệnh lý có nguồn gốc miễn dịch và bệnh lý có nguồn gốc không do miễn dịch.
Phù thai liên quan đến miễn dịch (Immune-related hydrops fetalis-IHF) là kết quả của bệnh tan máu dị miễn dịch (alloimmune hemolytic disease) hoặc miễn dịch đồng loại Rh (Rh isoimmunization) và trước khi tiêm chủng định kỳ cho các bà mẹ Rh âm tính, với hầu hết các trường hợp gây ra bởi sự tăng hồng cầu (erythroblastosis) do dị miễn dịch Rh (Rh alloimmunization). Với sự ra đời của phương pháp dự phòng miễn dịch rộng rãi để tạo dị miễn dịch tế bào hồng cầu và sử dụng truyền máu trong tử cung để điều trị phù thai do miễn dịch, IHF đại diện cho một số ít các trường hợp. Mặc dù sự nhạy cảm của RhD đã giảm đáng kể với globulin miễn dịch Rh (RhIg), nhưng rối loạn này vẫn tồn tại dai dẳng ở một nhóm nhỏ phụ nữ, nhiều người trong số họ đã bị miễn dịch đồng loại (isoimmunized) do tiếp xúc nhiều lần với các kháng nguyên RBC ngoại lai có trên kim tiêm bị nhiễm bệnh được dùng để sử dụng ma túy trái phép. Sự gia tăng việc sử dụng trái phép opioid tiêm tĩnh mạch (IV) trong thời kỳ mang thai đã được báo cáo là dẫn đến tán huyết miễn dịch đồng loại ở thai nhi, dẫn đến tử vong thai hoặc phù thai nặng.
Phù thai không liên quan đến miễn dịch (Nonimmune-related hydrops fetalis-NIHF) hiện nay chiếm gần 90% các trường hợp phù thai. Các nguyên nhân của NIHF bao gồm suy cơ tim nguyên phát (primary myocardial failure), suy tim cung lượng cao (high-output cardiac failure), giảm áp suất thẩm thấu keo huyết tương (decreased colloid oncotic plasma pressure), tăng tính thấm mao mạch (increased capillary permeability) và tắc nghẽn của dòng chảy tĩnh mạch hoặc bạch huyết (obstruction of venous or lymphatic flow). Dị tật tim thai (Fetal cardiac anomalies) là nguyên nhân phổ biến nhất của NIHF và bất thường nhiễm sắc thể (chromosomal anomalies) là nguyên nhân phổ biến thứ hai.
Hội chứng gương (Mirror syndrome) là một thực thể hiếm gặp, đặc trưng bởi bệnh lý của mẹ giống với phù thai. Trong hội chứng gương, có sự tăng huyết áp, phù và thường có protein niệu ở mẹ liên quan đến phù thai. Thực thể này lần đầu tiên được mô tả liên quan đến việc tiêm chủng rhesus (Rh), mặc dù nó thường được kết hợp nhất với NIHF do nguyên nhân chưa rõ. Hội chứng gương đe dọa tính mạng của cả mẹ và thai nếu không được chú ý và không được điều trị.
Tỷ lệ tử vong và số người tử vong là khác nhau, nhưng nhìn chung tỷ lệ tử vong là 27-36%. Một báo cáo dữ liệu từ Văn phòng Kế hoạch và Phát triển Y tế Toàn tiểu bang California về 1037 trẻ sơ sinh sống có NIHF cho thấy tỷ lệ tử vong sơ sinh là 35,1% và tỷ lệ tử vong nói chung là 43,2% ở trẻ 1 tuổi. Các yếu tố tiên lượng xấu là sinh non (prematurity), đa ối (polyhydramnios) và lớn hơn so với tuổi thai (large for gestational age). Trong một báo cáo riêng biệt phân tích dữ liệu từ một cơ quan đăng ký quốc tế về 69 trẻ sống sót có phù thai bị hemoglobin Bart, các nhà nghiên cứu phát hiện ra rằng hơn một nửa sống sót sau 5 tuổi (N = 39; 56,5%), trong đó khoảng một nửa (N = 18; 26,1 %) sống sót sau 10 tuổi.
Phù thai thường được chẩn đoán bằng siêu âm định kỳ trong đó các đặc điểm điển hình được mô tả. Ở những thai nhi khác, nghi ngờ lâm sàng có phù thai vì tiền sử gia đình có trẻ bị ảnh hưởng tương tự trước đó hoặc do siêu âm được thực hiện để đánh giá đa ối.
Thăm khám ưu tiên (Preferred examination)
Các đặc điểm siêu âm (xem các hình ảnh bên dưới) thường hữu ích đáng tin cậy trong việc chẩn đoán bệnh gây ra phù thai, đặc biệt là ở những thai nhi có khối u ở ngực hoặc bệnh tim. Tuy nhiên, ở nhiều thai nhi, nguyên nhân chính xác không rõ mặc dù có kiểm tra siêu âm.
Các xét nghiệm máu được thực hiện ở người mẹ có thể cung cấp thông tin liên quan đến Rh và các nguyên nhân miễn dịch khác của phù thai, cũng như bằng chứng về nhiễm trùng và các bệnh chuyển hóa. Tuy nhiên, xét nghiệm thai nhi xâm lấn cuối cùng phải được thực hiện bằng phương pháp chọc ối (amniocentesis) hoặc lấy mẫu máu cuống rốn qua da (cordocentesis). Cả hai phương pháp đều có nguy cơ gây tử vong cho thai.
Tiền sử có thai trong gia đình bị phù thai trước đó là rất quan trọng. Một khi nghi ngờ IHF, cần thực hiện xét nghiệm nhóm máu mẹ và sàng lọc kháng thể kháng Rh và xác định các nhóm máu khác (ví dụ: Kell, Duffy, MNSs). Ở những bà mẹ được phát hiện có IgM, không cần làm thêm gì nữa, nhưng nếu phát hiện thấy IgG, cần phải xác định hiệu giá của các kháng thể Rh dương trong máu mẹ. Hiệu giá kháng thể lớn hơn 1:16 là có ý nghĩa. Nếu kết quả hiệu giá kháng thể có ý nghĩa, nên chọc ối để đánh giá mức độ nghiêm trọng của tan máu và thiếu máu thai nhi (fetal hemolysis and anemia).
Thiếu máu thai nhi có thể được theo dõi bằng cách lấy mẫu máu trực tiếp của thai nhi qua chọc cuống rốn hoặc xác định mật độ quang delta (optical density-OD) bằng cách sử dụng bước sóng 450 μm trong nước ối. Phép đo này đưa ra ước tính về nồng độ bilirubin trong tam cá nguyệt thứ ba. Kết quả mật độ quang delta được vẽ trên biểu đồ vùng thứ 3 Liley. Kết quả càng gần với vùng thứ ba thì nguy cơ mắc IHF càng lớn. Xác định hematocrit của thai nhi là xét nghiệm cuối cùng được thực hiện và việc truyền máu thai nên được xem xét ở những thai nhi có nồng độ hematocrit dưới 40%.
NIHF có thể do nhiều nguyên nhân, bao gồm bất thường nhiễm sắc thể, suy tim, khối u và hội chứng truyền máu song thai (twin-twin transfusion syndrome). Cần phải tiến hành nghiên cứu lâm sàng mở rộng để cố gắng xác định nguyên nhân cụ thể. Ở những bệnh nhân nghi ngờ NIHF, tìm kiếm nguyên nhân bắt đầu bằng việc đánh giá mẹ. Việc lấy tiền sử lâm sàng ban đầu nên hướng đến sự hiện diện của các bệnh di truyền (hereditary) hoặc chuyển hóa, tiểu đường, nhiễm trùng, thiếu máu và việc sử dụng tất cả các loại thuốc.
Các nghiên cứu ban đầu về NIHF bao gồm xét nghiệm Coombs gián tiếp để loại trừ các nguyên nhân miễn dịch, tiếp theo là xác định các chỉ số và công thức máu thường quy để loại trừ bệnh thalassemias; xét nghiệm hóa học máu mẹ để tìm thiếu men G6PD; Thử nghiệm Betke-Kleihauer đối với truyền máu thai – mẹ; và tầm soát bệnh toxoplasmosis, các bệnh nhiễm trùng khác, nhiễm rubella, CMV và herpes simplex (TORCH) trong suốt quá trình mang thai.
Chọc ối là cần thiết để xác định nhiễm sắc thể đồ thai nhi (fetal karyotyping), nuôi cấy nước ối, xét nghiệm nhiễm CMV, đánh giá nồng độ α-fetoprotein (AFP), xét nghiệm bệnh thalassemia và xác định tỷ lệ lecithin-sphingomyelin (L / S). Karyotyping cũng có thể được thực hiện với mô thu được bằng sinh thiết gai nhau (Chorionic villous sampling-CVS) hoặc với dịch thu được từ một trong các khoang cơ thể thai nhi. Có thể nhanh chóng thu được số lượng nhiễm sắc thể và karyotype bằng cách sử dụng kỹ thuật lai tại chỗ phát huỳnh quang (fluorescent in situ hybridization-FISH). Kỹ thuật FISH cũng có thể giúp phát hiện sự mất đoạn cụ thể và sự sắp xếp lại nhiễm sắc thể, và kết quả thường có trong vòng 24-48 giờ.
Xét nghiệm máu thai nhi nên bao gồm phân tích chuỗi hemoglobin cho bệnh thalassemia và nồng độ albumin huyết thanh của thai nhi.
Ban đầu, các đặc điểm siêu âm cho thấy phù thai trong hầu hết các trường hợp, và phương thức này cũng có thể được sử dụng để theo dõi hình ảnh giúp quan sát sự tiến triển của tình trạng bệnh nếu tiếp tục mang thai.
Các đặc điểm về hình ảnh (Imaging features)
Các đặc điểm siêu âm của phù thai (hydrops fetalis) được định nghĩa là có sự tích tụ dịch bất thường từ 2 khoang trở lên trong cơ thể thai nhi. Chúng bao gồm tràn dịch ổ bụng, tràn dịch màng phổi, tràn dịch màng ngoài tim và phù da toàn thân (được định nghĩa là độ dày của da > 5 mm). Các đặc điểm thường gặp khác bao gồm dày bánh nhau (thường được định nghĩa là độ dày bánh nhau ≥4 cm trong tam cá nguyệt thứ hai hoặc ≥6 cm trong tam cá nguyệt thứ ba) và đa ối.
Tràn dịch ổ bụng có thể ít và có thể chỉ vừa đủ để tạo thành một lớp mỏng trên các cơ quan trong ổ bụng, hoặc tràn dịch ổ bụng có thể nhiều, với các cơ quan trong ổ bụng gồm gan và ruột nổi lềnh bềnh trong dịch (xem các hình ảnh bên dưới). Tràn dịch ổ bụng có thể chạy xuống bìu gây ra tràn dịch tinh mạc (hydrocele).
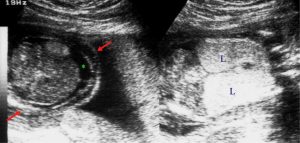
Hình 1. Trái: Mặt cắt ngang qua bụng thai nhi. Phải: Mặt cắt vành qua lồng ngực thai nhi. Những hình ảnh siêu âm này cho thấy tràn dịch ổ bụng (dấu hoa thị) và hai phổi hồi âm dày (L). Thai nhi này bị teo khí quản (tracheal atresia). Các mũi tên màu đỏ cho thấy da bị phù nề.
Hình 2. Các mặt cắt ngang qua bụng thai nhi. Những hình ảnh siêu âm này cho thấy tràn dịch ổ bụng lượng ít (dấu hoa thị) và phù da toàn thân (mũi tên đỏ).
Hình 3. X quang ngực thẳng và bụng của trẻ sơ sinh (neonate). Hình ảnh này cho thấy bụng chướng lên rõ rệt với các quai ruột nằm ở trung tâm gợi ý tràn dịch ổ bụng. Các mô mềm bị phù nề mặc dù hai trường phổi rất rõ.
Tràn dịch màng phổi (Pleural effusions) có thể là một bên (unilateral) hoặc hai bên (bilateral) (xem các hình ảnh bên dưới). Tràn dịch màng phổi một bên cho thấy sự xuất hiện của quá trình tràn dịch màng phổi do dưỡng chấp (chylothorax). Tràn dịch lượng nhiều có thể chèn ép các mạch máu và mạch bạch huyết ở trung thất, gây phù nề phần trên cơ thể và cản trở hoạt động của thực quản gây ra đa ối thứ phát.
Hình 4. Siêu âm mặt cắt vành (trái) và ngang (phải) thai nhi thu được vào cuối tam cá nguyệt thứ hai. Những hình ảnh này cho thấy tràn dịch màng phổi lượng nhiều. Bố mẹ của thai đến từ Viễn Đông (Far East), và thai kỳ trước đó đã bị đình chỉ vì bệnh α thalassemia, đây là nguyên nhân chính gây ra phù thai không liên quan đến miễn dịch ở Viễn Đông. Tình trạng này gây tử vong giống nhau và có liên quan đến nguy cơ mắc bệnh ở mẹ đáng kể. Gen α thalassemia được tìm thấy trong 20-30% dân số ở Đông Nam Á. Thai nhi đã tử vong trong vòng 1 tuần sau khi kiểm tra siêu âm. Eff. = effusion: tràn dịch; F. liver = fetal liver: gan thai nhi.
Hình 5. Siêu âm mặt cắt vành cho thấy phổi xẹp (collapsed lung) (mũi tên) do tràn dịch màng phổi lượng nhiều.
Phù (Edema) có thể khu trú ở một phần cơ thể hoặc có thể toàn thân. Phù được nhìn thấy dễ dàng nhất trên hộp sọ, trên đó có một vòng sáng (xem các hình ảnh bên dưới). Phù cũng có thể được nhìn thấy ở các phần khác của cơ thể.
Hình 6. Siêu âm mặt cắt ngang qua đầu thai nhi bình thường. Tóc có thể nhìn thấy như một vòng sáng không đều và có thể gây nhầm lẫn với phù da đầu (scalp edema).
Hình 7. Các mặt cắt siêu âm cắt ngang qua đầu (trái) và ngực (phải) của một thai nhi bị phù thai. Lưu ý vòng sáng (halo) xung quanh đầu; điều này là do phù nề. So sánh vòng sáng giả phù nề do tóc của thai nhi. Ngực cho thấy da phù nề toàn bộ và tràn dịch màng phổi hai bên lượng nhiều.
Sự phân bố và lượng dịch tích tụ có thể cho thấy bệnh lý. Trong IHF, tràn dịch ổ bụng xuất hiện đầu tiên, phù nề và tràn dịch màng phổi xuất hiện muộn. Các đặc điểm về bệnh lý ở cơ quan cụ thể, chẳng hạn như bất thường về xương (skeletal abnormalities) hoặc khối u ở tim (cardiac tumors), có thể chỉ ra nguyên nhân cụ thể gây ra phù thai.
Các hướng dẫn (Guidelines)
Hiệp hội Y khoa Bà Mẹ – Thai nhi (The Society for Maternal-Fetal Medicine – SMFM) đã phát hành hướng dẫn về chẩn đoán và quản lý NIHF, khuyến cáo các xét nghiệm sau để đánh giá ban đầu:
– Sàng lọc kháng thể (thử nghiệm Coombs gián tiếp) để xác minh rằng nó không phải do miễn dịch.
– Siêu âm trúng đích (Targeted sonography) kết hợp với siêu âm tim để đánh giá các bất thường của thai và bánh nhau.
– Đánh giá Doppler động mạch não giữa (Middle cerebral arterial-MCA) về tình trạng thiếu máu.
– Phân tích karyotype hoặc microarray nhiễm sắc thể của thai nhi, bất kể có xác định được các dị tật cấu trúc của thai nhi hay không.
Hiệp hội Bác sĩ Sản phụ khoa Canada (The Society of Obstetricians and Gynaecologists of Canada-SOGC) đã phát hành các hướng dẫn cập nhật để nghiên cứu và quản lý phù thai không do miễn dịch, bao gồm các khuyến cáo chính sau:
– Tất cả bệnh nhân bị phù thai nên được chuyển đến trung tâm chăm sóc cấp ba để đánh giá.
– Phân tích nhiễm sắc thể thai nhi thông qua xét nghiệm phân tử phương pháp lai so sánh hệ gen từng mảng (microarray) nên được chỉ định nếu sẵn có trong tất cả các trường hợp phù thai không do miễn dịch.
– Các xét nghiệm hình ảnh nên bao gồm siêu âm sản khoa toàn diện (bao gồm Doppler động mạch và tĩnh mạch thai) và siêu âm tim thai.
– Xét nghiệm về nhiễm trùng mẹ-thai và alpha-thalassemia nên được thực hiện trong tất cả các trường hợp phù thai không rõ nguyên nhân ở những phụ nữ có nguy cơ do sắc tộc (ethnicity) của họ.
– Để đánh giá nguy cơ thiếu máu thai nhi, nên thực hiện đo lường Doppler vận tốc đỉnh tâm thu của động mạch não giữa ở tất cả thai nhi bị phù thai sau 16 tuần tuổi thai.
– Trong trường hợp nghi ngờ thiếu máu thai nhi, cần nhanh chóng lấy mẫu máu thai nhi và truyền máu trong tử cung (intrauterine transfusion).
Chụp cộng hưởng từ (Magnetic Resonance Imaging-MRI)
Các chi tiết giải phẫu tinh tế có thể được mô tả trên hình ảnh cộng hưởng từ (MRI), đặc biệt là trên những hình ảnh thu được bằng các thuật toán mới hơn (newer algorithms) cho phép thu nhận nhanh chóng và giảm thiểu ảnh hưởng của chuyển động thai nhi. Tuy nhiên, MRI vẫn chưa trở thành một phương thức tiêu chuẩn đối với hình ảnh phù thai vì tính sẵn có của thiết bị hiện đại bị hạn chế để tạo ra hình ảnh nhanh và do chi phí liên quan. Ngoài ra, siêu âm là phổ biến rộng rãi và có thể cung cấp đầy đủ hầu hết các thông tin cần thiết. Những yếu tố này đã cản trở việc sử dụng rộng rãi hơn MRI trong hình ảnh thai nhi.
Có thể phát hiện sớm tổn thương não ở thai nhi liên quan đến phù thai và nhiễm cytomegalovirus bằng MRI thai nhi. Salmaso và cộng sự đã mô tả một trường hợp phụ nữ mang thai 21 tuần tuổi bị nhiễm CMV hoạt động. Mặc dù kết quả kiểm tra siêu âm não là bình thường, chụp MRI cho thấy vùng có phân bố mạch máu cao (germinal matrix) dày lên, được xác nhận về mặt mô học (histologically) và có liên quan đến sự kém phát triển hồi não (gyri).
Siêu âm (Ultrasonography)
Siêu âm vẫn là nền tảng của hình ảnh thai nhi ở những thai nhi nghi ngờ bị phù thai. Hình ảnh siêu âm cho thấy các dấu hiệu chính (cardinal signs) của bệnh — cụ thể là phù da thai (> 5 mm) (xem các hình ảnh bên dưới), dịch trong khoang thanh dịch (serous cavity), đa ối và bánh nhau dày lên. Những dấu hiệu này có thể được nhìn thấy với sự kết hợp khác nhau và mức độ khác nhau trong các bệnh khác nhau. Các đặc điểm thêm vào, tùy thuộc vào nguyên nhân cụ thể gây ra phù thai, đôi khi cũng được nhìn thấy.
Hình 8. Hình ảnh siêu âm mô tả phù da toàn bộ đến các chân. Các dấu hoa thị cho thấy phù nề hai đầu dưới của đùi. F = femur: xương đùi.
Hình 10. Các mặt cắt ngang qua bụng thai nhi. Những hình ảnh siêu âm này cho thấy tràn dịch ổ bụng lượng ít (dấu hoa thị) và phù da toàn bộ (mũi tên đỏ).
Hình 11. Các mặt cắt siêu âm cắt ngang qua đầu (trái) và ngực (phải) của một thai nhi bị phù thai. Lưu ý vòng sáng (halo) xung quanh đầu; điều này là do phù nề. So sánh vòng sáng giả phù nề do tóc của thai nhi. Ngực cho thấy da phù nề toàn bộ và tràn dịch màng phổi hai bên lượng nhiều.
Tiêu chuẩn chẩn đoán tối thiểu bao gồm những điều sau: tích tụ dịch trong ít nhất 2 khoang thanh mạc (tràn dịch ổ bụng, tràn dịch màng phổi, hoặc tràn dịch màng tim) hoặc tràn dịch thanh mạc ở một vị trí và phù toàn thân (anasarca). Một vị trí tích tụ dịch đơn độc thường không đủ để chẩn đoán phù thai trừ khi có một bệnh lý từ trước có liên quan chặt chẽ đến tình trạng này (ví dụ, khối u ở ngực).
Một số tình trạng giống với phù thai, nhưng các bộ phận riêng lẻ của phù thai có thể được thấy trong các bệnh lý khác, ngay cả khi là các biến thể bình thường.
Đôi khi có thể nhìn thấy tóc bình thường của thai nhi và da đầu dày, và đặc điểm này phải được phân biệt với phù da (xem các hình ảnh bên dưới). Tương tự, nang bạch huyết vùng cổ (cystic hygromas) và các quai của dây rốn gần thành bụng thai nhi có thể cho thấy sự dày lên của da. Đôi khi, lớp mỡ dưới da dày lên có thể gây nhầm lẫn.
Hình 12. Hình ảnh siêu âm mô tả da cá sấu (crocodile skin) ở thai nhi. Tình trạng này là một đặc điểm bình thường ở một số thai nhi; da dày lên, gấp nếp (mũi tên đỏ) có thể bị nhầm lẫn với phù da.
Hình 13. Siêu âm mặt cắt ngang qua đầu thai nhi bình thường. Tóc có thể nhìn thấy như một vòng sáng không đều và có thể gây nhầm lẫn với phù da đầu (scalp edema).
Dị dạng nang tuyến phổi bẩm sinh (congenital cystic adenomatoid malformation of the lung), thoát vị hoành (diaphragmatic hernia) và nang phế quản (bronchogenic cyst) có thể gợi ý tràn dịch màng phổi.
Giả tràn dịch ổ bụng (Pseudoascites), ruột bị tắc nghẽn hoặc mature, nang ở bụng thai và hệ tiết niệu bị tắc nghẽn có thể giống như tràn dịch ổ bụng. Giả tràn dịch ổ bụng biểu hiện với viền giảm âm giả tạo (artifactual hypoechoic rim) đôi khi được nhìn thấy trong bụng thai nhi; điều này là do cơ thành bụng hoặc cơ hoành giảm âm và ở sâu. Giả tràn dịch ổ bụng thường biến mất khi thực hiện mặt cắt từ hướng khác.
Các đặc điểm khác giúp phân biệt giả tràn dịch ổ bụng với tràn dịch ổ bụng như sau:
– Giả tràn dịch ổ bụng không vượt quá bờ trước của xương sườn (anterior edge of the ribs).
– Giả tràn dịch ổ bụng chỉ giới hạn ở phần bụng trên, không giống như tràn dịch ổ bụng, là dạng lan tỏa.
– Với tràn dịch ổ bụng, có thể nhìn thấy bờ ngoài tăng âm của tĩnh mạch rốn, cũng như dây chằng liềm (falciform ligament).
– Tràn dịch màng ngoài tim lượng ít (<2 mm) thường là sinh lý.
Tài liệu tham khảo
Hydrops Fetalis Imaging
https://emedicine.medscape.com/article/403962-overview#showall
BS. Lê Thị Ny Ny
Khoa Chẩn đoán hình ảnh, BV Nguyễn Tri Phương
Giảng viên anhvanyds
Bài viết rất hay và ý nghĩa.