Tóm tắt
Hạch ác tính vùng cổ gồm hạch di căn (metastases) và ung thư hạch (lymphoma). Di căn hạch vùng cổ thường gặp ở bệnh nhân mắc ung thư ở vùng đầu cổ, đánh giá hạch rất quan trọng do điều này ảnh hưởng đến kế hoạch điều trị và tiên lượng. Hạch vùng cổ cũng là vị trí phổ biến của ung thư hạch và việc chẩn đoán chính xác là cần thiết vì điều trị nhóm bệnh này khác với các nguyên nhân khác của bệnh lý hạch vùng cổ. Trên siêu âm trắng đen (thang xám – grey scale) giúp đánh giá hình thái của hạch trong khi siêu âm Doppler năng lượng được sử dụng để đánh giá phân bố mạch máu. Đặc điểm siêu âm trắng đen giúp xác định hạch di căn và ung thư hạch gồm kích thước, hình dạng và cấu trúc bên trong (mất rốn hạch, hoại tử và vôi hóa trong hạch). Phù nề mô mềm xung quanh và bờ hạch không rõ nét là đặc điểm siêu âm trắng đen bổ sung được thấy trong lao hạch hoặc hạch được chiếu xạ trước đó. Siêu âm Doppler năng lượng đánh giá phân bố mạch máu trong hạch và xác định hạch ác tính. Ngoài ra, theo dõi kích thước hạch và sự phân bố mạch máu là đặc điểm hữu ích trong đánh giá đáp ứng điều trị.
Giới thiệu
Đánh giá tình trạng hạch là cần thiết ở bệnh nhân ung thư vùng đầu cổ vì nó dự đoán tiên lượng và lựa chọn các phương pháp điều trị. Ở bệnh nhân ung thư vùng đầu cổ, di căn hạch một bên làm giảm 50% tỷ lệ sống 5 năm, trong khi di căn hạch hai bên làm giảm tỷ lệ sống 5 năm xuống còn 25%. Các hạch di căn vùng cổ từ ung thư đầu cổ thường là vị trí đặc hiệu cho vị trí của khối u nguyên phát. Vì vậy, việc đánh giá sự phân bố của hạch di căn ở bệnh nhân có bệnh lý không rõ nguyên nhân có thể cung cấp gợi ý cho vị trí của khối u nguyên phát. Hơn nữa, hạch di căn ở vị trí không mong muốn cho thấy rằng khối u nguyên phát tiến triển hơn về mặt sinh học.
Ngoài di căn, ung thư hạch cũng là bệnh lý ác tính thường gặp, liên quan đến đầu cổ cũng tương đối phổ biến. Trên lâm sàng, ung thư hạch vùng cổ khó phân biệt với các nguyên nhân của bệnh lý hạch khác như các hạch di căn. Vì các lựa chọn khác nhau cho việc điều trị, xác định chính xác bản chất của bệnh là cần thiết.
Vai trò của siêu âm trong đánh giá bệnh lý hạch vùng cổ được xác định là có hiệu quả. Siêu âm đặc biệt nhạy hơn so với khám lâm sàng (lần lượt là 96,8% và 73,3%) ở bệnh nhân ung thư đầu cổ trước đó bị xơ hóa vùng cổ sau xạ trị. Khi kết hợp với chọc hút tế bào bằng kim nhỏ (fine needle aspiration cytology-FNAC), độ đặc hiệu của siêu âm lên tới 93%. Mặc dù CT và MRI cũng được sử dụng để đánh giá hạch vùng cổ, nhưng bản chất và cấu trúc bên trong của hạch nhỏ (<5mm) không thể dễ dàng để đánh giá. Ngoài ra, MRI không thể xác định vôi hóa trong hạch, mà vôi hóa trong hạch là đặc điểm hữu ích để dự đoán hạch di căn từ ung thư biểu mô nhú tuyến giáp. CT có tiêm thuốc cản quang, độ nhạy và độ đặc hiệu được báo cáo trong đánh giá hạch cổ di căn lần lượt là 90,2% và 93,9%. Trong MRI độ phân giải cao, độ nhạy và độ đặc hiệu trong đánh giá hạch di căn lần lượt là 86% và 94% và ung thư hạch lần lượt là 85% và 95%.
Chụp cắt lớp phát xạ Positron (Positron emission tomography – PET) có độ nhạy (80,3%) và độ đặc hiệu (92,8%) tương đối thấp hơn trong đánh giá hạch di căn nhưng độ nhạy (91,8%) và độ đặc hiệu (98,9%) cao hơn khi sử dụng PET/CT. Trong số các xét nghiệm hình ảnh thì siêu âm có độ nhạy cao trong đánh giá hạch cổ ác tính, trong khi PET/CT có độ đặc hiệu cao nhất.
Di căn (Metastases)
Hạch cổ di căn từ ung thư đầu cổ là vị trí đặc trưng. Các vị trí di căn hạch phổ biến từ ung thư đầu cổ là:
– Hầu họng, thanh quản, thực quản, ung thư biểu mô nhú tuyến giáp di căn hạch dọc theo tĩnh mạch cảnh trong (internal jugular chain)
– Các khối u trong khoang miệng di căn đến hạch các vùng dưới hàm và cổ trên, nhưng ung thư biểu mô lưỡi có thể di căn ở vùng cổ dưới.
– Ung thư nguyên phát vùng dưới đòn từ vú và phổi di căn đến hạch ở hố thượng đòn và tam giác cổ sau.
– Ung thư biểu mô vòm mũi họng (nasopharyngeal carcinoma) thường di căn đến hạch vùng cổ trên và tam giác cổ sau.
Siêu âm trắng đen đánh giá hạch di căn (Grey scale evaluation of metastatic nodes)
Kích thước (Size)
Kích thước hạch là một trong các tiêu chuẩn được sử dụng để phân biệt hạch di căn với hạch phản ứng. Mặc dù các hạch lớn hơn xu hướng có tỷ lệ ác tính cao hơn, hạch phản ứng có thể cũng lớn như hạch di căn. Do đó, có nhiều ngưỡng khác nhau của kích thước hạch để phân biệt hạch phản ứng với hạch di căn đã được báo cáo (5mm, 8mm và 10mm). Tuy nhiên, khi sử dụng ngưỡng thấp hơn của kích thước hạch thì độ nhạy của chẩn đoán tăng lên trong khi độ đặc hiệu giảm xuống và ngược lại. Tuy nhiên, kích thước của hạch hữu ích trong hai trường hợp lâm sàng: (1) tăng kích thước hạch khi kiểm tra liên tục ở bệnh nhân ung thư biểu mô đã biết là rất đáng ngờ vì có liên quan đến di căn; (2) giảm kích thước hạch liên tục là chỉ số hữu ích trong theo dõi bệnh nhân đáp ứng điều trị.
Hình dạng (Shape)
Hạch di căn có xu hướng hình tròn với tỷ lệ trục ngắn/dài (tỷ lệ S/L) lớn hơn 0,5 trong khi hạch phản ứng hoặc hạch lành tính có hình bầu dục (tỷ lệ S/L <0,5). Mặc dù hình dạng tròn giúp xác định hạch di căn nhưng điều này không nên được sử dụng làm tiêu chuẩn duy nhất để đánh giá hạch vì hạch dưới hàm và tuyến mang tai cũng có hình tròn. Bất kể kích thước, phì đại vỏ hạch làm rốn hạch lệch tâm (eccentric cortical hypertrophy) do sự xâm lấn khu trú của khối u trong hạch, là dấu hiệu hữu ích để xác định hạch di căn.
Đường bờ (Border)
Trái với suy nghĩ thông thường, các hạch di căn xu hướng có đường bờ rõ nét, trong khi các hạch lành tính thường biểu hiện đường bờ không rõ nét. Đường bờ rõ nét trong hạch di căn do sự xâm lấn của khối u trong hạch dẫn đến sự khác biệt trở kháng âm giữa mô xung quanh hạch và cấu trúc bên trong hạch. Tuy nhiên, hạch di căn ở giai đoạn tiến triển có thể biểu hiện đường bờ không rõ nét, cho thấy sự lan rộng ra ngoài vỏ bao hạch. Do vậy, đường bờ của hạch đơn thuần không phải là một tiêu chuẩn đáng tin cậy để phân biệt hạch bình thường và hạch bất thường trong thực hành lâm sàng hằng ngày. Tuy nhiên, sự hiện diện của đường bờ không rõ nét trong hạch di căn đã được chứng minh cho thấy sự lan rộng ra ngoài vỏ bao hạch và hữu ích trong dự đoán tiên lượng bệnh nhân.
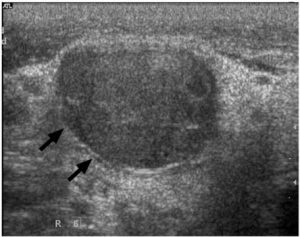
Hình 1. Siêu âm trắng đen cho thấy hạch di căn tăng kích thước, hồi âm kém, đường bờ rõ nét và mất rốn hạch (mũi tên)
Độ hồi âm (Echogenicity)
Hạch di căn hầu hết có hồi âm kém tương đương với các cơ kế cận. Tuy nhiên, hạch di căn từ ung thư biểu mô nhú tuyến giáp thường có hồi âm dày (Hình 2) và điều này được cho là có liên quan đến sự lắng động thyroglobulin trong hạch có nguồn gốc từ khối u nguyên phát.
Hình 2. Siêu âm trắng đen cho thấy hạch di căn từ ung thư biểu mô nhú tuyến giáp (mũi tên). Lưu ý thành phần hồi âm dày trong hạch có thể liên quan đến sự lắng đọng thyroglobulin (đầu mũi tên).
Độ hồi âm của rốn hạch (Echogenic hilus)
Trên siêu âm, độ hồi âm của rốn hạch biểu hiện echo dày, liên tục với mô mỡ kế cận, gồm các nhánh nhỏ của mạch lympho, động – tĩnh mạch, mỡ tạo nên. Vùng cổ bình thường, khoảng 90% hạch có đường kính ngang tối đa > 5mm sẽ thấy được rốn hạch có hồi âm trên siêu âm độ phân giải cao. Hạch di căn thường không thấy rốn hạch (Hình 1) và sự hiện diện của rốn hạch trong hạch trước đây được xem là dấu hiệu lành tính. Tuy nhiên, các nghiên cứu cho thấy rằng rốn hạch cũng có thể được tìm thấy trong hạch ác tính. Do đó, có hay không có rốn hạch không thể được sử dụng làm tiêu chuẩn duy nhất trong đánh giá hạch cổ.
Hoại tử trong hạch (Intranodal necrosis)
Hoại tử trong hạch có thể được xem như là tạo nang (hoại tử tạo nang hoặc hóa lỏng) hoặc vùng có hồi âm (hoại tử cô đặc) trong hạch. Hoại tử tạo nang là hình thức hoại tử trong hạch hay gặp hơn, xuất hiện dưới dạng một vùng hồi âm trống (echolucent) trong hạch (Hình 3). Hoại tử cô đặc là dấu hiệu ít gặp, xuất hiện dưới dạng vùng hồi âm kém khu trú trong hạch nhưng không liên tục với mỡ xung quanh hạch và không có bóng lưng. Hoại tử trong hạch có thể được tìm thấy trong hạch di căn hoặc hạch lao và bất kể kích thước hạch, sự xuất hiện hoại tử trong hạch nên được coi là bệnh lý.
Hình 3. Siêu âm trắng đen mặt cắt dọc cho thấy hạch cổ di căn (mũi tên) với hoại tử tạo nang trong hạch, vùng hoại tử này biểu hiện ranh giới không rõ và hồi âm trống (đầu mũi tên).
Vôi hóa (Calcification)
Vôi hóa trong hạch thường không phổ biến, tuy nhiên, hạch cổ di căn từ ung thư biểu mô nhú tuyến giáp có xu hướng biểu hiện vôi hóa trong hạch (Hình 4). Sự vôi hóa trong các hạch này thường biểu hiện dưới dạng chấm, nằm ở ngoại vi có bóng lưng khi sử dụng đầu dò có độ phân giải cao. Tỷ lệ vôi hóa tương đối cao hơn trong các hạch di căn từ ung thư biểu mô nhú tuyến giáp, làm cho đặc điểm này trở nên hữu ích trong tiên đoán bản chất của bệnh lý tuyến và hướng dẫn tìm kiếm khối u nguyên phát ở tuyến giáp. Mặc dù hạch di căn từ ung thư biểu mô thể tủy tuyến giáp cũng có thể có vôi hóa nhưng tỷ lệ thấp hơn đáng kể so với hạch di căn từ ung thư biểu mô nhú tuyến giáp.
Hình 4. Siêu âm trắng đen mặt cắt ngang của hạch di căn từ ung thư biểu mô nhú tuyến giáp (mũi tên) với các chấm vi vôi hóa có hồi âm (đầu mũi tên).
Các đặc điểm phụ khác (Ancillary features)
Trên siêu âm trắng đen, có hay không có các đặc điểm phụ như hạch có ranh giới không rõ và phù nề mô mềm kế cận cũng nên được đánh giá. Mặt dù ranh giới không rõ và phù nề mô mềm kế cận thường gặp trong hạch lao (hạch tạo chùm do viêm mạch bạch huyết xung quanh hạch) nhưng cũng có thể gặp trong hạch di căn lan rộng ra ngoài vỏ bao, xâm lấn mô mềm kế cận và gây phù nề mô mềm; bệnh nhân được xạ trị vùng cổ trước đó có thể cũng biểu hiện phù mô mềm sau xạ trị và có ranh giới không rõ.
Đánh giá hạch di căn bằng siêu âm Doppler (Doppler evaluation of metastatic nodes)
Phân bố mạch máu (Vascular distribution)
Đánh giá sự phân bố mạch máu trong hạch cổ đã được báo cáo là rất đáng tin cậy với độ lặp lại (repeatability) là 85%. Trên siêu âm Doppler năng lượng, gần 90% hạch bình thường có đường kính ngang tối đa lớn hơn 5mm sẽ biểu hiện mạch máu ở rốn hạch. Các hạch bình thường hoặc phản ứng thường biểu hiện mạch máu ở rốn hạch hoặc không có mạch máu rõ ràng. Tuy nhiên, mạch máu ở ngoại biên hay hỗn hợp (mạch máu hiện diện ở cả rốn hạch và ngoại biên) thường phổ biến trong hạch di căn. Do đó, sự hiện diện mạch máu ở ngoại biên trong hạch là đặc điểm hữu ích của hạch ác tính (Hình 5). Phân bố mạch máu ở ngoại biên trong hạch di căn được cho là có liên quan đến sự xâm lấn khối u của hạch, các tế bào của khối u sản xuất yếu tố tạo mạch cho khối u (tumour angiogenetic factor-TAF), dẫn đến hình thành các mạch máu và tập trung các mạch máu ở ngoại biên. Mạch máu phân bố hỗn hợp được thấy trong các hạch ác tính do sự hình thành các mạch máu phân bố ngoại biên và mạch máu vùng rốn hạch có trước đó được bảo tồn cho đến khi chúng bị phá hủy bởi các tế bào khối u ở giai đoạn sau.
Hình 5. Siêu âm Doppler năng lượng của hạch di căn với mạch máu phân bố ngoại biên (đầu mũi tên).
Hình 6. Hạch nhỏ di căn: a. hạch hình bầu dục, echo kém, mất rốn hạch, bờ rõ, không phù nề mô xung quanh, tăng sinh mạch máu ở rìa, có 2 vùng không tưới máu (mũi tên). b,c: đại thể và giải phẫu bệnh tương ứng với 2 vùng di căn.
Sức cản mạch máu (Vascular resistance)
Với việc sử dụng siêu âm Doppler xung có thể đánh giá chỉ số sức cản mạch máu (resistive index-RI) và chỉ số đập của mạch máu (pulsatility index-PI) (Hình 7). Tuy nhiên, giá trị của sức cản mạch máu trong việc phân biệt hạch ác tính với hạch lành tính vẫn chưa rõ ràng. Một số báo cáo đã chứng minh rằng sức cản mạch máu của hạch di căn là cao hơn hạch phản ứng trong khi những báo cáo khác cho rằng hạch di căn có sức cản mạch máu thấp hơn hoặc tương tự với hạch lành tính. Giá trị ngưỡng khác nhau của RI (0,6; 0,7 và 0,8) và PI (1,1; 1,5 và 1,6) với độ nhạy khác nhau (RI, 47-81%; PI, 55-94%) và độ đặc hiệu (RI, 81-100%; PI, 97-100%) trong việc phân biệt các hạch di căn và hạch viêm phản ứng đã được báo cáo.
Hình 7. Siêu âm Doppler xung đo chỉ số trở kháng (sức cản) RI và chỉ số đập PI của hạch di căn. Đo vận tốc đỉnh tâm thu (peak systolic velocity-PSV) và vận tốc cuối tâm trương (end diastolic velocity-EDV) cũng được thực hiện. Lưu ý các phép đo thu được từ ba dạng sóng liên tiếp.
Ung thư hạch (Lymphoma)
Ung thư hạch vùng đầu cổ có thể được phân loại thành Hodgkin và loại phổ biến hơn là không Hodgkin. Các hạch liên quan thường được tìm thấy ở vùng dưới hàm, cổ trên và tam giác cổ sau.
Siêu âm trắng đen đánh giá ung thư hạch (Grey scale evaluation of lymphomatous nodes)
Kích thước (size)
Kích thước hạch ung thư thay đổi đáng kể. Mặc dù hạch ung thư có xu hướng lớn với đường kính ngang lớn hơn hoặc bằng 10mm nhưng kích thước hạch không là tiêu chuẩn duy nhất đánh giá chính xác để phân biệt hạch ung thư với hạch bình thường hoặc hạch bệnh lý khác. Tuy nhiên, tương tự như hạch di căn, kích thước hạch giảm dần và đáng kể là một thông số hữu ích để chỉ ra đáp ứng điều trị tốt.
Hình dạng, đường bờ, hồi âm, rốn hạch
Trên siêu âm trắng đen, hạch ung thư có xu hướng có hình dạng tròn, đường bờ rõ, hồi âm kém và thường không có rốn hạch, các đặc điểm tương tự như hầu hết các hạch di căn. Vì vậy, hình dạng hạch, đường bờ rõ, sắc nét, độ hồi âm và có hoặc không có rốn hạch có thể không phải tiêu chuẩn siêu âm hữu ích để phân biệt hạch ung thư với hạch di căn.
Cấu tạo hình mắt lưới trong hạch (Intranodal reticulation)
Các nghiên cứu trước đây đã gợi ý rằng biểu hiện hình ảnh giả nang và tăng âm phía sau là đặc điểm đặc trưng của hạch ung thư, đặc biệt trong ung thư hạch không Hodgkin. Họ tin rằng đặc điểm giả nang có liên quan đến cấu trúc mô học đồng nhất và lan tỏa của ung thư hạch không Hodgkin, cho phép sóng âm truyền qua dễ dàng và tạo ra hình ảnh hồi âm kém và tăng âm phía sau (67-90%). Tuy nhiên, với việc sử dụng đầu dò độ phân giải cao mới hơn (newer high-resolution transducers), sự xuất hiện giả nang trong ung thư hạch không Hodgkin thường không được thấy, trong khi cấu trúc dạng mắt lưới trong hạch (cấu trúc hồi âm với nhiều nốt nhỏ – micronodular echopattern) thường được thấy trong ung thư hạch (Hình 8).
Hình 8. Siêu âm trắng đen cho thấy nhiều hạch ung thư có hồi âm kém. Đầu mũi tên chỉ ra hình mắt lưới trong hạch, thường thấy trong hạch ung thư khi sử dụng đầu dò độ phân giải cao.
Vôi hóa và hoại tử trong hạch (Intranodal necrosis and calcification)
Hạch ung thư hiếm khi biểu hiện hoại tử tạo nang trừ khi bệnh nhân được xạ trị hoặc hóa trị trước đó hoặc bị bệnh tiến triển. Tương tự, vôi hóa trong hạch là không phổ biến trong hạch ung thư. Tuy nhiên, vôi hóa có thể được thấy trong hạch ung thư sau khi điều trị và vôi hóa trong hạch này thường đặc (dense) với bóng lưng phía sau.
Siêu âm Doppler đánh giá hạch ung thư (Doppler evaluation of lymphomatous nodes)
Phân bố mạch máu (vascular distribution)
Trên siêu âm Doppler năng lượng, hạch ung thư có xu hướng phân bố mạch máu ở rốn và ngoại biên (62-90%, Hình 9). Không giống như hạch di căn, sự hiện diện mạch máu ở ngoại biên đơn thuần không phổ biến trong hạch ung thư (5%).
Hình 9. Siêu âm Doppler năng lượng định hướng cho thấy hạch ung thư với mạch máu phân bố cả rốn hạch (mũi tên) và ngoại biên (đầu mũi tên), thường thấy trong ung thư hạch.
Sức cản mạch máu (Vascular resistance)
Tương tự như hạch di căn, vai trò của sức cản mạch máu trong đánh giá hạch ung thư là không rõ ràng vì không đủ thông tin trong y văn và các nghiên cứu không nhất quán với nhau. RI và PI của hạch ung thư được báo cáo thay đổi lần lượt từ 0,64 đến 0,84 và từ 1,2 đến 2,2. Tuy nhiên, người ta thường tin rằng RI và PI của hạch ung thư cao hơn so với hạch phản ứng, hạch lao và hạch bình thường và thấp hơn so với hạch di căn.
Đánh giá siêu âm Doppler rất hữu ích trong việc theo dõi đáp ứng điều trị của hạch ung thư. Trên siêu âm Doppler màu hoặc năng lượng, giảm nhanh sự phân bố mạch máu trên hạch là dấu hiệu nhạy cho đáp ứng điều trị tích cực và hữu ích trong việc dự đoán tiên lượng bệnh nhân. Sau hoá trị, bệnh nhân có giảm sự phân bố nhanh chóng mạch máu trên hạch có xu hướng bệnh thuyên giảm trong khi bệnh nhân có mạch máu trên hạch nhiều, kéo dài có xu hướng tái phát sau hóa trị. Do RI và PI không tương quan đáng kể với đáp ứng hóa trị nên việc đánh giá sức cản mạch máu sau hóa trị của hạch ung thư có giá trị tiên lượng hạn chế.
Kết luận
Siêu âm là một kỹ thuật hữu ích trong việc đánh giá hạch ác tính vùng cổ, giúp xác định hạch bất thường, xác định bản chất (với FNAC có hướng dẫn của siêu âm) và đánh giá khách quan đáp ứng điều trị.
Tìm hiểu những bài giảng khác của anhvanyds tại đây để đón đọc những kiến thức bổ ích khác ngay hôm nay các nhé!
Tài liệu tham khảo
- Ultrasound of malignant cervical lymph nodes, Cancer Imaging. 2008; 8(1): 48–56. doi: 1102/1470-7330.2008.0006
- Siêu âm hạch cổ bình thường và bệnh lý
BS. Lê Thị Ny Ny
Khoa Chẩn đoán hình ảnh
Để lại một phản hồi Hủy