CT urography technique (Kỹ thuật chụp CT đường tiết niệu)
Mặc dù các kỹ thuật khác nhau giữa các bệnh viện, mục tiêu của chụp CT đường tiết niệu (CTU) là thu được một bộ hình ảnh bao gồm hệ thống thu thập trong thận (intrarenal collecting system), niệu quản và bàng quang căng và lấp đầy thuốc tương phản. Hình ảnh thì bài tiết được xem là cần thiết trong việc đánh giá niệu mạc (urothelium). Chụp CT bụng và vùng chậu không cản quang để xác định sỏi, kể cả sỏi trong bàng quang, có thể bị che lấp bởi thuốc tương phản được bài tiết. Chụp CT không cản quang cũng cho phép đo đậm độ tự nhiên của các khối trên toàn bộ đường tiết niệu giúp đánh giá sự bắt thuốc. Ở những bệnh nhân trên 40 tuổi, hình ảnh thận ở thì thận (nephrographic phase) lúc 100 giây sau khi tiêm thuốc tương phản (80 ml thuốc tương phản iod; 370 mg I/ml), để phát hiện và mô tả khối ở thận. Hình ảnh ở thì bài tiết của bụng và vùng chậu thu được sau 15 phút.
Ở những bệnh nhân từ 40 tuổi trở xuống, phác đồ hai thì chia liều bolus (split-bolus, two-phase protocol) được sử dụng để hạn chế phơi nhiễm với tia xạ. Sau khi chụp bụng và vùng chậu không cản quang, tiêm tĩnh mạch 40ml thuốc tương phản. Sau 8 phút delay, 80 ml thuốc tương phản được tiêm tĩnh mạch và sau đó chụp bụng và vùng chậu lúc 100 giây. Cả hai protocol có thể được thêm 250 ml nước muối sinh lý thông thường qua đường tĩnh mạch trong thời gian delay. Chúng tôi ưu tiên sử dụng 10 mg furosemide IV (Lasix; Abbott Laboratories, North Chicago, IL) 2–3 phút trước khi tiêm thuốc tương phản vào tĩnh mạch ở bệnh nhân trên 40 tuổi. Furosemide, và nước muối thêm vào, góp phần làm căng đường tiết niệu trên và bàng quang trong quá trình chụp ở thì bài tiết.
Bàng quang ít căng có thể bị dày lên, đặc biệt dọc theo thành trước của nó và giống như ung thư bàng quang (Hình 1). Vì trọng lượng riêng của thuốc tương phản cao hơn nước tiểu nên việc trộn không hoàn toàn nước tiểu không cản quang (unopacified urine) và thuốc tương phản thường tạo ra nước tiểu có cản quang. Furosemide làm tăng tốc độ dòng nước tiểu, do đó làm tăng sự trộn lẫn của thuốc tương phản. Có thể cần phải cài đặt cửa sổ rộng (Wide window), đặc biệt nếu chụp CTU không được bổ sung furosemide, vì thuốc tương phản cản quang có thể che khuất các khối u nhỏ (Hình 2).
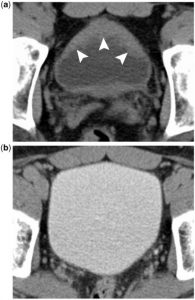
Hình 1
(a) Bệnh nhân nam 67 tuổi tiểu máu không đau buốt (painless hematuria). Hình ảnh axial ở thì không cản quang của CT đường niệu (CT urogram) cho thấy sự dày lên rõ rệt của thành trước bàng quang (đầu mũi tên) liên quan đến ung thư bàng quang (bladder cancer). (b) Hình ảnh axial ở thì bài tiết (excretory phase) của CT đường niệu có furosemide tiêm tĩnh mạch cho thấy bàng quang bình thường. Bàng quang căng phồng tốt, nước tiểu và thuốc tương phản được trộn lẫn tạo nên một hình ảnh nền đồng nhất lý tưởng để phát hiện các khối bàng quang.
Hình 2
(a) Bệnh nhân nữ 61 tuổi bị tiểu máu. Hình ảnh axial ở thì bài tiết của chụp CT đường niệu (mức cửa sổ 50 (WL), chiều rộng cửa sổ 350 (WW)) được tiêm nước muối sinh lý thông thường qua đường tĩnh mạch cho thấy bàng quang căng phồng với lớp thuốc tương phản tăng đậm độ lắng đọng ở phần thấp. Không thấy khối u nào.
(b) Hình ảnh tương tự được xem với cửa sổ rộng hơn (WL:50, WW: 630) cho thấy ung thư biểu mô niệu mạc dạng nhú (papillary urothelial carcinoma) 2 mm (đầu mũi tên) bị che khuất với cửa sổ mô mềm (soft tissue windows).
Giải phẫu bình thường (Normal anatomy)
Bàng quang căng (distended bladder) có hình tròn hoặc hình bầu dục với mái vòm (dome) (mặt trên) được bao phủ bởi phúc mạc. Các mặt còn lại của bàng quang tiếp xúc với khoang ngoài phúc mạc (extraperitoneal space). Đỉnh bàng quang, nối với rốn (umbilicus) bằng ống niệu rốn (urachus) trong quá trình phát triển phôi thai, hướng về phía trước trên; cổ bàng quang nằm ở vị trí thấp hơn. Di tích ống niệu rốn (urachal remnant) nhô lên (prominent) (có thể gây ra nốt khu trú (focal nodularity) ở mặt trước trên của bàng quang và giống như khối u (Hình 3). Cạm bẫy này có thể tránh được bằng cách lưu ý rằng sự dày lên chỉ giới hạn ở phía thanh mạc (serosal side) của bàng quang, ở đường giữa và kế cận (contiguous) với di tích ống niệu rốn xơ hóa (fibrous urachal remnant) (dây chằng rốn giữa – median umbilical ligament) kéo dài về phía trước trên hướng về rốn.
Hình 3
(a) Bệnh nhân nữ 31 tuổi tiểu máu và di tích ống niệu rốn nhô lên (prominent urachal remnant). Hình ảnh axial ở thì bài tiết của chụp CT đường niệu cho thấy sự dày lên khu trú của thành trước bàng quang ở đường giữa (mũi tên). Những thay đổi sinh lý được thấy ở buồng trứng trái (đầu mũi tên). (b) Hình ảnh sagittal ở thì bài tiết của chụp CT đường niệu cho thấy sự dày lên giới hạn ở bề mặt thanh mạc của thành bàng quang (mũi tên). Cũng lưu ý di tích mỏng, thẳng kéo dài từ vòm bàng quang đến rốn (đầu mũi tên). Phân tích nước tiểu bình thường 2 năm sau khi khám và không thấy nguyên nhân tiểu máu của bệnh nhân.
Lỗ niệu đạo trong (internal urethral orifice) nằm ở cổ bàng quang ở góc dưới của tam giác bàng quang (trigone). Niệu quản (ureters) đi xuyên qua một đường ngắn, chếch, trong cơ trước khi đổ vào ở góc sau bên của tam giác bàng quang tại chỗ nối niệu quản bàng quang (ureterovesical junction-UVJ). Niệu quản trong thành bàng quang có thể nhô (protrude) vào trong lòng bàng quang (bladder lumen) và có thể giống với khối bàng quang tùy thuộc vào vị trí của UVJ, góc mà niệu quản đổ vào và mặt phẳng hình ảnh thu được (Hình 4). Khối u thật sự thường có thể được loại trừ bằng việc lưu ý rằng khối này rất khó thấy, nằm ở chỗ nối niệu quản bàng quang (UVJ), và hai bên, có sự đối xứng trên ít nhất một mặt phẳng hình ảnh thu được. Ngược lại, ung thư ở UVJ (Hình 5) thường gây ra hiệu ứng khối lớn hơn. Tuy nhiên, các quá trình lành tính như thay đổi sau phẫu thuật (Hình 6) và lạc nội mạc tử cung (endometriosis) (Hình 7) có thể tạo dạng khối và giống với ung thư.
Hình 4
(a) Bệnh nhân nam 84 tuổi có tiền sử ung thư bàng quang (bladder cancer) và chụp CT đường niệu bình thường. Hình ảnh axial ở thì bài tiết của chụp CT đường niệu cho thấy sự dày lên rõ rệt của chỗ nối bàng quang niệu quản trái bình thường (UVJ) (mũi tên). (b) Hình ảnh tái tạo coronal cho thấy tính đối xứng bình thường của chỗ nối bàng quang niệu quản hai bên (mũi tên). Lưu ý tuyến tiền liệt phì đại (enlarged prostate gland) (mũi tên cong).
Hình 5
Bệnh nhân nam 50 tuổi tiểu máu. Hình ảnh axial ở thì bài tiết của chụp CT đường niệu cho thấy chỗ nối niệu quản bàng quang (UVJ) trái dày lên không đối xứng nhẹ (mild asymmetric thickening)(mũi tên). Sinh thiết qua nội soi bàng quang (Cystoscopic biopsy) cho thấy ung thư biểu mô niệu mạc (urothelial carcinoma).
Hình 6
Bệnh nhân nam 71 tuổi có tiền sử ung thư bàng quang đã được cắt bỏ. Hình ảnh axial ở thì bài tiết của chụp CT đường niệu cho thấy dày khu trú thành bàng quang (mũi tên) ngay phía trước bên ở chỗ nối niệu quản bàng quang (UVJ) bên phải (đầu mũi tên), tại vị trí cắt bỏ trước đó. Tế bào học nước tiểu là âm tính và sinh thiết qua nội soi bàng quang cho thấy thay đổi viêm sau phẫu thuật (postoperative inflammatory changes). Lưu ý UVJ bên trái bình thường (mũi tên cong).
Hình 7
Bệnh nhân nữ 53 tuổi bị lạc nội mạc tử cung (endometriosis). Hình ảnh axial ở thì bài tiết của chụp CT đường niệu cho thấy dày thành khu trú giống khối u ngay phía trên bên so với chỗ nối niệu quản bàng quang bên phải (mũi tên). Sinh thiết qua nội soi bàng quang cho thấy lạc nội mạc tử cung.
Quá trình viêm (Inflammatory processes)
Một số quá trình viêm và nhiễm trùng, chẳng hạn như viêm bàng quang xuất huyết (hemorrhagic cystitis) (Hình 8), bệnh sán máng (schistosomiasis), bệnh lao (tuberculosis) và viêm bàng quang do tia xạ (radiation-induced cystitis) thường gây ra dày thành bàng quang lan tỏa, đối xứng. Ung thư bàng quang hiếm khi gây dày thành bàng quang đối xứng lan tỏa. Ung thư bàng quang lan tỏa hoặc đa ổ thường gây ra dày thành không đối xứng, đa ổ (Hình 9). Hiếm khi, các tình trạng viêm như viêm bàng quang dạng tuyến (cystitis glandularis ) (Hình 10) và lạc nội mạc tử cung (Hình 7) có thể gây dày thành bàng quang khu trú và giống với ung thư. Vôi hóa không kết hợp với khối u hoặc dày khu trú (Hình 11), và những vôi hóa liên quan đến dày thành lan tỏa có thể là lành tính. Tuy nhiên, ung thư biểu mô niệu mạc có thể bị vôi hóa (Hình 12), và do đó nên nghi ngờ ung thư khi vôi hóa kết hợp với khối u.
Hình 8
Bệnh nhân nam 55 tuổi bị tiểu máu đại thể (gross hematuria). Hình ảnh coronal từ thì bài tiết của chụp CT đường niệu cho thấy thành bàng quang dày lan tỏa (diffuse bladder wall thickening) với bề mặt niệu mạc không đều (đầu mũi tên). Nội soi bàng quang cho thấy viêm bàng quang xuất huyết nặng (severe hemorrhagic cystitis). Niệu quản trái (mũi tên cong) bị tắc nghẽn nhẹ do sự dày lên của thành.
Hình 9
Bệnh nhân nam 53 tuổi bị tiểu máu đại thể và ung thư biểu mô niệu mạc. Hình ảnh Coronal ở thì bài tiết của chụp CT đường niệu cho thấy thành dày khu trú dạng nốt nhiều vị trí (mũi tên) nằm hầu hết ở bàng quang và gây ra thận ứ nước (hydronephrosis) và niệu quản ứ nước (hydroureter) hai bên (đầu mũi tên). Sinh thiết qua nội soi bàng quang cho thấy ung thư biểu mô niệu mạc. Giải phẫu bệnh khi cắt bàng quang (cystectomy) cho thấy ung thư biểu mô niệu mạc đa ổ mức độ cao (multifocal high grade urothelial carcinoma).
Hình 10
Bệnh nhân nam 75 tuổi bị tiểu máu. Hình ảnh axial ở thì bài tiết của chụp CT đường niệu cho thấy dày thành khu trú của thành sau bàng quang (mũi tên) và hạch chậu ngoài bên trái phì đại (đầu mũi tên). Sinh thiết qua nội soi bàng quang cho thấy viêm bàng quang dạng tuyến (cystitis glandularis).
Hình 11
Bệnh nhân nữ 75 tuổi có tiền sử ung thư bàng quang được điều trị bằng Bacillus Calmette-Guérin (BCG) trong bàng quang. Hình ảnh axial ở thì bài tiết của chụp CT đường niệu cho thấy các ổ (foci) vôi hóa ở thành bàng quang (mũi tên) không có khối u hoặc dày thành kèm theo. Nhiều ổ tương tự khác cũng hiện diện. Sinh thiết cho thấy tình trạng viêm mạn tính và u hạt (granulomas) ở tất cả các vị trí, liên quan đến việc điều trị BCG trước đó.
Hình 12
Bệnh nhân nam 57 tuổi tiểu máu và ung thư biểu mô niệu mạc ở bàng quang. Hình ảnh axial ở thì bài tiết của chụp CT đường niệu cho thấy một khối u dọc theo thành bàng quang bên phải có vôi hóa (đầu mũi tên). Sinh thiết qua nội soi bàng quang cho thấy ung thư biểu mô niệu mạc.
Ảnh hưởng của điều trị (Treatment effects)
Ở những bệnh nhân có tiền sử ung thư bàng quang, điều trị phẫu thuật trước đó có thể gây ra dày thành khu trú và bắt thuốc tương phản bất thường mà có thể không thể phân biệt được với khối u tái phát, ngay cả khi nội soi bàng quang (Hình 6,13,14). Những bệnh nhân đã được điều trị bằng liệu pháp miễn dịch trong bàng quang với Bacillus Calmette-Guérin (BCG) có thể xuất hiện các thay đổi u hạt (granulomatous changes) ở thành bàng quang, giống như ung thư bàng quang (Hình 12). Như trên, xạ trị có thể gây dày thành bàng quang lan tỏa do viêm bàng quang. Việc nắm được bệnh sử trong quá khứ và sự hiện diện của những thay đổi do tia xạ gây ra ở các quai ruột non gần kế cận có thể giúp đưa ra chẩn đoán.
Hình 13
Bệnh nhân nam 56 tuổi tiểu máu 6 tuần sau phẫu thuật cắt bỏ ung thư bàng quang ở nông qua đường niệu đạo (transurethral resection of superficial bladder cancer). Hình ảnh axial ở thì bài tiết của chụp CT đường niệu cho thấy dày thành khu trú ở vị trí cắt bỏ trước đó (mũi tên). Sinh thiết qua nội soi bàng quang và tế bào học nước tiểu cho thấy không có bằng chứng của khối u ác tính còn sót lại.
Hình 14
Bệnh nhân nam 62 tuổi có tiền sử ung thư bàng quang đã được cắt bỏ. Hình ảnh axial ở thì bài tiết của chụp CT đường tiết niệu cho thấy thành bàng quang dày lên khu trú dọc theo thành bên trái (đầu mũi tên), tại vị trí cắt bỏ trước đó. Nội soi bàng quang cho thấy không có bằng chứng ác tính.
Cục máu đông (Blood clot)
Các cục máu đông có thể giống các khối u bàng quang, tuy nhiên, chúng thường có hình dạng không định hình hoặc dạng đường, bờ nhẵn; không bắt thuốc. Ngoài ra, cục máu đông nằm ở lòng bàng quang và sự tái tạo nhiều mặt phẳng (multiplanar reformations) có thể được sử dụng để chứng minh rằng chúng không xuất phát từ niêm mạc bàng quang (Hình 15). Có thể cần nội soi bàng quang để phân biệt các cục máu đông tiếp xúc hoặc dính vào thành bàng quang với ung thư biểu mô niệu mạc (Hình 16).
Hình 15
(a) Bệnh nhân nam 74 tuổi tiểu máu. Hình ảnh axial ở thì bài tiết của chụp CT đường tiết niệu cho thấy khối mô mềm không đều ở đáy bàng quang (bladder base), nhô vào trong lòng bàng quang (mũi tên).
(b) Hình ảnh tái tạo coronal cho thấy các cấu trúc dạng đường trong lòng bàng quang mà không gắn vào niêm mạc bàng quang (bladder mucosa) (mũi tên). Cũng lưu ý tuyến tiền liệt phì đại có nốt lõm vào đáy bàng quang (mũi tên cong). Nội soi bàng quang cho thấy cục máu đông không phải ung thư bàng quang.
Hình 16
Bệnh nhân nam 77 tuổi tiểu máu. Hình ảnh axial ở thì bài tiết của chụp CT đường tiết niệu cho thấy một khối u dạng nhú rõ rệt ở đáy bàng quang (mũi tên), liên quan đến ung thư bàng quang. Nội soi bàng quang cho thấy cục máu đông dính vào thành bàng quang, không có bằng chứng của ung thư bàng quang.
Tuyến tiền liệt phì đại (Enlarged prostate gland)
Tăng sản tuyến tiền liệt lành tính (Benign prostatic hyperplasia-BPH) có thể gây tắc nghẽn đường ra bàng quang và dày thành bàng quang do phì đại cơ bàng quang (cơ detrusor của phần trên bàng quang) (Hình 17). Cả BPH (Hình 18) và ung thư tuyến tiền liệt (Hình 19) đều có thể gây ra sự nhô ra (protrusion) của mô dạng nốt giống khối u lồi vào bàng quang ở đáy bàng quang. Mô dạng nốt này có thể không đối xứng và có thể có bề mặt nhẵn hoặc không đều. Do đó, việc phân biệt ung thư đáy bàng quang với phì đại tuyến tiền liệt có thể khó khăn với hình ảnh ở thì bài tiết, thậm chí sử dụng hình ảnh tái tạo coronal (Hình 20). Vì ung thư niệu mạc thường giàu mạch máu (hypervascular) nên ung thư niệu mạc đáy bàng quang có thể được phân biệt với tuyến tiền liệt khi chụp vùng chậu ở thời điểm 70 giây sau khi tiêm thuốc tương phản qua đường tĩnh mạch, khi bàng quang căng với nước tiểu không cản quang. Tuy nhiên, việc bổ sung những hình ảnh này vào protocol CTU được mô tả ở trên sẽ làm tăng liều tia xạ trong quá trình chụp.
Hình 17
Bệnh nhân nam 83 tuổi có tiền sử tiểu nhiều lần (urinary frequency), tiểu gấp và khó tiểu (dysuria) đã lâu thứ phát do tăng sản tuyến tiền liệt lành tính. Dày thành bàng quang đối xứng lan tỏa nhiều (mũi tên) do phì đại cơ bàng quang (detrusor muscle hypertrophy) gây tắc nghẽn nhẹ, biểu hiện dưới dạng ứ nước nhẹ thận niệu quản trái (đầu mũi tên) và ứ nước nhẹ niệu quản phải (mũi tên cong).
Hình 18
Bệnh nhân nam 76 tuổi tiểu nhiều lần, tiểu gấp và khó tiểu. Hình ảnh axial ở thì bài tiết của chụp CT đường tiết niệu cho thấy khối mô mềm dạng nhú ở đáy bàng quang (mũi tên). Nội soi bàng quang cho thấy tăng sản tuyến tiền liệt lành tính với mô tuyến tiền liệt lồi vào trong lòng bàng quang.
Hình 19
Bệnh nhân nam 87 tuổi tiểu nhiều lần, tiểu gấp và khó tiểu. Hình ảnh coronal ở thì bài tiết của chụp CT đường tiết niệu cho thấy một khối mô mềm dạng nốt bờ nhẵn tiếp xúc với tuyến tiền liệt, lồi vào đáy bàng quang (mũi tên) ở bên trái của ống thông tiểu (urinary catheter) (mũi tên cong). Mô bệnh học (Histopathology) cho thấy ung thư tuyến tiền liệt (prostate cancer).
Hình 20
Bệnh nhân nam 81 tuổi tiểu nhiều, tiểu gấp và khó tiểu. Hình ảnh coronal ở thì bài tiết của chụp CT đường tiết niệu cho thấy một khối rõ rệt (mũi tên) ở đáy bàng quang không tách biệt với tuyến tiền liệt. Sinh thiết qua nội soi bàng quang cho thấy ung thư biểu mô niệu mạc ở đáy bàng quang.
Chụp CT đường tiết niệu (CTU) đang nổi lên như một phương pháp có thể được sử dụng để chẩn đoán ung thư bàng quang. Kiến thức về giải phẫu bình thường và các bệnh lý lành tính giống với ung thư sẽ giúp giảm số hình chụp CT đường tiết niệu dương tính giả. Mặc dù nội soi bàng quang (cystoscopy) sẽ cần thiết để phân biệt tổn thương ở bàng quang lành tính với tổn thương ác tính trong một số trường hợp, nhưng việc chụp CT đường tiết niệu (CTU) và kiến thức về sự hiện diện của các tình trạng lành tính sẽ giúp hạn chế số lượng bệnh nhân cần xét nghiệm thêm.
Tài liệu tham khảo
Urinary bladder: normal appearance and mimics of malignancy at CT urography
Bs Lê Thị Ny Ny – Làm việc tại Anhvanyds
Để lại một phản hồi Hủy