Các thì bắt thuốc tương phản (Phases of enhancement)
– Mục đích của CT có tiêm thuốc tương phản (Contrast-enhanced CT-CECT) là tìm ra bệnh lý bằng cách tăng độ tương phản giữa tổn thương và các cấu trúc bình thường xung quanh.
– Đôi khi tổn thương nghèo mạch máu (hypovascular) so với mô bình thường và trong một số trường hợp, tổn thương giàu mạch máu (hypervascular) so với các mô xung quanh trong một số thì bắt thuốc tương phản.
Vì vậy, điều quan trọng là phải biết nên thực hiện CT ở thì nào tùy thuộc vào bệnh lý mà bạn đang tìm kiếm.
– Hữu ích trong việc phát hiện vôi hóa (calcifications), mỡ (fat) trong khối u, thâm nhiễm mỡ (fat-stranding) trong các trường hợp viêm như viêm ruột thừa (appendicitis), viêm túi thừa (diverticulitis), nhồi máu mạc nối (omental infarction), v.v.
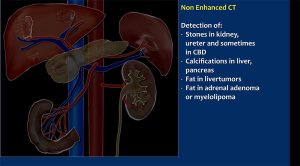
Hình: CT không tiêm thuốc:
Phát hiện:
– Sỏi ở thận, niệu quản, đôi khi ở ống mật chủ (CBD: common bile duct).
– Vôi hóa trong gan, tụy.
– Mỡ trong u gan.
– Mỡ trong u tuyến tuyến thượng thận (adrenal adenoma) hoặc u tủy mỡ (myelolipoma).
Phát hiện:
– Sỏi ở thận, niệu quản, đôi khi ở ống mật chủ (CBD: common bile duct).
– Vôi hóa trong gan, tụy.
– Mỡ trong u gan.
– Mỡ trong u tuyến tuyến thượng thận (adrenal adenoma) hoặc u tủy mỡ (myelolipoma).
15-20 giây sau tiêm thuốc (pi:post-injection) hoặc ngay sau khi bolus tracking (tiêm thuốc bằng máy và có theo dõi nồng độ thuốc).
– Đây là thì thuốc tương phản (contrast) vẫn còn trong động mạch và chưa bắt thuốc ở các cơ quan cũng như các mô mềm khác.
Hình: Thì động mạch sớm: 15-20 giây sau tiêm thuốc hoặc ngay sau bolus tracking
Ranh giới các mạch máu (vessels):
Phát hiện:
– Bóc tách động mạch chủ.
– Chảy máu động mạch.
Ranh giới các mạch máu (vessels):
Phát hiện:
– Bóc tách động mạch chủ.
– Chảy máu động mạch.
35-40 giây sau tiêm thuốc hoặc 15-20 giây sau khi bolus tracking (tiêm thuốc bằng máy và có theo dõi nồng độ thuốc). Đôi khi còn được gọi là “thì động mạch-arterial phase” hoặc “thì tĩnh mạch cửa sớm-early venous portal phase”, vì có thể nhìn thấy sự bắt thuốc của tĩnh mạch cửa. Tất cả các cấu trúc được cấp máu từ động mạch sẽ cho thấy sự bắt thuốc tối ưu (optimal enhancement).
Hình: Thì động mạch muộn: 35-40 giây sau tiêm thuốc hoặc 20 giây sau khi bolus tracking.
Sự bắt thuốc của:
– Các tổn thương giàu mạch máu
– Dạ dày
– Ruột
– Nhu mô tụy
– Lách
– Vỏ thận.
Phát hiện:
– Gan: HCC – FNH – Adenoma.
– Tụy: ung thư biểu mô tuyến (Adenocarcinoma), Insulinoma.
– Thiếu máu ruột.
Sự bắt thuốc của:
– Các tổn thương giàu mạch máu
– Dạ dày
– Ruột
– Nhu mô tụy
– Lách
– Vỏ thận.
Phát hiện:
– Gan: HCC – FNH – Adenoma.
– Tụy: ung thư biểu mô tuyến (Adenocarcinoma), Insulinoma.
– Thiếu máu ruột.
70-80 giây sau tiêm thuốc hoặc 50-60 giây sau khi bolus tracking. Mặc dù thì gan (hepatic phase) là thuật ngữ chính xác nhất nhưng hầu hết mọi người đều sử dụng thuật ngữ “thì tĩnh mạch cửa muộn”. Trong thì này, nhu mô gan bắt thuốc thông qua việc cấp máu bởi tĩnh mạch cửa và bạn sẽ thấy một số tĩnh mạch gan (hepatic veins) bắt thuốc.
Hình: Thì gan: 70-80 giây sau tiêm thuốc hoặc 50-60 giây sau khi bolus tracking.
– Sự bắt thuốc của:
+ Nhu mô gan
Phát hiện:
+ Các tổn thương gan nghèo mạch máu: nang, áp xe, hầu hết di căn.
– Sự bắt thuốc của:
+ Nhu mô gan
Phát hiện:
+ Các tổn thương gan nghèo mạch máu: nang, áp xe, hầu hết di căn.
100 giây sau tiêm thuốc hoặc 80 giây sau khi bolus tracking. Đây là thời điểm tất cả nhu mô thận (renal parenchyma) bao gồm cả tủy thận (medulla) đều ngấm thuốc. Chỉ trong thì này bạn mới có thể phát hiện được ung thư biểu mô tế bào thận (renal cell carcinomas-RCC) kích thước nhỏ.
Hình: Thì thận: 100 giây sau tiêm thuốc hoặc 80 giây sau khi bolus tracking.
– Sự bắt thuốc của:
+ Tất cả nhu mô thận gồm cả tủy thận
– Phát hiện:
+ RCC (mũi tên)
– Sự bắt thuốc của:
+ Tất cả nhu mô thận gồm cả tủy thận
– Phát hiện:
+ RCC (mũi tên)
6-10 phút sau tiêm thuốc hoặc 6-10 phút sau khi bolus tracking. Đôi khi được gọi là “thì thải thuốc:wash-out phase” hoặc “thì cân bằng-equilibrium phase”. Có sự thải thuốc tương phản ở tất cả các cấu trúc bụng ngoại trừ mô xơ (fibrotic tissue), vì mô xơ thải thuốc muộn nhất và sẽ trở nên tương đối tăng đậm độ so với mô bình thường. Điều này có thể so sánh với sự tăng bắt thuốc muộn của mô sẹo (scar tissue) nhồi máu trong MRI tim.
Hình: Thì muộn: 6 phút sau tiêm thuốc hoặc 6 phút sau khi bolus tracking
– Sự bắt thuốc của:
+ Các tổn thương xơ
+ Sự giữ thuốc của thận hoặc hệ thống thu thập niệu
– Phát hiện:
+ Gan: Ung thư biểu mô đường mật (CCC) (mũi tên)
+ Di căn chứa nhiều mô xơ, hầu hết từ ung thư vú.
+ Thận: Ung thư biểu mô tế bào chuyển tiếp (TCC) (mũi tên xanh dương).
– Sự bắt thuốc của:
+ Các tổn thương xơ
+ Sự giữ thuốc của thận hoặc hệ thống thu thập niệu
– Phát hiện:
+ Gan: Ung thư biểu mô đường mật (CCC) (mũi tên)
+ Di căn chứa nhiều mô xơ, hầu hết từ ung thư vú.
+ Thận: Ung thư biểu mô tế bào chuyển tiếp (TCC) (mũi tên xanh dương).
Bảng: Tổng quan protocol CT (Overview of CT-protocols)
Tài liệu tham khảo:
Người dịch: Bs Lê Thị Ny Ny – Anhvanyds
Để lại một phản hồi Hủy