Độ mờ da gáy (NT) là khoang chứa dịch dưới da bình thường được xác định ở phía sau cổ thai nhi vào cuối tam cá nguyệt thứ nhất và đầu tam cá nguyệt thứ hai (11 tuần 3 ngày đến 13 tuần 6 ngày). Không nên nhầm lẫn với nếp gấp da gáy (nuchal fold), được thấy trong tam cá nguyệt thứ hai. Cùng anhvanyds tìm hiểu ngay vấn đề này nhé
Bệnh học (Pathology)
Tăng độ mờ da gáy được cho là có liên quan đến giãn các kênh bạch huyết và được coi là dấu hiệu không đặc hiệu của sự bất thường thai nhi phổ biến hơn. Việc đo độ mờ da gáy đòi hỏi phải đánh giá cụ thể, tiêu chuẩn hóa và kỹ thuật chú ý cẩn thận.
Sự liên quan (Associations)
Sự dày lên của độ mờ da gáy có thể liên quan đến một số dị tật, bao gồm:
– Dị bội/lệch bội (aneuploidy)
+ Trisomies (bao gồm hội chứng Down)
+ Hội chứng Turner
– Các hội chứng và dị tật cấu trúc không lệch bội
+ Bệnh tim bẩm sinh (congenital heart disease): nguy cơ thay đổi từ 2% ở bách phân vị thứ 95 đến 5% ở bách phân vị thứ 99 (3,5mm), với dị tật vách ngăn (thông liên thất) là bất thường phổ biến nhất.
+ Hội chứng Noonan: tình trạng rối loạn phân tử di truyền duy nhất có mối liên quan rõ ràng với tăng độ mờ da gáy
+ Thoát vị hoành bẩm sinh (congenital diaphragmatic herniation)
+ Thoát vị rốn (omphalocele)
+ Loạn sản xương (skeletal dysplasias)
+ Hội chứng Smith-Lemli-Opitz
+ Sự phối hợp VACTERL
– Sẩy thai (miscarriage) hoặc thai chết lưu (fetal demise): nguy cơ tỷ lệ thuận với tăng độ dày độ mờ da gáy và dao động từ 1,6% với NT giữa bách phân vị thứ 95-99 đến 20% với NT> 6,5 mm
– Nhiễm trùng trong tử cung (intrauterine infections): Parvovirus B19 là tác nhân gây bệnh đặc biệt duy nhất có liên quan trực tiếp đến tăng NT do ảnh hưởng của thiếu máu thai nhi và nhồi máu cơ tim thai nhi
Các đặc điểm hình ảnh (Radiographic features)
Độ mờ da gáy được đo trên mặt cắt đứng dọc (sagittal) qua cổ thai nhi.
Kỹ thuật (Technique)
Sử dụng đúng kỹ thuật là điều cần thiết:
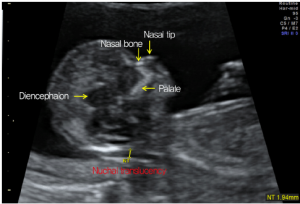
– Thai nhi phải nằm trong mặt phẳng dọc giữa (cột sống phải hướng về phía dưới màn hình); các cấu trúc sau đây phải được nhìn thấy để xác nhận đúng tư thế dọc giữa:
+ Hai đường hồi âm dày nhỏ song song:
∙ chóp mũi
∙ xương mũi (nếu có)
+ Khẩu cái cứng (hard palate)
+ Gian não (diencephalon)
– Phóng đại màn hình (magnification) để chỉ có đầu thai nhi và phần trên của ngực trên màn hình: có thể cho phép thay đổi số đo 0,1 mm (khi di chuyển trackball một nấc, có thể lệch 0,1mm)
– Đầu của thai nhi không được quá ưỡn hoặc quá gập
– Thai nhi phải di chuyển tự do ra khỏi thành tử cung, tức là có thể nhìn thấy nước ối giữa lưng của thai nhi và tử cung; điều này là để không đo nhầm khoảng cách đến màng ối hoặc thành tử cung
-Thước “+” nên được sử dụng để đo
+ Chỉ độ mờ được đo (khác với độ dày da gáy – nuchal thickness)
+ Thước “+” được đặt bên trong các đường tăng hồi âm (đo trong-trong)
– Nên đo phần rộng nhất của độ mờ
Sự đánh giá (assessment)
– Các giá trị thu được khi CRL từ 45 đến 84 mm (11 tuần 3 ngày đến 13 tuần 6 ngày) có thể được sử dụng để sàng lọc kết hợp trong tam cá nguyệt thứ nhất
– Vùng thấu âm (vùng mờ da gáy – lucent) thường không có vách ngăn
– Xét về độ dày da gáy hơn là hình thái (morphology) được coi là có liên quan trực tiếp đến tỷ lệ bất thường nhiễm sắc thể và các dị tật khác
– Giá trị độ dày dưới 2,2 – 2,8 mm không liên quan đến tăng nguy cơ, tuy nhiên, nó phụ thuộc vào tuổi của người mẹ và cần phải phù hợp với tuổi thai chính xác và chiều dài đầu mông (CRL)
Độ mờ da gáy không thể được đánh giá một cách đầy đủ nếu có:
– Thai nằm tư thế không thuận lợi
– Tuổi thai không thuận lợi: CRL <45mm hoặc >84mm
Diễn giải (Interpretation)
Tỷ lệ thể lệch bội tỉ lệ thuận với giá trị độ mờ da gáy:
+ <2 mm có nguy cơ <1%
+ 3,4 mm có nguy cơ 7%
+ 3,5-4,4 mm có nguy cơ 20%
+ 5,5-6,4 mm có nguy cơ 50%
+ ≥8,5 mm có nguy cơ 75%
Ở phần lớn thai nhi bị trisomy 21, độ dày của độ mờ da gáy là <4,5 mm, trong khi ở trisomy 13 hoặc trisomy 18 là 4,5-8,4 mm và ở những thai nhi mắc hội chứng Turner là ≥ 8,5 mm
Sự tương quan với các chất chỉ điểm huyết thanh (Correlation with serum markers)
Để tăng độ chính xác lâm sàng của độ mờ da gáy, nó có thể được tương quan với các chất chỉ điểm huyết thanh như:
– beta hCG của mẹ
– alpha-fetoprotein (AFP)
– protein A huyết tương liên quan đến thai kỳ (pregnancy-associated plasma protein A (PAPP-A))
– estriol/estriol
Sự kết hợp giữa độ dày của độ mờ da gáy, PAPP-A và hCG phát hiện 87% trường hợp trisomy 21 ở 11 tuần, 85% ở 12 tuần và 82% ở 13 tuần, với tỷ lệ dương tính giả là 5%
Tiến hành thêm (further workup)
Nếu các kết quả xét nghiệm sàng lọc và NT bất thường cho thấy gia tăng nguy cơ dưới 1/300, có thể tiến hành thêm các nghiên cứu dựa trên sự mong muốn của bệnh nhân sau khi được tư vấn. Các khám xét thêm vào bao gồm:
– Chọc ối (amniocentesis) và/hoặc sinh thiết gai nhau (chorionic villus sampling-CVS)
– Siêu âm tim thai (fetal echocardiography)
Điều trị và tiên lượng (Treatment and prognosis)
Khi đến gần tam cá nguyệt thứ hai, vùng mờ da gáy có thể hoặc là:
– Thoái triển (regress)
+ Nếu nhiễm sắc thể bình thường, một tỷ lệ lớn thai nhi sẽ có kết cục bình thường
+ Tuy nhiên, sự thoái triển tự phát không có nghĩa là nhiễm sắc thể đồ (karyotype) bình thường
– Tiến triển thành:
+ Phù da gáy (nuchal edema)
+ Nang bạch huyết (cystic hygroma)
– Kết cục bình thường: sự thay đổi tương ứng với giá trị NT
+ 3,5-4,4 mm có cơ hội là 70% (70% kết cục là bình thường)
+ 4,5-5,4 mm có cơ hội là 50%
+ 5,5-6,4 mm có cơ hội là 30%
+ > 6mm có cơ hội là 15%
Chẩn đoán phân biệt (Differential diagnosis)
– Kỹ thuật không đúng
– Da vùng cổ của thai nhi dày lên do phù thai nhi (hydrops fetalis) trong tam cá nguyệt thứ nhất
– Màng ối nằm sau cổ thai nhi
– Sự tách biệt của màng đệm – màng ối
Lược dịch từ:
https://radiopaedia.org/articles/nuchal-translucency-1
BS. Lê Thị Ny Ny – Khoa Chẩn đoán hình ảnh
Để lại một phản hồi Hủy