Định nghĩa, phổ bệnh lý, và tần suất bệnh của TOF
Tứ chứng Fallot (TOF) đặc trưng bởi tình trạng thông liên thất dưới động mạch chủ (sắp xếp bất thường), gốc động mạch chủ cưỡi ngựa trên thông liên thất, và hẹp đoạn phễu động mạch phổi (Hình. 25.1). Phì đại thất phải là đặc điểm giải phẫu thứ 4 của tứ chứng Fallot, triệu chứng này ít hiện diện trước sinh. Dạng phổ biến là TOF kèm hẹp động mạch phổi và TOF kèm không có van động mạch phổi, cả 2 dạng này sẽ được mô tả chi tiết sau trong chương này. TOF là một dạng phổ biến nhất của bệnh tim bẩm sinh gây tím (CHD) và gặp khoảng 1 trên 3,600 trẻ sinh sống và ước tính khoảng 3 – 7% trẻ nhũ nhi mắc bệnh tim bâm sinh (1-3). Dạng cổ điển của TOF với hẹp động mạch phổi khoảng 80% của trẻ sơ sinh bị TOF.
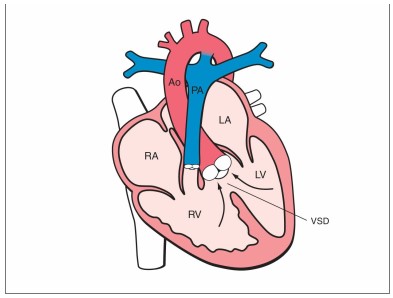
Hình 25.1: Sơ đồ tứ chứng Fallot. Xem bài đọc. LA, nhĩ trái; RA, nhĩ phải; LV, thất trái; RV, thất phải; Ao, động mạch chủ; VSD, thông liên thất; PA động mạch phổi.
Các dấu hiệu siêu âm
Trắng đen
Trong TOF, mặt cắt 4 buồng dường như bình thường (Hình 25.2) trừ khi thông liên thất lớn và có thể thấy thấy trên mặt cắt này. TOF thường được phát hiện ở mặt cắt 5 buồng, trên mặt cắt này thấy thông liên thất phần màng dưới động mạch chủ với gốc động mạch chủ cưỡi ngựa (4) (Hình 25.2B và 25.3 đến 25.5). Động mạch chủ cưỡi ngựa này là do mất liên tục giữa vách liên thất và thành bên động mạch chủ (cũng được gọi là thông liên thất phần quanh màng (malalignement VSD)), kèm kết nối một phần động mạch chủ vào tâm thất phải (Hình 25.3). Vì vậy, động mạch chủ lệch nhẹ sang bên phải, một tình trạng gọi là động mạch chủ lệch phải (Aortic dextroposition). Nói chung gốc động mạch chủ nhận máu từ cả thất trái và thất phải và nó có vẻ dãn, đặc biệt trong tam cá nguyệt thứ 3, điều này có thể cung cấp gợi ý đầu tiên về sự hiện diện của TOF(5). Hơn nữa, trong TOF, động mạch chủ cưỡi ngựa giả định một đường song song với vách liên thất ngược lại với động mạch chủ lên ở tim bình thường (Hình 25.3). Chẩn đoán TOF cũng cần chứng minh tình trạng hẹp nhưng vẫn còn thân động mạch phổi “hẹp động mạch phổi”, điều này được thấy rõ ràng nhất trên mặt cắt trục ngắn hoặc mặt cắt 3 mạch máu (Hình. 25.4 và 25.5). Trong vài dạng TOF mức độ nhẹ hơn, đặc biệt ở tuổi thai trung bình, sự khác biệt về kích thước giữa thân động mạch phổi và động mạch chủ có thể nhỏ. Tuy nhiên, sự khác biệt về kích thước trở nên rõ ràng hơn ở tuổi thai lớn hơn. Thỉnh thoảng, TOF bị bỏ qua trong siêu âm tam cá nguyệt thứ 2. Nhìn chung, đây là những trường hợp nhẹ và sự khác biệt đường kính mạch máu không rõ và thông liên thất, không dễ thấy thông liên thất. Tác giả cũng quan sát một số trường hợp thông liên thất phần quanh màng, được chẩn đoán ở tuổi thai sớm với mạch máu lớn có kích thước bình thường. Ở tuổi thai lớn hơn, các thông liên thất này trở nên sai lệch hơn và dòng chảy ưu tiên hướng về động mạch chủ lên hơn dẫn đến khác biệt đường kính của mạch máu lớn, tiến triển thành dạng TOF nhẹ.
Hình 25.2: Mặt cắt ngang qua ngực thai nhi trên siêu âm trắng đen ngang mức mặt cắt 4 buồng (A) và mặt cắt 5 buồng (B) ở thai nhi bị tứ chứng Fallot. Lưu ý sự xuất hiện bình thường trên mặt cắt 4 buồng tim ở hình A và thông liên thất lớn (VSD) (mũi tên) và động mạch chủ cưỡi ngựa dãn (AO) ở hình B. Động mạch chủ xuống (DAO) thấy được đến bên trái cột sống ở hình A. LV, thất trái; RV, thất phải; RA, nhĩ phải; LA, nhĩ trái.
Hình 25.3: So sánh mặt cắt 5 buồng từ đỉnh ở thai bình thường và thai bị tứ chứng Fallot với động mạch chủ cưỡi ngựa và thông liên thất lớn (VSD) (B). Ở thai bình thường (A), động mạch chủ lên (AO) hướng đến vai phải thai nhi với một góc rộng giữa hướng của vách liên thất và thành trước của động mạch chủ lên (đường đậm). Ở thai nhi có động mạch chủ cưỡi ngựa (B), hướng của động mạch chủ lên (đường đậm) song song với vách liên thất (đường gạch). Dấu hiệu này cũng được ghi nhận trong các bất thường khác liên quan đến động mạch chủ cưỡi ngựa. LV, thất trái; RV, thất phải.
Hình 25.4: Hai mặt phẳng chẩn đoán thường dùng tứ chứng Fallot: Mặt cắt 5 buồng (A) và mặt cắt 3 mạch máu (B). Trên mặt cắt 5 buồng (A) thấy thông liên thất (VSD) với động mạch chủ cưỡi ngựa (AO). Ở mặt cắt 3 mạch máu (B), động mạch phổi chính (PA) nhỏ do có hẹp động mạch phổi và động mạch chủ dãn do tăng tưới máu. L, trái; LV: thất trái; RV, thất phải.
Hình 25.5: Mặt cắt ngang 5 buồng tim (A) và mặt cắt 3 mạch máu khí quản (B) ở thai nhi bị tứ chứng Fallot. Ghi nhận thông liên thất lớn (VSD) (mũi tên) kèm động mạch chủ cưỡi ngựa điển hình ở hình A và động mạch phổi nhỏ, khi so sánh với động mạch chủ (AO) dãn ở hình B. Chú ý rằng ở thai nhi này động mạch chủ xuống (DAO) ở bên phải cột sống (SP) vì có liên quan đến cung động mạch chủ bên phải. L, trái; LV, thất trái; SVC, tĩnh mạch chủ trên; RV, thất phải.
Doppler màu
Doppler màu giúp dễ dàng chứng minh có thông liên thất (dòng chảy đi qua VSD) và xác nhận có động mạch chủ cưỡi ngựa với máu chảy từ cả 2 thất vào gốc động mạch chủ (hình 25.6). Siêu âm Doppler màu ở mặt cắt 3 mạch máu khí quản cũng có thể thấy động mạch phổi nhỏ (Hình 25.7 và 25.8). Thông thường, dòng chảy vào động mạch chủ xuất hiện bị nhiễu trên Doppler màu do tăng tưới máu (Hình 25.6). Vận tốc Doppler màu và Doppler xung trong động mạch phổi thường bình thường hoặc chỉ tăng nhẹ ở thai, ngược lại với dấu hiệu sau sinh (Hình 25.8 và 25.9). Dòng chảy qua ống động mạch xuôi dòng trong TOF mức độ nhẹ, nhưng cũng có thể bị đảo ngược trong trường hợp nặng hơn (Hình 25.9). Trong những trường hợp này, sự phụ thuộc ống động mạch của tuần hoàn phổi sau sinh có thể liên quan đến chứng tím ở trẻ sơ sinh. Siêu âm tim thai với Doppler màu có thể phân biệt nhiều phân nhóm khác nhau của TOF được trình bày ở Bảng 25.1.
Hình 25.6: Mặt cắt 4 buồng từ đỉnh với siêu âm Doppler màu ở thai (A) bị tứ chứng Fallot (TOF) đơn thuần và thai (B) bị TOF liên quan đến kênh chung nhĩ thất và cơ tim dày. Siêu âm Doppler màu thấy máu đổ vào động mạch chủ cưỡi ngựa, dãn từ cả 2 thất phải (RV) và trái (LV) ở cả 2 thai. Dấu sao ở vị trí khuyết vách liên thất và động mạch chủ cưỡi ngựa. Ở thai B chứng mình rằng TOF có thể là một phần trong một dị tật tim phức tạp.
Hình 25.7: Mặt cắt 5 buồng tim (A) và mặt cắt 3 mạch máu – khí quản (B) trong siêu âm Doppler màu ở thai A mắc tứ chứng Fallot (TOF). Ghi nhận dấu hiệu 3 dấu hiệu trên siêu âm chính trong TOF được chứng minh trên Doppler màu: thông liên thất (ngôi sao) ở hình (A), động mạch chủ cưỡi ngựa ở hình A, và động mạch phổi (PA) hẹp với dòng chảy xuôi dòng trình bày ở hình B. So sánh các dấu hiệu Doppler màu trên hình này với dấu hiệu trên siêu âm trắng đen ở Hình 25.4 và 25.5. L, trái; LV, thất trái; RV, thất phải.
Hình 25.8: Doppler màu và xung qua van động mạch phổi ở 2 thai mắc tứ chứng Fallot (TOF). Ở thai A, vận tốc Doppler trong giới hạn bình thường đạt 80cm/s. Và ở thai B, Vận tốc Doppler tăng nhẹ đạt 130 cm/s. Chẩn đoán hẹp động mạch phổi trong TOF chủ yếu dựa vào kích thước động mạch phổi nhỏ (PA) hơn là đo vận tốc đỉnh.
Hình 25.9: Dopper màu và Doppler xung qua ống động mạch (DA) ở 2 thai mắc tứ chứng Fallot và ống động mạch nhỏ. Ở thai A, dòng chảy xuôi dòng trong ống động mạch (DA) trong suốt chu chuyển tim. Ở thai B, dòng chảy ngược trong DA thấy trong thì tâm trương. Thai B có nguy cơ tuần hoàn phụ thuộc ống động mạch sau sinh. Syst., tâm thu; Diast., tâm trương.
| Bảng 25.1: Các đặc điểm phân biệt của 3 phân nhóm trong tứ chứng Fallot | |||
| TOF 1 hẹp động mạch phổi | TOF 1 teo van động mạch phổi | TOF 1 không lỗ van động mạch phổi | |
| Mặt cắt 4 buồng | Bình thường | Bình thường | Thất phải dãn, đặc biệt ở tuổi thai lớn |
| Mặt cắt 5 buồng | VSD + ĐMC cưỡi ngựa | VSD + ĐMC cưỡi ngựa | VSD + ĐMC cưỡi ngựa |
| Gốc động mạch chủ | Dãn + | Dãn ++ | Kích thước bình thường |
| Động mạch phổi | Hẹp, dòng chảy xuôi dòng | Rất hẹp, hoặc thậm chí không thấy, dòng chảy ngược dòng | Dãn nặng với dòng chảy tới và lui |
| Ống động mạch | Dòng chảy xuôi dòng hoặc ngược dòng. Cung động mạch chủ bên phải, ống động mạch khó thấy vì nó nằm dưới cung động mạch chủ | Dãn ngoằn ngoèo với dòng chảy ngược dòng | Thường không thấy |
| MAPCAs | Ít gặp | Hiện diện hơn 20% các trường hợp | Không có |
| Tiên lượng | Tốt | Thận trọng | Thận trọng |
| Mất đoạn 22q11 | 10-15% | 20-25% | 30-40% |
MAPCAs, động mạch phụ thêm chủ phổi; RV, tâm thất phải; VSD, thông liên thất
Tuổi thai sớm
Ở tam cá nguyệt thứ nhất muộn và tam cá nguyệt thứ 2 sớm, có thể chẩn đoán TOF nhưng khó trong nhiều trường hợp. Dấu hiệu để chẩn đoán bao gồm gốc động mạch chủ lớn ở mặt cắt 5 buồng trên siêu âm trắng đen và Dopper màu (Hình 25.10) và/hoặc động mạch phổi nhỏ (Hình 25.11). Động mạch chủ cưỡi ngựa có thể được phát hiện không dễ dàng. Sự lệch trục tim có thể là gợi ý đầu tiên cho hiện diện dị tật tim (7). Kích thước khác nhau giữa động mạch chủ và động mạch phổi với dòng chảy xuôi dòng ở cả 2 mạch máu trên Doppler màu là dấu hiệu quan trọng tại thời điểm này (Hình 25.10 và 25.11). Có mối liên quan mạnh giữa giá trị độ mờ da gáy (NT) cao và chẩn đoán TOF được báo cáo, thậm chí không có bất thường nhiễm sắc thể, với hầu như một nửa các trường hợp trong một nghiên cứu cho thấy mối liên quan này.
Siêu âm 3D
Chế độ cắt lớp được áp dụng cho khối 3D tại mặt cắt 4 buồng cho phép chứng minh thông liên thất (VSD), động mạch chủ cưỡi ngựa, và hẹp động mạch phổi ở một hình ảnh của nhiều mặt cắt (Hình 25.12). Chế độ bề mặt làm tăng biểu hiện không gian của động mạch chủ cưỡi ngựa (Hình 25.13). Tương quan hình ảnh không gian – thời gian (STIC) với hình ảnh Doppler màu trong chế độ Glass-body cung minh chứng rõ ràng của động mạch chủ cưỡi ngựa và tổn thương trong mặt cắt 3 mạch máu-khí quản với động mạch phổi hẹp khi so sánh với động mạch chủ (so sánh Hình 25.14B với Hình 15.20C).
Các dấu hiệu liên quan tại tim và ngoài tim
Các bất thường liên quan tại tim có thể gặp trong TOF. Trong siêu âm tiền sản, dấu hiệu hay gặp là cung động mạch chủ bên phải, được thấy lên tới 25% các trường hợp. Thỉnh thoảng, kênh chung nhĩ thất cùng tồn tại với TOF, và điều này làm tăng nguy cơ bất thường nhiễm sắc thể (9). Tồn tại lỗ bầu dục hoặc thông liên nhĩ được báo cáo lên tới 83% và tồn tại tĩnh mạch chủ trên bên trái trong 11% trẻ sơ sinh mắc TOF (10). Những biến thể của giải phẫu động mạch vành thỉnh thoảng thấy, điều này có thể ảnh hưởng đến tiếp cận phẫu thuật để sửa chữa.
Hình 25.10: Tứ chứng Fallot ở thai 13 tuần tuổi kèm trisomy 18. Ở hình A, thấy thông liên thất (VSD) lớn kèm động mạch chủ (AO) cưỡi ngựa ở mặc cắt 5 buồng. Ở hình B, Doppler màu ở mặt cắt 3 mạch máu-khí quản thấy động mạch phổi nhỏ với dòng chảy xuôi dòng. Dấu hiệu trong tam cá nguyệt đầu tiên tương tự như các trường hợp đã ghi nhận ở tam cá nguyệt thứ 2 (Hình 25.5A và 25.7B) trong TOF. LV, thất trái; RV, thất phải.
Hình 25.12: Siêu âm khối 3D trong tương quan hình ảnh không gian-thời gian màu cho thấy hình ảnh cắt lớp của thai nhi bị tứ chứng Fallot, biểu thị trên một mặt cắt đổ đầy tâm thất trong thì tâm trương (ô ở hàng dưới), động mạch chủ cưỡi ngựa với đổ đầy từ 2 tâm thất (ô ở hàng giữa), và động mạch phổi (PA) nhỏ khi so sánh với động mạch chủ (ô ở hàng trên). LV, thất trái; RV, thất phải.
Hình 25.13: Khối siêu âm 3D ở chế độ hiển thị bề mặt tại mặt cắt 5 buồng ở thai nhi mắc tứ chứng Fallot. Ghi nhận có thông liên thất (VSD) lớn và động mạch chủ (AO) cưỡi ngựa, dãn. LV, thất trái; RV, thất phải.
Ngược lại với trẻ sơ sinh và trẻ nhũ nhi với chẩn đoán TOF, thai nhi với bất thường tim này có xu hướng có tỷ lệ dị tật tim cao hơn, bất thường nhiễm sắc thể, và hội chứng di truyền (8). Các bất thường bẩm sinh ngoài tim có liên quan là thường hay gặp nhưng không có cơ quan liên quan đặc biệt. Tỷ lệ bất thường nhiễm sắc thể quanh 30%, với trisomy 21,13, và 18 cho hầu hết các trường hợp (8). Tỷ lệ mất đoạn 22q11 thấy ở 10-15% thai nhi và trẻ sơ sinh mặc TOF (12, 13). Nguy cơ mất đoạn 22q11 ở các trường hợp mắc TOF tăng khi có thiểu sản tuyến ức (14, 15), cung động mạch chủ bên phải, các bất thường ngoài tim được ghi nhận, hoặc đa ối (16). Bảng 25.2 là danh sách bất thường tại tim và ngoài tim thường gặp có liên quan với TOF. TOF cũng có thể gặp trong các hội chứng bệnh lý, chẳng hạn như hội chứng Alagille, hội chứng CHARGE (17), và nhiều trường hợp khác. Những năm gần đây, có kĩ thuật phân tích dưới nhiễm sắc thể (microarray) trong các trường hợp dị tật tim phức tạp, để đánh giá có mất đoạn hay lặp đoạn (Xem chương 4).
Hình 25.14: Khối siêu âm 3D trong tương quan hình ảnh không gian-thời gian màu (STIC), hiển thị chế độ glass-body tại mặt cắt 5 buồng (A) và mặt cắt 3 mạch máu khí quản (B) ở thai nhi mắc tứ chứng Fallot (TOF). Ghi nhận động mạch chủ (AO) cưỡi ngựa trong thì tâm thu ở hình A với dòng máu từ tâm thất phải và trái. Động mạch phổi teo nhỏ (PA) với dòng chảy xuôi dòng được trình bày ở hình B. Lưu ý kích thước động mạch phổi nhỏ khi so sánh với AO. L, trái.
| Bảng 25.2 Bất thường hay gặp tại tim và ngoài tim có liên quan đến tứ chứng Fallot | |
| Bất thường tại tim có liên quan | |
| Tồn tại lỗ bầu dục/ thông liên nhĩ | 83% |
| Cung động mạch chủ bên phải | 25% |
| Tồn tại tĩnh mạch chủ trên bên trái | 11% |
| Kênh chung nhĩ nhất | <5% |
| Tuần hoàn động mạch vành bất thường | <5% |
| Bất thướng kết nối tĩnh mạch phổi | <1% |
| Bất thường ngoài tim có liên quan | |
| Bất thường nhiễm sắc thể | 30% |
| Mất đoạn 22q11 | 10%-15% |
| Dị tật bẩm sinh của các cơ quan giải phẫu | Thường gặp |
Chẩn đoán phân biệt
Chẩn đoán phân biệt TOF bao gồm các tình trạng có động mạch chủ cưỡi ngựa, chẳng hạn như hẹp động mạch phổi kèm thông liên thất, không có lỗ van động mạch phổi, thân chung động động (CAT), thất phải hai đường ra, và thông liên thất quanh màng không kèm theo bất thường mạch máu lớn. Chẩn đoán những bất thường trên có thể thường có thể đạt được bởi đánh giá chính xác kích thước và xuất phát của thân động mạch phổi, và Bảng 25.3 liệt kê những công cụ chẩn đoán trong chẩn đoán phân biệt các tổn thương tim này.
Tiên lượng và kết cục
Khám xét siêu âm tiền sản nhiều lần để có dữ liệu về dòng chảy và tiến triển của động mạch phổi thai nhi qua ống động mạch là rất quan trọng trong tham vấn và chăm sóc trẻ sơ sinh thích hợp, vì tiến triển động mạch phổi đã được chứng minh là đa dạng và không thể tiên đoán được (6, 18). Thông thường, các trường hơp TOF được chẩn đoán tiền sản có tiên lượng nặng hơn những trường hợp được chẩn đoán sau sinh vì liên quan đến tăng sai lệch nhiễm sắc thể, hội chứng có liên quan, hoặc dị tật phức tạp ngoài tim(8). Chuỗi các trường hợp và phân tích dữ liệu phẫu thuật tim đề xuất khả năng sống sót ngắn hạn và dài hạn của trẻ nhũ nhi mắc TOF lên tới 90% (19, 20). Các dấu hiệu tiên lượng xấu bao gồm chậm phát của động mạch phổi, tăng phát triển động mạch chủ lên, mất dòng chảy về xuôi dòng qua van động mạch phổi, và dòng chảy ngược qua ống động mạch (6). Các chỉ điểm siêu âm tim tiền sản có thể tiên đoán cần can thiệp sơ sinh ở thai nhi có tắc nghẽn đường thoát thất phải gần đây được xem xét trong một số nghiên cứu. Trong một nghiên cứu 52 thai nhi có tắt nghẽn đường thoát thất phải, tỷ lệ van động mạch phổi và van động mạch chủ < 0.6 hoặc Z-score van động mạch phổi tại thời điểm siêu âm tim cuối cùng có độ nhạy cao (92%) nhưng độ đặc hiệu thấp (50%), trong khi phân loại theo chiều dòng chảy trong ống động mạch bình thường (cả phổi đến chủ) hoặc bất thường (chủ đến phổi hoặc hai chiều) đều có độ nhạy cao (100%) và độ đặc hiệu cao (95%) để tiên đoán cần can thiệp sơ sinh (21). Trong một nghiên cứu bao gồm 23 thai nhi sinh sống mắc TOF đơn thuần, vận tốc đỉnh động mạch phổi thì tâm thu (PVPSV) ≥ 87.5 cm/s ở tuổi thai 19-22 tuần đã tiên đoán can thiệp sơ sinh sớm với độ nhạy là 100% và độ đặc hiệu là 93.3% (22). Hơn nữa, PVPSV lúc thai 34 – 38 tuần tuổi ≥ 144.5 cm/s đã tiên đoán tất cả các trường hợp trải qua can tiệp sơ sinh sớm (22). TOF kèm teo van động mạch phổi hoặc không lỗ van động mạch phổi được biết là một yếu tố tiên lượng xấu. Bảng 25.4 liệt kê các dấu hiệu tiên lượng xấu liên quan với TOF.
| Bảng 25.3 Chẩn đoán phân biệt của một mạch máu lớn cưỡi ngựa qua thông liên thất (VSD) | ||
| Gợi ý chẩn đoán | Dấu hiệu thêm vào | |
| Tứ chứng Fallot | · PA rõ, hẹp
· Dòng chảy xuôi dòng trong PA |
· Dòng chảy xuôi dòng hoặc ngược dòng trong DA |
| Hẹp động mạch phổi kèm VSD | · PA rất hẹp
· Không có dòng chảy xuôi dòng trong PA |
· DA ngoằn ngoèo với dòng chảy ngược dòng |
| Không có lỗ van động mạch phổi | · PA rất lớn
· Dòng chảy tới và lui trong PA |
· Thường không có DA
· Gốc động mạch chủ nhỏ hơn PA |
| Thân chung động mạch | · PA xuất phát từ mạch máu cưỡi ngựa | Van của mạch máu cưỡi ngựa có thể có dòng hở |
| Thất phải 2 đường ra | PA cưỡi ngựa và động mạch chủ đi song song | Giống với TGA (TGA) kèm VSD |
PA, Động mạch phổi; DA, ống động mạch; TGA: chuyển vị đại động mạch; VSD: thông liên thất.
| Bảng 25.4 Các yếu tố tiên lượng xấu của tứ chứng Fallot (TOF) |
| · Giảm tốc độ phát triển động mạch phổi
· Tăng tốc độ phát triển động mạch chủ · Sự ngưng dòng chảy thuận chiều qua van động mạch phổi · Dòng chảy đảo ngược trong ống động mạch · TOF kèm teo van động mạch phổi (Teo van động mạch phổi kèm thông liên thất) · Không có lỗ van động mạch phổi · Liên quan đến sai lệch nhiễm sắc thể · Liên quan đến các dị thật bẩm sinh ngoài tim · Thất trái nhỏ · Liên quan đến kết nối tĩnh mạch bất thường |
| CÁC ĐẶC ĐIỂM CHÍNH: Tứ chứng Fallot |
|
Được dịch bởi BS. Đặng Xuân Kỳ
Để lại một phản hồi Hủy