CAD-RADS (Coronary Artery Disease-Reporting and Data System) là hệ thống báo cáo và dữ liệu bệnh lý động mạch vành.
CAD-RADS được phát triển để chuẩn hóa báo cáo (reporting) chụp CTA động mạch vành, cải thiện giao tiếp (communication) và hướng dẫn điều trị.
Bài viết gốc được xuất bản vào năm 2016 bởi Hiệp hội chụp cắt lớp vi tính tim mạch (SCCT- Society of Cardiovascular Computed Tomography), trường Đại học Điện quang Hoa Kỳ (ACR – American College of Radiology) và Hiệp hội Hình ảnh Tim mạch Bắc Mỹ (NASCI – North American Society for Cardiovascular Imaging) và đã được trường Đại học Tim mạch Hoa Kỳ (ACC – American College of Cardiology) xác nhận.
CAD RADS phiên bản 2.0
Vào năm 2022, CAD RADS đã được cập nhật lên phiên bản 2.0.
Tương tự như phiên bản CAD-RADS ban đầu, mức độ hẹp động mạch vành quyết định điểm CAD-RADS (từ 0 đến 5).
Điểm mới trong phiên bản hiện tại là việc kết hợp gánh nặng mảng xơ vữa (plaque burden) (từ P1 đến P4) và cập nhật các bản sửa đổi (modifiers).
Hiểu về Đau ngực (Understanding Chest pain)
Đau ngực do tim (Cardiac chest pain) có thể được phân loại thành đau thắt ngực ổn định (stable angina), đau thắt ngực không ổn định (unstable angina), nhồi máu cơ tim không ST chênh lên (NSTEMI: non-ST-elevation myocardial infarction) và nhồi máu cơ tim có ST chênh lên (STEMI: ST-elevation myocardial infarction). Ba loại sau cùng được gọi là hội chứng vành cấp (acute coronary syndromes).
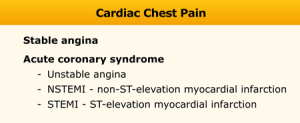
Hình. Đau ngực do tim.
Đau thắt ngực ổn định (Stable angina)
Đau thắt ngực ổn định được đặc trưng bởi cơn đau ngực khi gắng sức (exertional chest pain) do vận động (exercise), stress hoặc cảm động (emotion). Tình trạng này là sự bất tương xứng (mismatch) giữa nhu cầu và cung cấp oxy cho cơ tim do xơ vữa động mạch (atherosclerosis), rối loạn chức năng hoặc co thắt vi mạch máu.
Kiểu đau thắt ngực này thuyên giảm khi nghỉ ngơi hoặc dùng thuốc nitroglycerin. Nồng độ troponin bình thường.
Hình. Đau thắt ngực ổn định. Plaque: mảng xơ vữa. Demand ischemia: Thiếu máu cục bộ do tăng nhu cầu oxy của cơ tim.
Đau thắt ngực không ổn định (Unstable angina)
Đau thắt ngực không ổn định (UAP – Unstable angina pectoris) được định nghĩa là cơn đau ngực xảy ra khi nghỉ ngơi hoặc gắng sức nhẹ và được đặc trưng bởi tình trạng không hoại tử tế bào cơ tim và nồng độ troponin bình thường.
Đau thắt ngực không ổn định được gây ra do vỡ mảng xơ vữa (plaque rupture) với sự hình thành huyết khối dẫn đến tắc nghẽn một phần (partial occlusion) mạch máu bị ảnh hưởng.
Hình. Đau thắt ngực không ổn định. Plaque-rupture: vỡ mảng xơ vữa, subtotal stenosis: hẹp gần hoàn toàn động mạch. Supply ischemia: thiếu máu cục bộ do giảm cung cấp oxy cho cơ tim.
Nhồi máu cơ tim không ST chênh lên (NSTEMI: non-ST-elevation myocardial infarction)
Nhồi máu cơ tim không ST chênh lên (NSTEMI) là kết quả của vỡ mảng xơ vữa và hình thành huyết khối (thrombus) gây tắc nghẽn động mạch một phần (partial occlusion) và nhồi máu dưới nội tâm mạc (subendocardial infarction) với nồng độ troponin tăng cao.
Điện tâm đồ (ECG) có thể bình thường hoặc bất thường với sóng T đảo ngược (inverted-T) hoặc ST chênh xuống (ST-depression).
Hình. Nhồi máu cơ tim không ST chênh lên (NSTEMI). Plaque-rupture: vỡ mảng xơ vữa, subtotal stenosis: hẹp gần hoàn toàn động mạch. Subendocardial infarction: nhồi máu dưới nội tâm mạc.
Nhồi máu cơ tim có ST chênh lên (STEMI: ST-elevation myocardial infarction)
Nhồi máu cơ tim có ST chênh lên (STEMI) được đặc trưng bởi tắc nghẽn hoàn toàn (complete occlusion) lòng mạch máu dẫn đến nhồi máu cơ tim xuyên thành (transmural infarction ) với nồng độ troponin tăng cao. Điện tâm đồ (ECG) bất thường với ST chênh lên (ST-elevation) hoặc sóng T tối cấp (hyperacute T-wave).
Hình. Nhồi máu cơ tim có ST chênh lên (STEMI). Plaque-rupture: vỡ mảng xơ vữa. Total stenosis: hẹp hoàn toàn động mạch. Transmural infarction: Nhồi máu cơ tim xuyên thành.
Đối tượng được chỉ định chụp CTA động mạch vành (Target population for coronary CTA)
Theo hướng dẫn của Hiệp hội Tim mạch Châu Âu (European Society of Cardiology), hình ảnh không xâm lấn (bao gồm CTA) có thể được sử dụng cho tất cả bệnh nhân có xác suất trước xét nghiệm (pre-test probability) >15% và có thể được xem xét ở những bệnh nhân có xác suất trước xét nghiệm từ 5-15%.
Xác suất trước xét nghiệm (pre-test probability) dựa trên độ tuổi và giới tính của bệnh nhân kết hợp với kiểu đau ngực: đau thắt ngực điển hình (typical angina), đau thắt ngực không điển hình (atypical angina) hoặc đau ngực không phải là đau thắt ngực (non-anginal chest pain) (Bảng dưới).
– Đau thắt ngực điển hình (Typical angina) là:
+ Khó chịu ở ngực vùng dưới xương ức có tính chất và thời gian đặc trưng
+ Khởi phát do gắng sức hoặc căng thẳng về mặt cảm xúc
+ Thuyên giảm khi dùng thuốc nitrat hoặc nghỉ ngơi trong vòng vài phút.
– Đau thắt ngực không điển hình (Atypical angina) có hai tiêu chí nêu trên.
– Đau ngực không phải là đau thắt ngực (Non-anginal chest pain) không có các tiêu chí này hoặc chỉ có một tiêu chí.
Hình. Xác suất trước xét nghiệm (Pretest probability).
CAD-RADS
Đánh giá mức độ hẹp động mạch (Assessment of stenosis degree)
Phân loại CAD-RADS (CAD-RADS categories) của các đoạn động mạch vành khác nhau dựa trên phân độ hẹp (stenosis grading) của SCCT và sơ đồ phân đoạn động mạch vành.
Tất cả các động mạch vành có đường kính >1.5 mm đều được phân loại theo mức độ hẹp (stenosis severity) và hẹp động mạch vành có liên quan nhất về mặt lâm sàng phải được ghi nhận lại.
CAD-RADS 1 cũng bao gồm sự hiện diện của mảng xơ vữa (plaque) với tái cấu trúc dương tính (positive remodeling) nhưng không có hẹp động mạch.
CAD-RADS 4 được chia thành hai phân nhóm:
+ 4A = bệnh lý của một hoặc hai động mạch với hẹp nặng (severe) (70-99%)
+ 4B = hẹp >50% ở động mạch vành chính trái (left main) hoặc hẹp >70% ở cả 3 động mạch.
Ở những bệnh nhân có CAD-RADS 4A, bước tiếp theo có thể là chụp động mạch vành xâm lấn (ICA – Invasive Coronary Angiography) hoặc đánh giá chức năng (functional assessment), nghĩa là CT-FFR, CTP, test gắng sức (Kiểm tra khả năng gắng sức (ETT – exercise tolerance test), siêu âm tim gắng sức, SPECT, PET hoặc MRI tim).
Ở những bệnh nhân có CAD-RADS 4B, chụp động mạch vành xâm lấn (ICA) được khuyến cáo.
Hình. Phân loại CAD-RADS.
|
Phân loại CAD-RADS |
|||
|
Điểm |
Mức độ hẹp | Diễn giải |
Các xét nghiệm bổ sung |
| 0 | 0% (không hẹp) | Không có bệnh lý động mạch vành | Không |
| 1 | 1-24% (hẹp rất nhẹ) (minimal) | Bệnh lý động mạch vành rất nhẹ không có tắc nghẽn | Không |
| 2 | 25-49% (hẹp nhẹ) (mild) | Bệnh lý động mạch vành nhẹ không có tắc nghẽn | Không |
| 3 | 50-70% (hẹp trung bình) (moderate) | Hẹp trung bình | Xem xét đánh giá chức năng |
| 4A | 70-99% hẹp ở 1 hoặc 2 động mạch | Hẹp nặng | Xem xét đánh giá chức năng hoặc chụp động mạch vành xâm lấn (ICA). |
| 4B | >50% hẹp ở động mạch vành chính trái (left main) hoặc >70% hẹp ở cả 3 động mạch | Chụp động mạch vành xâm lấn (ICA) được khuyến cáo. | |
| 5 | 100% | Tắc nghẽn hoàn toàn động mạch vành | Chụp động mạch vành xâm lấn (ICA) và/hoặc đánh giá khả năng sống còn của cơ tim (viability assessment) |
| N | Không thể chẩn đoán được | Không thể loại trừ bệnh lý động mạch vành tắc nghẽn | Cần đánh giá thêm |
P (Plaque) – Phân loại chi tiết tổng gánh nặng mảng xơ vữa (Overall plaque burden)
Trong CAD-RADS phiên bản 2.0, tổng gánh nặng mảng xơ vữa (overall plaque burden) được bổ sung vào, từ P1 (nhẹ) đến P4 (lan rộng).
Gánh nặng mảng xơ vữa (Plaque burden) nên được liệt kê sau mức độ hẹp nhiều nhất với việc thêm ký hiệu / (gạch chéo) (ví dụ: CAD-RADS 3/P2).
Gánh nặng mảng xơ vữa (Plaque burden) nên được xác định bằng kỹ thuật được xem là phù hợp nhất tại cơ sở y tế địa phương. Điều này bao gồm điểm số vôi hóa (calcium score) hoặc điểm số của các đoạn động mạch vành bị ảnh hưởng (SIS – segment involvement score) hoặc dựa trên đánh giá bằng mắt (visual assessment).
Ghi nhận rằng CAD-RADS 0 biểu thị không có hẹp hoặc không có mảng xơ vữa, do đó không cần ghi P0.
|
Gánh nặng mảng xơ vữa động mạch vành |
||||
| Lượng mảng xơ vữa | Điểm số vôi hóa | Điểm số của các đoạn động mạch vành bị ảnh hưởng (SIS) |
Đánh giá bằng mắt |
|
| P1 | Nhẹ | 1-100 | ≤ 2 | 1-2 động mạch có mảng xơ vữa lượng ít |
| P2 | Trung bình | 101-300 | 3-4 | 1-2 động mạch có mảng xơ vữa lượng trung bình hoặc 3 động mạch có mảng xơ vữa lượng ít |
| P3 | Nặng | 301-999 | 5-7 | 3 động mạch có mảng xơ vữa lượng trung bình hoặc 1 động mạch có mảng xơ vữa lượng nhiều |
| P4 | Lan rộng | >1000 | ≥ 8 | 2-3 động mạch có mảng xơ vữa lượng nhiều |
*SIS – Điểm số của các đoạn động mạch vành bị ảnh hưởng. SIS là một phép đo bán định lượng có nguồn gốc từ chụp CTA động mạch vành. Đối với mỗi đoạn trong số 16 đoạn động mạch vành, điểm 1 được cộng thêm vào nếu có bất kỳ mảng xơ vữa nào trong tối đa 16 đoạn hoặc 17 đoạn trong trường hợp có nhánh trung gian Ramus (ramus intermedius).
|
Quản lý điều trị dựa trên gánh nặng mảng xơ vữa |
|
| CAD-RADS 1 | – Xem xét các nguyên nhân không do mảng xơ vữa
+ P1: Xem xét điều chỉnh các yếu tố nguy cơ và phòng ngừa bằng thuốc + P2: Điều chỉnh các yếu tố nguy cơ và phòng ngừa bằng thuốc + P3/P4: Tích cực điều chỉnh các yếu tố nguy cơ và phòng ngừa bằng thuốc |
| CAD-RADS 2 | – Xem xét các nguyên nhân không do mảng xơ vữa
+ P1/P2: Điều chỉnh các yếu tố nguy cơ và phòng ngừa bằng thuốc + P3/P4: Tích cực điều chỉnh các yếu tố nguy cơ và phòng ngừa bằng thuốc |
| CAD-RADS 3 | – P1/P2/P3/P4: Tích cực điều chỉnh các yếu tố nguy cơ và phòng ngừa bằng thuốc
– Điều trị khác (bao gồm thuốc chống đau thắt ngực) nên được xem xét dựa theo guideline – Khi có modifier I+, xem xét chụp động mạch vành xâm lấn (ICA), đặc biệt nếu các triệu chứng thường dai dẳng sau khi điều trị nội khoa theo guideline. |
| CAD-RADS 4A/B | – P1/P2/P3/P4: Tích cực điều chỉnh các yếu tố nguy cơ và phòng ngừa bằng thuốc.
– Điều trị khác (bao gồm thuốc chống đau thắt ngực và lựa chọn tái tưới máu (revascularization) nên được xem xét dựa theo guideline. |
| CAD-RADS 5 | – P1/P2/P3/P4: Tích cực điều chỉnh các yếu tố nguy cơ và phòng ngừa bằng thuốc.
– Điều trị khác (bao gồm thuốc chống đau thắt ngực và lựa chọn tái tưới máu (revascularization) nên được xem xét dựa theo guideline. |
Hình. Sơ đồ theo phân đoạn của động mạch vành này của Hiệp hội chụp cắt lớp vi tính tim mạch (SCCT – Society of Cardiovascular Computed Tomography) được dùng để chỉ ra các vị trí hẹp.
– LM: left main: động mạch vành chính trái
– LAD: left anterior descending artery: động mạch liên thất trước (động mạch xuống trước trái)
+ D1: diagonal 1: nhánh chéo 1.
+ D2: diagonal 2: nhánh chéo 2.
– LCX: circumflex artery: động mạch mũ
+ OM1: obtuse marginal 1: nhánh bờ tù 1
+ OM2: obtuse marginal 2: nhánh bờ tù 2
+ L-PDA: PDA from LCX: động mạch liên thất sau xuất phát từ động mạch mũ
+ PLB: posterolateral branch: nhánh sau ngoài; L-PLB: PLB from LCX: nhánh sau ngoài xuất phát từ động mạch mũ.
– RCA: right coronary artery: động mạch vành phải
– PDA: posterior descending artery: động mạch liên thất sau (động mạch xuống sau)
+ R-PDA: PDA from RCA: động mạch liên thất sau xuất phát từ động mạch vành phải
– PLB: posterolateral branch: nhánh sau ngoài; R-PLB: PLB from RCA: nhánh sau ngoài xuất phát từ động mạch vành phải.
Các đường đứt nét biểu thị sự phân chia giữa LM, LAD và LCX cũng như các đoạn gần, đoạn giữa và đoạn xa của LAD, LCX và RCA.
Các yếu tố bổ trợ (Modifiers) của CAD-RADS
Trong CAD-RADS phiên bản 1.0 có 4 yếu tố bổ trợ (modifiers)
Trong CAD-RADS phiên bản 2.0 có 6 yếu tố bổ trợ (modifiers) có thể được thêm vào phân loại CAD-RADS:
– N: non-diagnostic: chỉ ra rằng kỹ thuật hình ảnh này không chẩn đoán được
– HRP: high-risk plaque: mảng xơ vữa có nguy cơ cao (thay thế cho mảng xơ vữa dễ bị tổn thương V (V-vulnerable plaque))
– I: ischemia: thiếu máu cục bộ
– S: có đặt stent
– G: coronary artery bypass grafts: mổ bắc cầu động mạch vành với graft
– E: exceptions: ngoại lệ
Yếu tố bổ trợ (modifier) được đặt tên theo mức độ hẹp nhiều nhất bằng cách sử dụng ký hiệu / (gạch chéo). Ví dụ CAD-RADS 3/S.
Modifier N – nondiagnostic: không thể chẩn đoán được
Nếu không phải tất cả các đoạn động mạch vành (có đường kính >1.5 mm) đều chẩn đoán được (ví dụ: xảo ảnh do chuyển động), thì cần liệt kê yếu tố bổ trợ N (modifier N).
Có hai cách liệt kê modifier N:
– Trong trường hợp đoạn động mạch vành không chẩn đoán được và không có hẹp (0%), hẹp rất ít (< 25%) hoặc hẹp nhẹ (25-49%) thì nên sử dụng phân loại CAD-RADS N (không nên liệt kê mức độ hẹp vì CTA động mạch vành không thể hướng dẫn việc quản lý điều trị bệnh nhân).
– Trong trường hợp mức độ hẹp ≥ 50% ở một đoạn động vành chẩn đoán được, thì bệnh nhân phải được phân loại là CAD-RADS 3/N.
Tổng gánh nặng mảng xơ vữa (Overall plaque burden) cũng nên được báo cáo cho các lần chụp CTA động mạch vành mà không chẩn đoán được (N), nếu tổng gánh nặng mảng xơ vữa động mạch vành (total coronary plaque burden) có thể được đánh giá một cách đáng tin cậy.
Trong trường hợp mức độ hẹp < 50%, N nên được đặt trước phân loại P (ví dụ: CAD-RADS N/P2).
Nếu mức độ hẹp ≥ 50% thì P nên đứng trước N (ví dụ: CAD-RADS 3/P2/N).
Hình. Ví dụ về chụp CTA động mạch vành không chẩn đoán được. Cả động mạch vành phải (RCA) và động mạch mũ (LCX) đều bị mờ do hiện tượng xảo ảnh do chuyển động, dẫn đến CAD-RADS N.
Modifier HRP – high-risk plaque: Mảng xơ vữa nguy cơ cao
Thuật ngữ “mảng xơ vữa dễ bị tổn thương – vulnerable plaque” đã được thay thế bằng “các đặc điểm mảng xơ vữa có nguy cơ cao – high-risk plaque features” dưới dạng yếu tố bổ trợ “HRP”.
Các đặc điểm mảng xơ vữa có nguy cơ cao bao gồm: mảng xơ vữa có đậm độ thấp (low-attenuation plaque), tái cấu trúc dương tính (positive remodeling), vôi hóa lấm tấm (spotty calcification) và dấu hiệu vòng khăn ăn (napkin-ring sign). Nếu có 2 hoặc nhiều đặc điểm này thì yếu tố bổ trợ modifier “HRP” nên được thêm vào phân loại CAD-RADS.
Có 3 loại mảng xơ vữa trên chụp CTA động mạch vành:
– Mảng xơ vữa vôi hóa (calcified)
– Mảng xơ vữa vôi hóa một phần (partially calcified)
– Mảng xơ vữa không vôi hóa (non-calcified).
Mảng xơ vữa vôi hóa (Calcified plaque) là mảng xơ vữa động mạch (atherosclerotic plaque) trong đó toàn bộ mảng xơ vữa biểu hiện dưới dạng đậm độ canxi (>130 HU trên CT không tiêm thuốc tương phản).
Thuật ngữ trước đây là “mảng xơ vữa cứng – hard plaque” không được khuyến cáo.
Mảng xơ vữa vôi hóa một phần (Partially calcified plaque) là tổn thương xơ vữa động mạch (atherosclerotic lesion) có 2 thành phần trong đó một thành phần là vôi hóa (calcification).
Thuật ngữ trước đây là “mảng xơ vữa hỗn hợp – mixed plaque”, hiện không còn được khuyến cáo.
Mảng xơ vữa không vôi hóa (Non-calcified plaque) là mảng xơ vữa không có thành phần canxi. Nên tránh sử dụng thuật ngữ “mảng xơ vữa mềm – soft-plaque”, “mảng xơ vữa đậm độ thấp – low-density plaque” và “mảng xơ vữa xơ – fibrous plaque”.
Hình. Các đặc điểm mảng xơ vữa nguy cơ cao:
– Mảng xơ vữa đậm độ thấp
– Tái cấu trúc dương tính
– Vôi hóa lấm tấm
– Dấu hiệu vòng khăn ăn.
Modifier I – ischemia: Thiếu máu cục bộ
CT-FFR (computed tomography fractional flow reserve – Dự trữ lưu lượng phân đoạn dựa trên chụp cắt lớp vi tính) và CTP (computed tomography perfusion – chụp cắt lớp vi tính tưới máu) gắng sức là các kỹ thuật hình ảnh không xâm lấn có nguồn gốc từ chụp CTA động mạch vành cho phép xác định rõ hơn ý nghĩa huyết động của tình trạng hẹp từ 50 đến 90% (CAD-RADS 3 và 4A).
Tổn thương CAD-RADS 2 cũng có thể được xem xét nếu có tình trạng hẹp đoạn gần ≥ 40%, bao gồm cả sự hiện diện của các đặc điểm mảng xơ vữa có nguy cơ cao.
Hình. Yếu tố bổ trợ Modifier I: Thiếu máu cục bộ.
I+: Cho thấy rằng CT-FFR chỉ ra tổn thương với thiếu máu cục bộ cụ thể (≤ 0.75) hoặc CTP có khiếm khuyết tưới máu có thể hồi phục.
I-: Cho thấy rằng CT-FFR là âm tính đối với tổn thương thiếu máu cục bộ cụ thể (>0.8) hoặc CTP không có thiếu máu cục bộ có thể hồi phục.
I±: Cho thấy rằng CT-FFR (0.76-0.8) hoặc CTP là giáp biên.
Hình. CT-FFR là mô hình 3D kỹ thuật số mô phỏng lưu lượng máu trong động mạch vành.
Hình ảnh này cho thấy tình trạng hẹp động mạch có ý nghĩa về mặt huyết động ở động mạch liên thất trước (LAD) (0.58) và đoạn xa của động mạch vành phải (RCA) (0.75). Điều này có nghĩa là có tình trạng thiếu máu cục bộ; nên sử dụng modifier I+.
Trong trường hợp không có sự tương xứng (mismatch) giữa kết quả CT-FFR hoặc CTP và CTA động mạch vành (CCTA), một đoạn động mạch có thiếu máu cục bộ (ischemic segment) nhưng không có tổn thương giải phẫu tương ứng, nên được phân loại là I- nếu bác sĩ đọc phim tin chắc rằng đây là kết quả dương tính giả (false-positive result) trên CT-FFR hoặc CTP hoặc I± nếu kết quả không thể xác định và có cách diễn giải không chắc và không nhất quán.
Nên ghi nhận rằng những bệnh nhân bị nhồi máu cơ tim (myocardial infarction) trước đó và khiếm khuyết tưới máu cố định (fixed perfusion defects) mà không có thiếu máu cục bộ cơ tim trên CTP nên được phân loại là I-.
Sự hiện diện của nhồi máu cơ tim nên được ghi lại trong báo cáo.
|
Diễn giải CT tưới máu (CTP) |
||
|
CTP gắng sức |
CTP nghỉ ngơi |
Diễn giải |
| Khiếm khuyết tưới máu (+) | Khiếm khuyết tưới máu (-) | Thiếu máu cục bộ cơ tim trong một vùng phân bố của động mạch vành được xác định.
CAD-RADS 3 hoặc 4 / I+ |
| Khiếm khuyết tưới máu (+) | Khiếm khuyết tưới máu (+) | Nhồi máu cơ tim hoặc không có bằng chứng thiếu máu cục bộ trong một vùng phân bố của động mạch vành được xác định.
CAD-RADS 3 hoặc 4 / I- |
| Khiếm khuyết tưới máu (+) | Khiếm khuyết tưới máu (+) | Thiếu máu cục bộ xung quanh nhồi máu trong một vùng phân bố của động mạch vành được xác định.
CAD-RADS 3 hoặc 4 / I+ |
Modifier S – stent
Sự hiện diện của stent được chỉ định bằng modifier “S”.
Ví dụ:
– Nếu bệnh nhân có stent, không có tình trạng tái hẹp trong stent và hẹp nhẹ (25-49%) ở động mạch vành, bệnh nhân này được phân loại là CAD-RADS 2/S.
– Tương tự, bệnh nhân không có tình trạng tái hẹp trong stent nhưng hẹp nặng (70-99%) ở động mạch vành khác với động mạch vành chính trái (LM) được phân loại là CAD-RADS 4A/S.
– Nếu có tình trạng tái hẹp trong stent (in-stent restenosis) kèm hẹp nặng (70-99%) ở động mạch vành khác với động mạch vành chính trái (LM), bệnh nhân này được phân loại là CAD-RADS 4A/S.
– Nếu stent không chẩn đoán được (non-diagnostic) và không có tình trạng hẹp >49% ở động mạch vành, bệnh nhân được phân loại là CAD-RADS N/S.
Ghi nhận: vị trí hẹp không quan trọng khi sử dụng CAD-RADS. Điều quan trọng là bệnh nhân bị hẹp động mạch nặng (severe stenosis) và cần được quản lý điều trị thêm.
Xin lưu ý: Tổng gánh nặng mảng xơ vữa động mạch vành (total coronary plaque burden) cũng nên được thêm vào và được đặt trước từ modifier S.
Hình. Stent ở đoạn giữa của động mạch liên thất trước (LAD) với tình trạng tái hẹp rất ít trong stent.
Modifier G – graft
Sự hiện diện của bắc cầu động mạch vành bằng ống ghép (graft) (CABG) được biểu thị bằng từ modifier “G”.
Điều quan trọng là hẹp ống ghép trong bắc cầu động mạch vành không được xem xét để phân loại hẹp CAD-RADS.
Ví dụ:
– Nếu bệnh nhân có graft của LIMA-LAD thông thoáng (ống ghép động mạch vú trong trái với động mạch liên thất trước: left internal mammary artery graft to left anterior descending artery) không có hẹp ở graft nhưng có hẹp nhẹ (25-49%) ở động mạch vành – ngoài hẹp LAD “dự kiến – expected” được bắc cầu – bệnh nhân này được phân loại là CAD-RADS 2/G.
– Nếu bệnh nhân có graft LIMA-LAD bị tắc nghẽn, graft của tĩnh mạch hiển (SVG – saphenous vein graft) thông thoáng với động mạch vành phải (RCA) và hẹp nặng (70-99%) ở động mạch vành, bệnh nhân này sẽ được phân loại là CAD-RADS 5/G (độ hẹp nhiều nhất được phân loại).
Ghi nhận: vị trí hẹp không quan trọng khi sử dụng CAD-RADS. Điều quan trọng là bệnh nhân bị tắc nghẽn và cần được quản lý điều trị thêm.
Xin lưu ý: Tổng gánh nặng mảng xơ vữa động mạch vành (đánh giá kết hợp động mạch vành tự nhiên của cơ thể và ống ghép bắc cầu) cũng nên được thêm vào và được đặt trước từ modifier G.
Hình A: Ví dụ về ống ghép LIMA-LAD không có hẹp. Hình B: Ví dụ về ống ghép tĩnh mạch hiển (SVG) đến động mạch liên thất sau (PDA) cũng không có hẹp trong ống ghép. Lưu ý quan trọng: có hẹp nặng ở đoạn xa của ống ghép tĩnh mạch hiển (SVG), đây là tình trạng hẹp đã được bắc cầu và do đó không được xem xét để phân loại CAD-RADS.
Modifier E – exceptions: ngoại lệ
Modifier E là các trường hợp ngoại lệ (exceptions) và bất thường không phải do xơ vữa động mạch.
Sự hiện diện của các bất thường không phải do xơ vữa động mạch nên được thêm vào modifier “E” cho điểm CAD-RADS.
Hẹp lòng động mạch vành không phải do xơ vữa động mạch có thể cần phải quản lý bệnh cụ thể hoặc chuyển đến chuyên khoa chuyên sâu.
|
Ngoại lệ |
| – Bóc tách động mạch vành
– Bất thường vị trí xuất phát động mạch vành – Phình hoặc giả phình động mạch vành – Viêm động mạch – Rò động mạch vành – Chèn ép động mạch vành từ bên ngoài – Dị dạng động tĩnh mạch – Các nguyên nhân khác. |
Hình ảnh này là của một bệnh nhân mắc bệnh Kawasaki.
Có phình động mạch vành (coronary artery aneurysms) (đường kính 8 mm và 6 mm) của động mạch liên thất trước (LAD).
Xin lưu ý thêm sự hiện diện của mảng xơ vữa vôi hóa một phần ở đoạn gần của phình động mạch.
Đặc điểm CTA của mảng xơ vữa ổn định và mảng xơ vữa có nguy cơ cao
Hình thái (morphology) của mảng xơ vữa có nguy cơ cao (high-risk plaques), được cho là nguyên nhân gây ra hội chứng vành cấp, khác với mảng xơ vữa ổn định.
Mảng xơ vữa ổn định (stable plaques):
– Về mặt mô học, mảng xơ vữa ổn định được đặc trưng bởi vôi hóa lớn, mô xơ và các hồ lipid (lipid pools) nhỏ hơn.
Mảng xơ vữa có nguy cơ cao (High-risk plaques):
– Ngược lại, mảng xơ vữa không ổn định (unstable plaques) có thể chứa vôi hóa lấm tấm (spotty calcifications), hồ lipid lớn (lõi hoại tử – necrotic core), được bao phủ bởi một lớp xơ mỏng. Mảng xơ vữa này đôi khi được gọi là mảng xơ vữa có vỏ xơ mỏng (TCFA – thin-cap fibroatheroma). Một số đặc điểm mảng xơ vữa có nguy cơ cao này có thể được xác định bằng chụp CTA động mạch vành.
Hình. Stable plaque: Mảng xơ vữa ổn định. High risk plaque: Mảng xơ vữa có nguy cơ cao.
Mảng xơ vữa đậm độ thấp (Low-attenuation plaque)
Các tổn thương liên quan đến vỡ mảng xơ vữa (plaque rupture) thường có lõi giàu lipid lớn. Mỡ (Lipid) trên CT xuất hiện dưới dạng đậm độ thấp. Các mảng xơ vữa có đậm độ < 30 HU trên CTA được thấy hiện diện thường xuyên hơn ở những bệnh nhân bị hội chứng vành cấp.
Hình. Mảng xơ vữa có đậm độ thấp (HU=14) với hẹp nặng (70-99%) ở động mạch liên thất trước (LAD).
Tái cấu trúc dương tính (Positive remodeling)
Tái cấu trúc dương tính (Positive remodeling) được định nghĩa là sự giãn ra bên ngoài bù trừ (compensatory outward enlargement) của thành mạch tại vị trí tổn thương do xơ vữa động mạch với sự bảo tồn lòng động mạch vành.
Trên mô học, mảng xơ vữa có tái cấu trúc dương tính cho thấy thành phần lipid cao hơn và nhiều đại thực bào hơn.
Bệnh nhân có mảng xơ vữa tái cấu trúc dương tính có thể biểu hiện hội chứng vành cấp mà không có tiền sử tim mạch trước đó.
Hình. High risk plaque: Mảng xơ vữa có nguy cơ cao. Lumen: lòng động mạch vành. Spotty calcification: vôi hóa lấm tấm. Necrotic core: lõi hoại tử. Proliferation of vasa vasorum: Tăng sinh mạch máu nuôi cho mạch máu.
Hình. Một ví dụ về tái cấu trúc dương tính của mảng xơ vữa không vôi hóa ở đoạn giữa của động mạch vành phải (RCA). Mảng xơ vữa phát triển hướng ra bên ngoài với tình trạng hẹp lòng mạch rất ít.
Hình. Một ví dụ khác về tái cấu trúc dương tính của mảng xơ vữa vôi hóa ở đoạn gần động mạch liên thất trước (LAD). Một lần nữa, mảng xơ vữa hướng ra bên ngoài lòng mạch không gây hẹp LAD.
Vôi hóa lấm tấm (Spotty calcification)
Vôi hóa lấm tấm (Spotty calcifications) thường được định nghĩa là vôi hóa có kích thước < 3 mm.
Vôi hóa lấm tấm nhỏ trên CTA có liên quan đến mảng xơ vữa có nguy cơ cao.
Hình. Vôi hóa lấm tấm ở động mạch liên thất trước (LAD) và nhánh chéo D1.
Dấu hiệu vòng khăn ăn (Napkin-ring sign)
Dấu hiệu vòng khăn ăn (Napkin-ring sign) là đặc điểm mảng xơ vữa có nguy cơ cao về mặt định tính trên CTA, được định nghĩa là một vùng trung tâm đậm độ thấp tiếp giáp với lòng động mạch vành và một vùng mô đậm độ cao hơn “giống hình vòng” bao quanh vùng trung tâm này.
Về mặt mô học, vùng đậm độ thấp tương ứng với lõi hoại tử, trong khi vùng ngoài cùng “giống hình vòng” tương ứng với mảng mô xơ.
Dấu hiệu vòng khăn ăn có liên quan chặt chẽ với các biến cố tim mạch bất lợi nghiêm trọng.
Hình A: Trên hình ảnh mặt phẳng coronal, là dấu hiệu vòng khăn ăn (napkin-ring sign) (vùng đậm độ thấp tiếp giáp với lòng động mạch, được bao quanh bởi vùng đậm độ cao hơn “giống hình vòng” (các mũi tên vàng). Hình B: Đặc điểm mô trên CT theo chỉ số HU: Necrotic core: lõi hoại tử, Fibrous fatty: mô mỡ – xơ, Fibrous: mô xơ.
Protocol chụp CTA động mạch vành (Coronary CTA protocol)
Những điều cơ bản về CTA động mạch vành là:
– Dùng thuốc chẹn beta (beta-blockers) – nếu nhịp tim > 65 nhịp/phút.
– Dùng thuốc nitroglycerin.
– Chế độ xoắn ốc (helical mode) có gắn cổng ECG tiến cứu (Prospective ECG-gating) hoặc gắn cổng ECG hồi cứu (retrospectively gated).
– Điểm số vôi hóa (Calcium score) được báo cáo dưới dạng điểm Agatston (Agatston score).
– Sau xử lý: đánh giá lại hình ảnh trên mặt phẳng axial, tái tạo đa mặt phẳng (MPR) và hình ảnh cường độ tối đa (MIP).
– Đánh giá lại hình ảnh tùy chọn: tái tạo đa mặt phẳng (MPR) cong và tái tạo theo thể tích (VR).
Hình. Ví dụ về chụp CTA động mạch vành được thực hiện trên cùng một máy chụp ở cùng một bệnh nhân không dùng nitroglycerin (A) và có dùng nitroglycerin (B), cho thấy đường kính tăng lên của động mạch liên thất trước (LAD). Do tác dụng giãn mạch (vasodilatory), nitroglycerin làm tăng số lượng các đoạn mạch máu có thể đánh giá được (đường kính >1.5 mm).
Các dấu hiệu hình ảnh bên ngoài tim (Extra cardiac findings)
Trong số những bệnh nhân có biểu hiện đau ngực cấp tính, 5-10% bị STEMI, 15-20% bị NSTEMI, 10% bị đau thắt ngực không ổn định (UAP), 15% bị các bệnh lý tim khác và trong số còn lại, khoảng 50% là do các bệnh không phải tim gây ra.
Các bệnh lý không phải do tim (Non-cardiac conditions) bao gồm hội chứng động mạch chủ cấp (ví dụ như tụ máu trong thành (IMH), loét mảng xơ vữa xuyên thành (PAU), bóc tách hoặc vỡ động mạch chủ), thuyên tắc phổi (pulmonary embolism) (xem các mũi tên trong hình dưới), viêm màng ngoài tim hoặc các bệnh lý trong lồng ngực khác. Đối với những tình trạng này, việc sử dụng CTA loại trừ gấp đôi hoặc loại trừ gấp ba (double or triple-rule-out CTA) có thể đưa ra lời giải thích khác cho các triệu chứng của bệnh nhân.
Hình. Nhiều vị trí bị thuyên tắc phổi (các mũi tên).
Các ví dụ
Trường hợp 1 – CAD-RADS 2/P1:
Hình. (Xin xem hình đầy đủ ở tài liệu gốc).
Các dấu hiệu hình ảnh là:
– Điểm Agatston của bệnh nhân này là 14 điểm (P1). Lưu ý thêm tình trạng vôi hóa van động mạch chủ.
– Một số mảng xơ vữa vôi hóa một phần và mảng xơ vữa vôi hóa trong LAD với tình trạng hẹp nhẹ (25-49%).
– Mảng xơ vữa vôi hóa trong LCX gây hẹp rất nhẹ (<25%).
– Mảng xơ vữa không vôi hóa trong RCA đoạn xa gây hẹp rất nhẹ (<25%).
– Bệnh nhân này được phân loại là CAD-RADS 2/P1, nghĩa là không cần phải kiểm tra thêm.
Trường hợp 2 – CAD-RADS 5/P2/S
Hình. (Xin xem hình đầy đủ ở tài liệu gốc).
Các dấu hiệu hình ảnh là:
– Stent ở đoạn giữa của LAD với đậm độ thấp trong stent gợi ý tình trạng tái hẹp rất nhẹ (minimal) trong stent (<25%). Mảng xơ vữa không vôi hóa ở đoạn sau stent gây hẹp nhẹ (25-49%). Lưu ý cầu cơ (bridging) trên một đoạn ngắn ở LAD đoạn xa.
– Mảng xơ vữa không vôi hóa ở LCX gây hẹp nhẹ (25-49%).
– Tắc nghẽn nhánh bờ tù OM1 đoạn gần có lấp thuốc tương phản ở đoạn xa.
– Mảng xơ vữa vôi hóa và mảng xơ vữa không vôi hóa ở RCA đoạn gần gây hẹp nhẹ (25-49%).
– Tổng gánh nặng mảng xơ vữa (Total plaque burden) ở mức độ trung bình dựa trên SIS (4 đoạn bao gồm RCA đoạn gần, LAD đoạn giữa, LCX đoạn gần và nhánh bờ tù OM1).
– Do tắc nghẽn nhánh bờ tù OM1 và sự hiện diện của stent, trường hợp này được đọc là CAD-RADS 5/P2/S, có nghĩa là bệnh nhân này cần được xét nghiệm chẩn đoán thêm.
Trường hợp 3 – Điểm số vôi hóa là 0 và hẹp nặng.
Hình. (Xin xem hình đầy đủ ở tài liệu gốc).
Các dấu hiệu hình ảnh là:
– Tổng điểm vôi hóa là 0 cho thấy không có mảng xơ vữa vôi hóa trong hệ động mạch vành.
– Hẹp nặng (70-99%) ở đoạn giữa LAD và nhánh chéo D2.
Tiếp tục với các hình ảnh tiếp theo của cùng một bệnh nhân ở hình dưới….
Hình. Cùng một bệnh nhân ở trên.
Hình ảnh mặt phẳng coronal cho thấy một vùng trung tâm có đậm độ thấp xung quanh lòng mạch của LAD. Vùng có đậm độ thấp này được bao quanh bởi một vùng có đậm độ cao hơn. Dấu hiệu này là dấu hiệu vòng khăn ăn (napkin-ring sign) đã thảo luận trước đó, đây là một đặc điểm mảng xơ vữa có nguy cơ cao. Bệnh nhân này được phân loại là CAD-RADS 4A/P1/HRP.
Tiếp tục với các hình ảnh tiếp theo bên dưới của cùng một bệnh nhân…
Hình. Cùng một bệnh nhân ở trên.
Hình ảnh chếch đôi (Double-oblique) (A) và hình ảnh tái tạo thể tích (VR) (B) của LAD cho thấy vị trí và chiều dài của mảng xơ vữa. Ngoài ra, có thể thấy tình trạng hẹp ở nhánh chéo D2 của LAD trên hình ảnh tái tạo thể tích (VR). Do mức độ hẹp và dấu hiệu vòng khăn ăn (nhìn thấy trên hình ảnh mặt phẳng axial), bệnh nhân này đã được chụp động mạch vành xâm lấn (ICA), trong đó tình trạng hẹp nặng đã được xác nhận.
Tiếp tục với các hình ảnh tiếp theo…
Hình A: Chụp động mạch vành xâm lấn (ICA) tương ứng với CTA và cho thấy hẹp 80% ở đoạn giữa LAD (các mũi tên trắng) và hẹp 60% ở nhánh chéo D2 (các mũi tên đen). Hẹp nhánh chéo D2 được ước tính quá mức (overestimated) trên CTA.
Hình B: Can thiệp động mạch vành qua da (PCI) đã được thực hiện trong đó stent phủ thuốc (DES – drug-eluting stent) đã được đặt vào với kết quả tốt (các mũi tên trắng).
Trường hợp 4 – CAD-RADS 3/P1/I+ huyết khối tâm thất trái
Hình. (Xin xem hình đầy đủ ở tài liệu gốc).
Các dấu hiệu hình ảnh là:
– Hẹp trung bình (50-69%) ở LAD đoạn gần do mảng xơ vữa không vôi hóa.
– Biến thể (Variant) của động mạch nút xoang nhĩ (SA – sinoatrial). Động mạch này thường xuất phát từ RCA như một nhánh thứ hai sau động mạch nón (conus), tuy nhiên trong trường hợp này, nó xuất phát từ LCX, chạy sau động mạch chủ, thông với tâm nhĩ phải và cho một nhánh nhỏ cung cấp cho nút xoang nhĩ (SA) của tim.
– Huyết khối ở đỉnh của tâm thất trái.
– CTP đã được thực hiện ở bệnh nhân này. CTP cho thấy khiếm khuyết tưới máu (perfusion defect) khi chụp CT gắng sức ở vùng phân bố của LAD (I+), khi nghỉ ngơi thì không thấy khiếm khuyết tưới máu.
– Bệnh nhân này được phân loại là CAD-RADS 3/P1/I+, điều này có nghĩa là bệnh nhân này cần được xét nghiệm thêm.
Hình. CT tưới máu (CTP).
Cùng một bệnh nhân ở trên.
Hình A: Hình ảnh MPR cong của LAD với mảng xơ vữa không vôi hóa gây hẹp trung bình (50-69%).
Hình B: Hình ảnh chụp “góc nhện – spider-view” (LAO caudal) (Left Anterior Oblique – Nghiêng trái trước) về phía chân của tim với hẹp 70% ở LAD đoạn gần. Lưu ý sự hiện diện của động mạch nút xoang nhĩ (SA) xuất phát từ LCX đoạn gần và chạy theo hướng sau.
Hình C: Một stent phủ thuốc (DES) đã được đặt vào LAD đoạn gần với kết quả tốt.
Trường hợp 5 – CTA ước tính quá mức tình trạng hẹp do vôi hóa
Hình. Các dấu hiệu hình ảnh là:
- Mảng xơ vữa dài, vôi hóa một phần trong LM-LAD gây hẹp trung bình (50-69%) (các mũi tên trắng). Đoạn LAD này khó đánh giá do hiện tượng xảo ảnh blooming và bậc thang (step artefacts).
- Mảng xơ vữa vôi hóa trong nhánh chéo D1 gây hẹp nặng (70-99%) tại vị trí xuất phát (các mũi tên trắng).
- Mảng xơ vữa vôi hóa một phần đoạn gần của stent trong LCX với hẹp trung bình (50-69%) (các mũi tên trắng). Stent trong LCX thông thoáng (patent), không hẹp (các mũi tên đen).
- Mảng xơ vữa vôi hóa ở RCA đoạn gần với hẹp rất nhẹ (<25%) (các mũi tên trắng). Stent trong RCA thông thoáng (các mũi tên đen).
Mảng xơ vữa không vôi hóa đoạn xa stent gây hẹp rất nhẹ (các đầu mũi tên trắng).
Mảng xơ vữa không vôi hóa khác ở RCA đoạn xa gây hẹp rất nhẹ (<25%) (các mũi tên màu trắng).
Mảng xơ vữa vôi hóa một phần ở RCA đoạn xa với hẹp nhẹ (25-49%) (hai nửa mũi tên màu trắng).
- Tổng gánh nặng mảng xơ vữa là lan rộng (extensive) (P4).
Do hẹp nặng ở nhánh chéo D1, mảng xơ vữa lan rộng, một số đoạn không chẩn đoán được và có stent, bệnh nhân này được phân loại là CAD-RADS 4A/P4/N/S, nghĩa là bệnh nhân này cần được xét nghiệm thêm.
Hình. Chụp động mạch vành xâm lấn (ICA) cho thấy một số bất thường ở thành động mạch tới mức hẹp tối đa 30% ở LAD đoạn gần.
Nhánh chéo D1 cho thấy hẹp 50% ở vị trí xuất phát (các mũi tên đen). LCX cho thấy một số bất thường ở thành động mạch mà không có tái hẹp trong stent.
RCA cho thấy các bất thường ở thành động mạch rất nhẹ, không có tái hẹp trong stent.
Trường hợp này cũng cho thấy CTA bị hạn chế trong trường hợp vôi hóa và có thể ước tính quá mức mức độ hẹp lòng động mạch thực tế.
Tiếp tục với hình ảnh SPECT của cùng một bệnh nhân.
Hình. Ngay sau khi can thiệp động mạch vành qua da (PCI), bệnh nhân lại nhập viện với các triệu chứng đau thắt ngực không điển hình.
Tưới máu cơ tim SPECT được thực hiện để loại trừ tình trạng thiếu máu cục bộ, cho thấy không có khiếm khuyết tưới máu ở tâm thất trái.
Bệnh nhân được điều trị bằng phương pháp chăm sóc nội khoa tối ưu và không can thiệp gì.
Tài liệu tham khảo
Coronary Artery Disease-Reporting and Data System 2.0
Để lại một phản hồi Hủy