Trong bài viết này, chúng ta sẽ thảo luận về các đặc điểm MRI của bệnh cơ tim do thiếu máu cục bộ (ischemic cardiomyopathy) và bệnh cơ tim không do thiếu máu cục bộ (non-ischemic cardiomyopathies) và vai trò của hình ảnh bắt thuốc thì muộn (late enhancement) trong việc phân biệt các loại bệnh cơ tim khác nhau.
Giới thiệu
Mô hình phân chia 17 vùng của cơ tim (17 segments model)
Các vùng cơ tim (Myocardial segments) có tăng bắt thuốc bất thường (abnormal enhancement) hoặc rối loạn chuyển động thành (wall motion disturbances) được đặt tên và định vị theo mô hình phân chia 17 vùng của Hiệp hội Tim mạch Hoa Kỳ (AHA – American Heart Association).
Các vùng cơ tim riêng biệt (Individual myocardial segment) có thể được phân chia cho 3 động mạch vành chính với sự công nhận rằng có sự thay đổi về mặt giải phẫu.
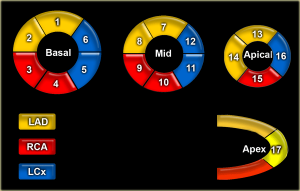
Hình. Mô hình phân chia 17 vùng của cơ tim (17 segments model)
Basal: vùng đáy. Mid: vùng giữa. Apical: vùng đỉnh. Apex: đỉnh
LAD: động mạch liên thất trước (động mạch xuống trước trái)
RCA: động mạch vành phải
LCx: động mạch mũ.
Hình. Mô hình phân chia 17 vùng của cơ tim (17 segments model).
- basal anterior: đáy trước
- basal anteroseptal: đáy trước vách
- basal inferoseptal: đáy dưới vách
- basal inferior: đáy dưới
- basal inferolateral: đáy dưới bên
- basal anterolateral: đáy trước bên
- mid anterior: giữa trước
- mid anteroseptal: giữa trước vách
- mid inferoseptal: giữa dưới vách
- mid inferior: giữa dưới
- mid inferolateral: giữa dưới bên
- mid anterolateral: giữa trước bên
- apical anterior: đỉnh trước
- apical septal: đỉnh vách
- apical inferior: đỉnh dưới
- apical lateral: đỉnh ngoài
- apex: đỉnh
Kiểu bắt thuốc tương phản của cơ tim (Enhancement patterns)
Sử dụng thuốc Gadolinium dẫn đến việc hấp thụ thuốc tương phản vào cả cơ tim bình thường và cơ tim bị tổn thương.
Ở cơ tim bình thường (normal myocardium), thuốc tương phản sẽ được thải (wash out) sớm. Ở cơ tim bị tổn thương (injured myocardium), quá trình thải thuốc (wash out) diễn ra rất chậm dẫn đến bắt thuốc ở thì muộn (delayed enhancement) sau 10 – 15 phút so với cơ tim bình thường.
Bắt thuốc ở thì muộn (Delayed enhancement) của mô cơ tim được thấy trong nhiều trường hợp sinh lý bệnh:
– Giữ thuốc tương phản bởi mô xơ
– Tăng kích thước khoang ngoài mạch máu
– Viêm
– Tân sinh mạch máu của khối u ở khối u nguyên phát và thứ phát.
Hình. Kiểu bắt thuốc tương phản của cơ tim.
– Subendocardial: dưới nội tâm mạc
+ Subendocardial infarction: Nhồi máu cơ tim dưới nội tâm mạc
+ Transmural infarction: Nhồi máu cơ tim xuyên thành
+ Amyloidosis: Bệnh tim thoái hóa dạng bột
+ Systemic Sclerosis: Bệnh tim do xơ cứng bì toàn thể
– Mid-wall: giữa thành cơ tim
+ HOCM (Hypertrophic Obstructive Cardiomyopathy): Bệnh cơ tim phì đại tắc nghẽn
+ Right ventricle overload: Tăng gánh thất phải
+ Idiopathic Dilated Cardiomyopathy (CM): Bệnh cơ tim giãn nở vô căn
+ Myocarditis: Viêm cơ tim
+ Sarcoidosis: Bệnh sarcoidosis tim
+ Myocarditis: Viêm cơ tim
+ Anderson-Fabry
+ Chagas.
– Epicardial: thượng tâm mạc
+ Sarcoidosis
+ Myocarditis
+ Anderson-Fabry
+ Chagas.
Thiếu máu cục bộ (Ischemic) so với không có thiếu máu cục bộ (non-ischemic)
Nguyên nhân gây ra bệnh cơ tim (cardiomyopathy – CM) có thể được chia thành do thiếu máu cục bộ và không do thiếu máu cục bộ.
Bệnh cơ tim do thiếu máu cục bộ được định nghĩa là rối loạn chức năng của thất trái (left ventricle) do thiếu oxy mạn tính do bệnh lý động mạch vành. Hình ảnh MRI tăng bắt thuốc tương phản thì muộn cho thấy xơ hóa (fibrosis) cơ tim, biểu hiện dưới dạng tín hiệu cao ở vùng phân bố của động mạch vành. Vì tất cả các trường hợp nhồi máu cơ tim đều bắt đầu từ dưới nội tâm mạc và có thể tiến triển thành nhồi máu xuyên thành, nên vùng dưới nội tâm mạc (subendocardial region) luôn bị ảnh hưởng.
Bệnh cơ tim không do thiếu máu cục bộ có các nguyên nhân khác nhau, gồm do di truyền (genetic), ngộ độc (toxic), chuyển hóa (metabolic), nhiễm trùng (infectious) và vô căn (idiopathic). Trong bệnh cơ tim không do thiếu máu cục bộ, bắt thuốc thì muộn (delayed enhancement) thường không xảy ra ở vùng phân bố của động mạch vành và thường xảy ra ở giữa thành (midwall) cơ tim hoặc thượng tâm mạc hơn là ở dưới nội tâm mạc hoặc xuyên thành cơ tim.
Hình bên trái: Hình ảnh bắt thuốc tương phản thì muộn trên mặt cắt trục dài (Long axis) ở bệnh nhân bị nhồi máu cơ tim thành dưới (inferior wall infarction) với bắt thuốc tương phản dưới nội tâm mạc ở vùng phân bố của động mạch vành phải.
Hình bên phải: Hình ảnh bắt thuốc tương phản thì muộn mặt cắt 4 buồng tim ở bệnh nhân bị bệnh cơ tim giãn nở vô căn (idiopathic dilated cardiomyopathy) với bắt thuốc ở giữa thành cơ tim (midmyocardial enhancement).
Bệnh cơ tim do thiếu máu cục bộ (Ischemic Cardiomyopathy)
Nhồi máu cơ tim (Infarction) và bắt thuốc thì muộn (delayed enhancement)
Cơ tim bị nhồi máu có tín hiệu cao với bắt thuốc tương phản chụp ở thì muộn (late-enhancement). Tất cả bệnh nhân bị bệnh cơ tim do thiếu máu cục bộ đều biểu hiện bắt thuốc thì muộn theo kiểu ‘CAD – Bệnh động mạch vành’ điển hình, kiểu mà vùng dưới nội tâm mạc luôn luôn bị ảnh hưởng. Khi động mạch vành bị tắc nghẽn, nhồi máu luôn bắt đầu ở vùng dưới nội tâm mạc và tiến triển về phía thượng tâm mạc tùy thuộc vào thời gian tắc nghẽn động mạch vành.
Cả nhồi máu cơ tim cấp và mạn tính đều bắt thuốc tương phản.
Trong nhồi máu cơ tim cấp tính, thuốc tương phản đi vào các tế bào cơ tim bị tổn thương do màng tế bào cơ tim bị phá vỡ.
Trong nhồi máu mạn tính, bắt thuốc thì muộn là kết quả của việc giữ lại thuốc tương phản trong khoảng kẽ lớn nằm giữa các sợi collagen trong mô xơ hóa của cơ tim.
Hình bên trái: Nhồi máu cơ tim dưới nội tâm mạc. Hình bên phải: Nhồi máu cơ tim xuyên thành.
Hiện tượng không tái tưới máu của cơ tim (No reflow phenomenon)
Hiện tượng không tái tưới máu là tình trạng máu không thể tái tưới máu (reperfuse) cho vùng thiếu máu cục bộ sau khi tình trạng tắc nghẽn cơ học (physical obstruction) đã được tái thông hoặc được bắc cầu mạch máu (bypassed).
Không có vùng tái tưới máu nào được xác định trên hình ảnh bắt thuốc thì muộn dưới dạng lõi có tín hiệu thấp (dark core) được bao quanh bởi viền bắt thuốc. Dấu hiệu hình ảnh này cho thấy có sự tổn thương vi mạch máu (microvasculature) ở lõi của vùng nhồi máu.
Sự hiện diện của vùng ‘không tái tưới máu – no reflow’ có liên quan đến kết cục chức năng cơ tim xấu hơn, vùng nhồi máu lớn hơn và kết cục lâm sàng bất lợi. Cả nhồi máu cơ tim cấp và mạn tính đều biểu hiện bắt thuốc thì muộn, nhưng nhồi máu cấp tính thường có thể được phân biệt với sự hiện diện của vùng ‘không tái tưới máu’ và có tín hiệu cao trên hình ảnh xung T2W.
Hình bên trái: Mũi tên xanh dương: Hiện tượng không tái tưới máu (no-reflow phenomenon) của cơ tim.
Hình bên phải: Mũi tên vàng: 4 tháng sau có bắt thuốc xuyên thành cơ tim cho thấy nhồi máu xuyên thành.
Choáng váng cơ tim (Myocardial Stunning)
Hình ảnh động (Cine imaging) kết hợp với hình ảnh bắt thuốc thì muộn trên MRI cho phép xác định:
– Choáng váng cơ tim (Myocardial stunning) sau nhồi máu cơ tim cấp
– Cơ tim ngủ đông (Hibernating myocardium) trong bối cảnh bệnh cơ tim do thiếu máu cục bộ mạn tính.
Tình trạng choáng váng cơ tim được định nghĩa là rối loạn chức năng cơ tim sau thiếu máu cục bộ vẫn tồn tại mặc dù lưu lượng máu bình thường đã được phục hồi. Theo thời gian, chức năng co bóp (contractile function) có thể dần dần phục hồi tùy thuộc vào mức độ xuyên thành cơ tim của tình trạng thiếu máu cục bộ. Nếu mức độ xuyên thành như thấy trên hình ảnh bắt thuốc cơ tim thì muộn < 50% thì chức năng cơ tim có khả năng hồi phục.
Hình ảnh cine mặt cắt trục dài 6 ngày sau khi tái thông mạch máu (revascularization) của nhồi máu thành dưới cấp tính. (Xin xem video ở tài liệu gốc). Có sự co bóp tốt của thành trước (anterior wall) bình thường. Mặc dù đã tái thông mạch máu nhưng thành dưới (inferior wall) vẫn bị giảm động (hypokinesia).
Tiếp tục với hình ảnh bắt thuốc cơ tim thì muộn.
Hình ảnh bắt thuốc cơ tim thì muộn (delayed enhancement image) mặt cắt trục dài của cùng một bệnh nhân trên. Có < 50% cơ tim bắt thuốc ở thì muộn. Đây là một dấu hiệu tiên lượng tốt và chúng ta có thể mong đợi sự phục hồi của một số chức năng co bóp.
Tiếp tục với hình Cine sau 4 tháng.
Hình ảnh của cùng một bệnh nhân 4 tháng sau nhồi máu cơ tim thành dưới và được tái thông mạch máu. (Xin xem video ở tài liệu gốc). Hình ảnh cine ở mặt cắt trục dài cho thấy chức năng của thành dưới được cải thiện. Bây giờ có thể kết luận rằng tình trạng giảm động (hypokinesia) là do choáng váng cơ tim (stunning). Các vùng cơ tim có ít hoặc không có bằng chứng về tăng bắt thuốc (hyperenhancement) (tăng bắt thuốc nghĩa là có nhồi máu) có khả năng phục hồi cao, trong khi các vùng có tăng bắt thuốc xuyên thành hầu như không có khả năng phục hồi.
Cơ tim ngủ đông (Hibernating myocardium)
Ngủ đông (Hibernation) là trạng thái mà một số vùng (segments) của cơ tim biểu hiện bất thường về chức năng co bóp khi nghỉ ngơi. Hiện tượng này rất có ý nghĩa lâm sàng vì nó thường biểu hiện trong bối cảnh thiếu máu cục bộ mạn tính (chronic ischemia), có khả năng hồi phục (reversible) bằng tái thông mạch máu (revascularization). Lưu lượng dòng máu trong động mạch vành giảm làm các tế bào cơ tim chuyển sang ‘chế độ ngủ – sleep mode’ năng lượng thấp (low-energy) để bảo tồn năng lượng.
Có mối quan hệ đối nghịch giữa mức độ xuyên thành của tăng bắt thuốc và khả năng phục hồi chuyển động thành cơ tim sau khi tái thông mạch máu. Nếu mức độ xuyên thành của bắt thuốc cơ tim thì muộn < 50% thì chức năng cơ tim có khả năng cải thiện sau khi tái thông mạch máu.
Hình ảnh cine trên mặt cắt trục dài là của một bệnh nhân bị hẹp nặng động mạch liên thất trước (LAD). (Xin xem video ở tài liệu gốc)
Hình ảnh cine cho thấy:
– Giảm động của thành trước.
– Giảm động của thành dưới.
– Phân suất tống máu (EF) kém: 17%.
Tiếp tục với hình ảnh tăng bắt thuốc thì muộn.
Hình ảnh bắt thuốc cơ tim thì muộn mặt cắt trục dài ở cùng một bệnh nhân trên. Ghi nhận những điều sau:
– Bắt thuốc xuyên thành (Transmural enhancement) cơ tim của thành dưới, có thể được chẩn đoán là nhồi máu cơ tim cũ (mũi tên màu vàng)
– Không bắt thuốc ở thành trước giảm động (mũi tên màu xanh).
Vì vậy, có thể kết luận rằng đây có thể là kết quả của tình trạng ngủ đông cơ tim.
Sau can thiệp động mạch vành qua da (PTCA – Percutaneous Transluminal Coronary Angioplasty), chức năng của thành trước được cải thiện. Phân suất tống máu được cải thiện từ 17% lên 49%.
Bệnh cơ tim không do thiếu máu cục bộ (Non Ischemic cardiomyopathy)
Bệnh cơ tim không do thiếu máu cục bộ được định nghĩa là rối loạn cơ tim trong đó cơ tim bất thường về mặt cấu trúc và chức năng mà không có các nguyên nhân khác gây rối loạn chức năng tim, như bệnh động mạch vành, tăng huyết áp, bệnh van tim và bệnh tim bẩm sinh. Chúng ta sẽ thảo luận về các bệnh cơ tim được liệt kê trong bảng bên dưới.
|
Bệnh cơ tim không do thiếu máu cục bộ |
| – HOCM (Hypertrophic Obstructive Cardiomyopathy): Bệnh cơ tim phì đại tắc nghẽn
– Restrictive Cardiomyopathy: Bệnh cơ tim hạn chế – Dilated Cardiomyopathy (CM): Bệnh cơ tim giãn nở. – ARVC (Arrhythmogenic Right Ventricular Cardiomyopathy): Bệnh cơ tim thất phải gây rối loạn nhịp. – Myocarditis: Viêm cơ tim – Tako-Tsubo. |
Bệnh cơ tim phì đại (Hypertrophic cardiomyopathy)
Bệnh cơ tim phì đại (HCM) được đặc trưng bởi thất trái phì đại (hypertrophied left ventricle) được định nghĩa là độ dày thành tâm trương thất trái ≥ 15mm mà không có bất kỳ nguyên nhân nào gây ra như tăng huyết áp (hypertension) hoặc bệnh van tim (valvular disease). Kích thước vách liên thất (ventricular septum) bình thường là 8-12 mm.
Thường có tình trạng dày thành không đối xứng, chủ yếu liên quan đến vách liên thất mà không có tình trạng giãn rộng bất thường của các buồng thất (ventricular cavities). Đây là một rối loạn cơ tim di truyền với tỷ lệ mắc bệnh là 1:500.
Khoảng 25% bệnh nhân bị tắc nghẽn đường ra thất trái (LVOT – left ventricular outflow tract) do phì đại vách liên thất vùng đáy (hypertrophy of the basal septum) và chuyển động ra trước trên thì tâm thu của van hai lá (SAM – systolic anterior motion of the mitral valve).
Trong những trường hợp này, thuật ngữ bệnh cơ tim phì đại tắc nghẽn (HOCM – Hypertrophic Obstructive Cardiomyopathy) được sử dụng. Sự chuyển động ra trước trên thì tâm thu của van hai lá (SAM) có thể là kết quả của vận tốc dòng chảy tăng lên và áp lực giảm (decreased pressure) trên lá van do vách liên thất phì đại (hiệu ứng Venturi – Venturi effect). Ở phần lớn bệnh nhân, chuyển động ra trước trên thì tâm thu của van hai lá (SAM) là cơ chế gây tắc nghẽn trong bệnh cơ tim phì đại (HCM) và cũng là nguyên nhân gây ra tình trạng hở van hai lá (mitral regurgitation).
Trên hình ảnh cuối thì tâm thu (end-systolic), có thể mô tả các dấu hiệu sau:
– Dòng chảy xoáy (Jet) qua đường ra thất trái (LVOT) bị hẹp
– Chuyển động ra trước của lá trước (anterior leaflet ) van hai lá trong thì tâm thu
– Hở van hai lá.
Hình. Bệnh cơ tim phì đại (HCM) với đường ra thất trái (LVOT) bị hẹp (mũi tên màu vàng), chuyển động ra trước của lá trước van hai lá (mũi tên màu xanh) và hở van hai lá (mũi tên màu đỏ).
Hình. Bệnh cơ tim phì đại tắc nghẽn (HOCM). Hình ảnh cuối thì tâm trương (end-diastolic). Mũi tên đỏ chỉ vào vách liên thất vùng đáy bị phì đại.
Tiếp tục với phim chụp 3 buồng tim bên dưới.
Hình ảnh chụp 3 buồng tim của cùng một bệnh nhân. (Xin xem video ở tài liệu gốc). Hình ảnh cho thấy:
– Chuyển động ra trước trên thì tâm thu của lá trước van hai lá
– Dòng phụt ngược của hở van hai lá
– Dòng chảy xoáy qua đường ra thất trái bị hẹp.
Bệnh cơ tim phì đại tắc nghẽn (HOCM). Hình 1 là hình ảnh bắt thuốc thì muộn (late enhancement) trên mặt cắt 3 buồng cho thấy rõ sự bắt thuốc của vách liên thất vùng đáy bị phì đại (mũi tên đỏ). Hình 2 là hình ảnh bắt thuốc thì muộn trên mặt cắt trục ngắn (short-axis) cho thấy bắt thuốc điển hình tại các vị trí gắn vào (insertion points) phía trước và sau thất phải (mũi tên xanh).
Điều trị bệnh cơ tim phì đại tắc nghẽn (HOCM) bao gồm điều trị bằng thuốc (pharmacological), phẫu thuật cắt cơ (surgical myotomy) hoặc tiêm cồn (alcohol ablation). Kết quả của tiêm cồn (alcohol ablation) được mô tả rất rõ bằng MRI.
Đây là hình ảnh bắt thuốc thì muộn (late enhancement) trên mặt cắt 3 buồng tim trước (hình 1) và sau (hình 2) khi tiêm cồn. Ghi nhận nhồi máu cơ tim xuyên thành của vách liên thất vùng đáy (mũi tên).
Tiếp tục với hình ảnh động trên mặt cắt 3 buồng tim trước khi tiêm cồn bên dưới.
Bệnh cơ tim phì đại tắc nghẽn (HOCM). Hình ảnh động trên mặt cắt 3 buồng tim của cùng một bệnh nhân trước khi tiêm cồn. Ghi nhận chuyển động trên thì tâm thu về phía trước của lá trước van hai lá và hở van hai lá.
Hình ảnh động trên mặt cắt 3 buồng tim sau tiêm cồn với vách liên thất vùng đáy mỏng đi và chức năng của van hai lá trở lại bình thường.
Bệnh cơ tim hạn chế (Restrictive cardiomyopathy) – Amyloidosis
Nguyên nhân thường gặp nhất của bệnh cơ tim hạn chế là bệnh lắng đọng amyloid (amyloidosis). Sự lắng đọng amyloid (Amyloid deposits) trong cơ tim làm chức năng tâm trương bất thường với tình trạng giãn ra của hai tâm nhĩ (biatrial enlargement), dày đồng tâm của thất trái và giảm chức năng tâm thu của cả hai tâm thất.
Tổn thương tim trong bệnh lắng đọng amyloid toàn thân xảy ra ở 50% và có tiên lượng xấu với thời gian sống trung bình là 6 tháng.
Hình ảnh động trên mặt cắt 4 buồng tim của một bệnh nhân bị bệnh lắng đọng amyloid (amyloidosis). Có tình trạng giảm động lan tỏa (diffuse hypokinesia) ở thất trái và thất phải.
Cùng một bệnh nhân ở trên, hình ảnh động trên mặt cắt trục ngắn.
Hình. Bệnh lắng đọng amyloid (amyloidosis).
Hình ảnh bắt thuốc thì muộn (Late enhancement) cho thấy bắt thuốc trên toàn bộ chu vi dưới nội tâm mạc, lan rộng sang cơ tim kế cận.
Đôi khi, rất khó để tìm thời gian đảo ngược tối ưu (optimal inversion time) để làm mất tín hiệu (nulling) của cơ tim bình thường.
Đây là hình ảnh bắt thuốc thì muộn trên mặt cắt 4 buồng tim và trên trục ngắn. Có bắt thuốc dưới nội tâm mạc theo chu vi lan rộng vào cơ tim kế cận.
Bệnh cơ tim co thắt (Constrictive cardiomyopathy)
Chẩn đoán phân biệt quan trọng nhất của bệnh cơ tim hạn chế (restrictive cardiomyopathy) là bệnh cơ tim co thắt (constrictive cardiomyopathy). MRI có thể phân biệt giữa hai chẩn đoán này:
– Màng ngoài tim (Pericardium) thường dày lên trong bệnh cơ tim co thắt.
– Hiện tượng vách liên thất nảy lên (Diastolic septal bounce) trong thì tâm trương được thấy trong bệnh cơ tim co thắt, nhưng không thấy trong bệnh cơ tim hạn chế.
Hình ảnh máu có tín hiệu thấp trên mặt cắt axial và coronal của bệnh nhân bị viêm màng ngoài tim co thắt (constrictive pericarditis) sau phẫu thuật bắc cầu động mạch vành (CABG). Các mũi tên chỉ vào màng ngoài tim dày lên.
Hình ảnh động trên mặt cắt 4 buồng tim ở bệnh nhân bị bệnh cơ tim co thắt. Ghi nhận có sự nảy lên vách liên thất trong thì tâm trương (diastolic septal bounce) điển hình của bệnh cơ tim co thắt (constrictive cardiomyopathy).
Cùng một bệnh nhân ở trên, hình ảnh động trên mặt cắt trục ngắn.
Bệnh cơ tim giãn nở (Dilated cardiomyopathy)
Bệnh cơ tim giãn nở được định nghĩa là tình trạng giãn đường kính cuối tâm trương > 55mm được đo trên hình ảnh đường ra thất trái (left ventricular outflow) và phân suất tống máu (EF) < 40%.
Bệnh nhân mắc bệnh cơ tim giãn nở vô căn không có bắt thuốc hoặc có bắt thuốc dạng đường ở giữa thành cơ tim (linear midmyocardial enhancement). Sự bắt thuốc này được giải thích là do sự hiện diện của mô xơ hóa. Điều này cho thấy tiên lượng xấu hơn.
Bệnh nhân có bắt thuốc ở giữa thành cơ tim có nguy cơ tử vong do tim đột ngột và rối loạn nhịp tim cao hơn.
Hình ảnh động trên mặt cắt 4 buồng tim của bệnh nhân mắc bệnh cơ tim giãn nở vô căn. Ghi nhận tình trạng hở van hai lá. Tiếp tục với hình ảnh bắt thuốc thì muộn bên dưới.
Hình ảnh bắt thuốc thì muộn (late enhancement) không cho thấy bất kỳ sự bắt thuốc nào của cơ tim. Điều này phù hợp với bệnh cơ tim giãn nở vô căn.
Sự phân biệt giữa bệnh cơ tim giãn nở vô căn (idiopathic dilated cardiomyopathy) và bệnh cơ tim giãn nở do thiếu máu cục bộ (ischemic dilated cardiomyopathy) là rất quan trọng, vì bệnh cơ tim do thiếu máu cục bộ có thể được điều trị bằng tái thông mạch máu (revascularization) còn bệnh cơ tim vô căn thì không.
Chụp MRI bắt thuốc thì muộn sẽ cho thấy bắt thuốc dưới nội tâm mạc ở bệnh nhân bị bệnh cơ tim do thiếu máu cục bộ.
Hình ảnh động trên mặt cắt 4 buồng tim của bệnh nhân bị bệnh cơ tim giãn nở (dilated cardiomyopathy). Tiếp tục với hình ảnh bắt thuốc thì muộn bên dưới.
Chụp MRI bắt thuốc thì muộn (late enhancement MRI) cho thấy bắt thuốc dưới nội tâm mạc ở bệnh nhân này. Vì vậy, chúng ta có thể kết luận rằng đây là bệnh cơ tim giãn nở do thiếu máu cục bộ.
Ở những bệnh nhân bị bệnh cơ tim giãn nở, điều quan trọng là phải xác định phân suất tống máu (EF – ejection fraction).
Theo hướng dẫn của ACC/AHA/HRS 2008, có chỉ định sử dụng máy khử rung chuyển nhịp tự động cấy ghép được (AICD – automated implantable cardioverter-defibrillator) nếu phân suất tống máu (EF) < 35%.
Hình ảnh động trên mặt cắt 4 buồng tim của bệnh nhân bị bệnh cơ tim giãn nở vô căn. Phân suất tống máu EF đo được là 28%.
Cùng một bệnh nhân trên bị bệnh cơ tim giãn nở vô căn: hình ảnh động trên mặt cắt trục ngắn. Ghi nhận có sự co bóp kém.
Hình. Bệnh cơ tim giãn nở vô căn. Hình ảnh bắt thuốc thì muộn của cùng một bệnh nhân ở trên. Có bắt thuốc vách liên thất ở giữa thành cơ tim phù hợp với xơ hóa cơ tim.
Bệnh cơ tim thất phải gây rối loạn nhịp (ARVC – Arrhythmogenic Right Ventricular Cardiomyopathy)
Bệnh cơ tim thất phải gây rối loạn nhịp (ARVC – Arrhythmogenic right ventricular cardiomyopathy) là bệnh cơ tim di truyền (inherited cardiomyopathy) có đặc điểm là thay thế bằng mỡ và mô xơ (fibrofatty) ở cơ tim thất phải. Thất trái cũng bị ảnh hưởng ở ít nhất 15% bệnh nhân. Bệnh nhân xuất hiện suy thất phải tiến triển (progressive RV failure) và biểu hiện với rối loạn nhịp thất (ventricular arrhythmias) có thể gây tử vong đột ngột do tim (sudden cardiac death), đặc biệt là ở người trẻ tuổi.
Về mặt hình thái, thất phải có thể có thành mỏng theo vùng (regional wall thinning), phì đại (hypertrophy), giãn nở (dilatation) và vi phình động mạch (microaneurysms).
Về mặt chức năng, hình ảnh cine (động) được đánh giá để tìm rối loạn chức năng thất phải (RV), sự hình thành vi phình động mạch và các vùng loạn động (dyskinesia) khu trú của thất phải (RV). Chụp MRI có thể diễn giải quá mức (overinterpreted) vì thất phải (RV) có những biến thể (variations) bình thường đáng kể (substantial) bao gồm các bè cơ (trabeculation) thay đổi và các vị trí phình nhỏ ra bên ngoài gần vị trí bám vào của các dải điều hòa (moderator band).
Hình ảnh máu có tín hiệu thấp (black-blood images) trên mặt cắt axial của một bệnh nhân bị bệnh cơ tim thất phải gây rối loạn nhịp có nhiễm mỡ fatty ARVC). Hình bên trái: Thâm nhiễm mỡ (fatty infiltration) trong cơ tim của thành trước thất phải giãn (các mũi tên đỏ). Hình bên phải: Giãn đường ra thất phải (RVOT – right ventricular outflow tract) với vi phình động mạch (micro-aneurysm) (mũi tên xanh).
Có 2 biến thể (variants) của Bệnh cơ tim thất phải gây rối loạn nhịp (ARVC): dạng mỡ (fatty form) và dạng xơ-mỡ (fibro-fatty form).
– Dạng mỡ (fatty form) được đặc trưng bởi sự thay thế bằng mỡ của cơ tim mà không làm mỏng thành tâm thất.
– Dạng xơ-mỡ (fibro-fatty form) liên quan đến sự mỏng đi đáng kể của thành thất phải.
Các vị trí bị ảnh hưởng chủ yếu được tìm thấy ở vùng dưới van ba lá (subtricuspid area), đỉnh của thất phải và vùng phễu (infundibulum), ‘tam giác loạn sản – triangle of dysplasia’.
Hình ảnh động trên mặt cắt 4 buồng tim ở bệnh nhân bị bệnh cơ tim thất phải gây rối loạn nhịp (ARVC). Ghi nhận thất phải giãn với tình trạng giảm động và loạn động từng vùng mức độ nặng dẫn đến phình động mạch nhỏ.
Hình ảnh động trên mặt cắt trục ngắn ở bệnh nhân bị bệnh cơ tim thất phải gây rối loạn nhịp (ARVC). Ghi nhận thất phải giãn kèm loạn động (dyskinesis) từng vùng mức độ nặng dẫn đến phình động mạch nhỏ.
MRI có thể cho thấy tình trạng giảm động (hypokinesis) từng vùng, giãn lớn, thâm nhiễm mỡ ở cơ tim thất phải, phình động mạch nhỏ và bắt thuốc thì muộn của cơ tim. Thâm nhiễm mỡ hiếm khi là bất thường đơn độc được thấy trên MRI ở bệnh cơ tim thất phải gây rối loạn nhịp (ARVC), thâm nhiễm mỡ phải đi kèm với rối loạn chức năng theo vùng của thất phải. Không thể chẩn đoán bệnh cơ tim thất phải gây rối loạn nhịp (ARVC) chỉ dựa trên các dấu hiệu MRI.
Hình bên trái: Hình ảnh máu có tín hiệu thấp trên mặt cắt axial của một bệnh nhân bị bệnh cơ tim thất phải gây rối loạn nhịp dạng xơ – mỡ (fibro-fatty ARVC). Hình bên phải: Hình ảnh bắt thuốc thì muộn cho thấy bắt thuốc ở thành trước của thất phải (mũi tên).
Hình ảnh động trên mặt cắt 4 buồng tim của một bệnh nhân bị bệnh cơ tim thất phải gây rối loạn nhịp (ARVC). Thất phải giãn với tình trạng giảm động (hypokinesis) và loạn động (dyskinesia) từng vùng mức độ nặng.
Chẩn đoán dựa trên các tiêu chuẩn chính và tiêu chuẩn phụ của Task Force, nhiều tiêu chuẩn trong số đó liên quan đến thông tin lâm sàng và xét nghiệm.
Các tiêu chuẩn chính (major criteria) được thể hiện trên MRI là:
– Phình động mạch khu trú (localized aneurysms)
– Giãn toàn bộ hoặc từng vùng mức độ nặng của thất phải
– Rối loạn chức năng tâm thu toàn bộ (global systolic dysfunction).
Tiêu chuẩn phụ (Minor criteria) được thể hiện trên MRI gồm:
– Giãn toàn bộ hoặc từng vùng mức độ nhẹ của thất phải
– Bất thường co bóp khu trú (regional contraction abnormalities)
– Rối loạn chức năng tâm trương toàn bộ (global diastolic dysfunction).
Viêm cơ tim (Myocarditis)
Viêm cơ tim thường do nhiễm vi-rút (viral infection).
Viêm cơ tim cấp (Acute myocarditis) có thể là nguyên nhân gây tử vong đột ngột do tim.
Hầu hết bệnh nhân tự hồi phục, tuy nhiên 5-10% bệnh nhân sẽ tiến triển thành bệnh cơ tim giãn nở (dilated cardiomyopathy).
Viêm cơ tim cấp trên lâm sàng có thể giống với nhồi máu cơ tim cấp (acute myocardial infarction) với biểu hiện đau ngực.
Các dấu hiệu bất thường trên xét nghiệm và thay đổi ECG cũng có thể gợi ý hội chứng mạch vành cấp. Tuy nhiên, các dấu hiệu trên MRI có thể phân biệt giữa hai chẩn đoán này. Hình ảnh bắt thuốc thì muộn là chìa khóa chính giúp phân biệt, vì bắt thuốc thì muộn trong viêm cơ tim nằm ở vùng dưới thượng tâm mạc hoặc giữa thành cơ tim và không xuất phát từ vùng dưới nội tâm mạc.
Hình ảnh của một bệnh nhân bị viêm cơ tim (myocarditis). Ghi nhận có bắt thuốc thì muộn ở giữa cơ tim của thành bên.
Cùng một bệnh nhân bị viêm cơ tim ở trên. Ghi nhận sự bắt thuốc thì muộn ở giữa cơ tim của thành bên đã giảm đi sau 10 tháng.
Hầu hết các tổn thương do viêm cơ tim xảy ra ở thành bên tự do (lateral free wall). Có thể có hoặc không có bất thường về vận động của thành bên. Có mối liên hệ tiềm ẩn giữa vị trí bắt thuốc thì muộn, vi-rút gây bệnh và tiên lượng.
Hình ảnh động trên mặt cắt 4 buồng tim của bệnh nhân bị viêm cơ tim cho thấy tình trạng giảm động của thành bên của thất trái. Tiếp tục với hình ảnh 10 tháng sau.
Hình ảnh động trên mặt cắt 4 buồng tim của cùng bệnh nhân trên sau 10 tháng. Thành bên bây giờ đã vận động bình thường (normokinetic).
Bệnh cơ tim Tako-Tsubo (Tako-Tsubo cardiomyopathy)
Bệnh cơ tim Tako-Tsubo hoặc hội chứng phình mỏm tim (apical ballooning syndrome) là bệnh cơ tim thoáng qua (transient cardiomyopathy) ảnh hưởng đến phụ nữ sau mãn kinh bị căng thẳng về thể chất (physical stress) hoặc cảm xúc (emotional stress).
Bệnh nhân có các triệu chứng giống như nhồi máu cơ tim cấp tính. Các thay đổi trên ECG và các dấu hiệu bất thường trên xét nghiệm cũng có thể giống với nhồi máu cơ tim. Tuy nhiên, chụp động mạch vành (coronary angiography) thường là bình thường, nhưng nếu chụp buồng thất trái (left ventricle angiogram), sẽ thấy giảm động (hypokinesia) rõ rệt ở các vùng của mỏm tim (hình bên dưới).
Từ tiếng Nhật takotsubo có nghĩa là bẫy bạch tuộc (octopus pot).
Chiếc bẫy này được dùng để bắt bạch tuộc và có hình dạng giống với thất trái trong thì tâm thu (systole) ở những bệnh nhân này.
Hình bên trái: Bẫy bạch tuột (Octopus pot). Hình bên phải: chụp buồng thất trái (left ventricle angiogram) ở bệnh nhân bị bệnh cơ tim Tako Tsubo. Chỉ có sự co lại của các vùng đáy (các mũi tên màu xanh) còn các vùng giữa và mỏm tim thì phình ra.
Bất thường chuyển động thành của mỏm tim này có thể thấy rõ trên MRI. Bất thường chuyển động này là thoáng qua và trở về bình thường trong vòng vài tuần.
Hình ảnh động trên MRI của một bệnh nhân bị bệnh cơ tim Tako-Tsubo. Ghi nhận tình trạng giảm động ở mỏm tim. Bất thường về chuyển động thành của mỏm tim là thoáng qua và trở về bình thường trong vòng vài tuần.
Tiếp tục với hình ảnh bắt thuốc thì muộn bên dưới.
Bệnh cơ tim Tako-Tsubo: không có bắt thuốc cơ tim thì muộn.
Bệnh cơ tim Tako-Tsubo:
Thông thường không có bắt thuốc cơ tim thì muộn, điều này giúp phân biệt với nhồi máu cơ tim. Cơ chế bệnh sinh chưa rõ, nhưng có thể là do giải phóng catecholamine.
Tiêu chuẩn chẩn đoán bệnh cơ tim Takotsubo của Mayo Clinic đã được sửa đổi:
– Giảm động (hypokinesis), loạn động (dyskinesia) hoặc vô động (akinesis) thoáng qua (transient) của các vùng giữa (mid-segments) của thất trái có hoặc không có liên quan đến mỏm tim. Các bất thường vận động thành tim theo vùng cơ tim lan rộng vượt ra ngoài phạm vi phân bố của mạch máu thượng tâm mạc đơn lẻ. Thường có một tác nhân nào đó gây căng thẳng.
– Không có bệnh động mạch vành tắc nghẽn hoặc bằng chứng chụp mạch máu có vỡ mảng xơ vữa cấp tính.
– Bất thường điện tâm đồ mới xuất hiện hoặc đoạn ST chênh lên (ST-segment elevation) và/hoặc sóng T đảo ngược (T-wave inversion) hoặc nồng độ troponin của tim tăng nhẹ.
– Không có u tủy thượng thận (pheochromocytoma) hoặc viêm cơ tim.
Tài liệu tham khảo
Ischemic and non-ischemic cardiomyopathy – Radiology Assistant
Người dịch: Bs. Lê Thị Ny Ny – Anhvanyds.
Để lại một phản hồi Hủy