Huyết khối tĩnh mạch não (Cerebral venous thrombosis) là nguyên nhân quan trọng gây đột quỵ (stroke), đặc biệt là ở trẻ em và người trẻ tuổi. Bệnh này phổ biến hơn so với suy nghĩ trước đây và thường bị bỏ sót (miss) khi chụp hình ảnh lần đầu. Đây là một chẩn đoán khó vì biểu hiện lâm sàng không đặc hiệu và dấu hiệu hình ảnh khó thấy.
Trong bài viết này, chúng ta sẽ tập trung vào:
– Những dấu hiệu hình ảnh thông thường giúp chúng ta nghĩ đến tình trạng huyết khối tĩnh mạch thầm lặng (unsuspected venous thrombosis).
– Cách chụp hình ảnh ở bệnh nhân có nghi ngờ huyết khối tĩnh mạch.
– Những cạm bẫy (Pitfalls).
Giới thiệu
Huyết khối tĩnh mạch não được sắp xếp theo thứ tự giảm dần ở các cấu trúc tĩnh mạch:
– Xoang tĩnh mạch màng cứng lớn (Major dural sinuses):
+ Xoang tĩnh mạch dọc trên (Superior sagittal sinus), xoang ngang (transverse sinus), xoang thẳng (straight sinus) và xoang sigma ( sigmoid sinus).
– Tĩnh mạch vỏ não (Cortical veins):
+ Tĩnh mạch Labbe (Vein of Labbe), dẫn lưu cho thùy thái dương (temporal lobe).
+ Tĩnh mạch Trolard (Vein of Trolard), là tĩnh mạch vỏ não lớn nhất dẫn lưu vào xoang tĩnh mạch dọc trên.
– Tĩnh mạch sâu (Deep veins):
+ Tĩnh mạch não trong (Internal cerebral veins) và các tĩnh mạch đồi thị-thể vân (thalamostriate veins).
– Xoang hang (Cavernous sinus).
Về mặt lâm sàng, bệnh nhân bị huyết khối tĩnh mạch não có các triệu chứng khác nhau, từ đau đầu (headache) đến co giật (seizure) và hôn mê (coma) trong các trường hợp nặng.
+ Ở trẻ sơ sinh (neonates), sốc và mất nước là nguyên nhân thường gặp gây huyết khối tĩnh mạch.
+ Ở trẻ lớn hơn, thường là do nhiễm trùng tại chỗ, như viêm tai xương chũm (mastoiditis) hoặc rối loạn đông máu (coagulopathy).
+ Ở người lớn, rối loạn đông máu là nguyên nhân ở 70% và nhiễm trùng (infection) là nguyên nhân ở 10% các trường hợp.
+ Ở phụ nữ, việc sử dụng thuốc tránh thai đường uống (oral contraceptive use) và mang thai (pregnancy) là các yếu tố nguy cơ cao.
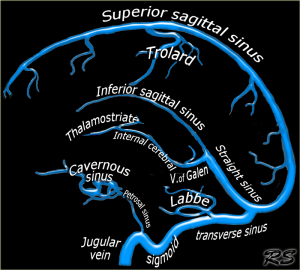
Hình. Giải phẫu tĩnh mạch não.
Khi nào nên nghĩ đến huyết khối tĩnh mạch não (When to think of venous thrombosis)
Huyết khối tĩnh mạch có biểu hiện không đặc hiệu và do đó, điều quan trọng là phải nhận biết các dấu hiệu hình ảnh kín đáo và các dấu hiệu gián tiếp có thể cho thấy sự hiện diện của huyết khối. Mặc dù các dấu hiệu hình ảnh này thường xuất hiện trên các lần chụp hình ảnh đầu tiên, nhưng chúng thường chỉ được phát hiện khi xem lại phim.
Về mặt lâm sàng, bệnh nhân bị huyết khối tĩnh mạch thường biểu hiện co giật, đây không phải là triệu chứng ở bệnh nhân bị nhồi máu động mạch (arterial infarction).
Trên MRI hoặc CT không tiêm thuốc tương phản thường quy, chúng ta nên nghĩ đến khả năng có huyết khối tĩnh mạch khi thấy:
– Dấu hiệu trực tiếp của huyết khối
– Nhồi máu ở vị trí không phải thuộc vùng phân bố của động mạch, đặc biệt nếu là hai bên và kèm xuất huyết
– Xuất huyết vỏ não hoặc thùy não ở ngoại vi
– Phù vỏ não (Cortical edema).
|
Khi nào nên nghĩ đến huyết khối tĩnh mạch não |
|
| Dấu hiệu trực tiếp của huyết khối | – Dấu hiệu cục máu đông tăng đậm độ (dense clot sign)
– Dấu hiệu dây thừng (cord sign) – Dấu hiệu delta trống – Mất dòng chảy tín hiệu trống (flow void) bình thường trên MRI. |
| Nhồi máu tĩnh mạch | – Hai bên:
+ Cạnh đường dọc giữa (parasagittal) + Đồi thị cả hai bên (bithalamic) – Nhồi máu thùy thái dương – Phù hoặc xuất huyết vỏ não – Xuất huyết thùy não ở ngoại vi. |
| Lâm sàng | – Co giật
– Đau đầu – Mất ý thức. |
Dấu hiệu cục máu đông tăng đậm độ (dense clot sign)
Hình ảnh trực tiếp của cục máu đông trong tĩnh mạch não trên hình chụp CT không tiêm thuốc tương phản (non-enhanced CT scan) được gọi là dấu hiệu cục máu đông tăng đậm độ. Chỉ thấy ở 1/3 trường hợp.
Thông thường, tĩnh mạch có đậm độ cao hơn một chút so với nhu mô não và trong một số trường hợp, rất khó để nói liệu tĩnh mạch có bình thường hay tăng đậm độ (xem thêm ở phần cạm bẫy). Trong những trường hợp này, cần phải chụp CT có tiêm thuốc tương phản để chẩn đoán.
Hình. Dấu hiệu cục máu đông tăng đậm độ trong tĩnh mạch não trên hình chụp CT không tiêm thuốc tương phản.
Hình. Dấu hiệu cục máu đông tăng đậm độ.
Hình ảnh tĩnh mạch vỏ não bị huyết khối được thấy dưới dạng đậm độ dạng đường (linaer) hoặc giống sợi dây thừng (cord-like), cũng được gọi là dấu hiệu dây thừng (cord sign). Một thuật ngữ khác thường được sử dụng là dấu hiệu mạch máu tăng đậm độ (dense vessel sign).
Hình. Dấu hiệu cục máu đông tăng đậm độ.
Hình ảnh của một bệnh nhân bị nhồi máu kèm xuất huyết (hemorrhagic infarction) ở thùy thái dương (mũi tên màu đỏ). Ghi nhận xoang ngang có đậm độ cao do huyết khối (các mũi tên màu xanh).
Dấu hiệu delta trống (Empty delta sign)
Dấu hiệu delta trống là dấu hiệu được thấy trên CT có tiêm thuốc tương phản (CECT) và lần đầu tiên được mô tả trong huyết khối xoang tĩnh mạch dọc trên. Dấu hiệu bao gồm một vùng tăng bắt thuốc tương phản hình tam giác với vùng trung tâm có đậm độ tương đối thấp, đó là xoang tĩnh mạch có huyết khối.
Giải thích cho dấu hiệu này có thể là sự tăng bắt thuốc của tuần hoàn bàng hệ (collateral circulation) của tĩnh mạch màng cứng dồi dào xung quanh xoang tĩnh mạch bị huyết khối, tạo ra vùng trung tâm có đậm độ thấp.
Trong giai đoạn sớm của huyết khối, dấu hiệu delta trống có thể không có và chúng ta sẽ dựa vào dấu hiệu tĩnh mạch bị huyết khối không lấp thuốc tương phản trên CT có tiêm thuốc tương phản (CECT).
Dấu hiệu delta trống có thể không có sau 2 tháng do sự tái thông mạch (recanalization) bên trong huyết khối.
Hình. Hai trường hợp có dấu hiệu delta trống do huyết khối ở xoang tĩnh mạch dọc trên (superior sagittal sinus).
Hình. Dấu hiệu delta trống (Empty delta sign).
Trường hợp này là huyết khối trong xoang ngang bên phải và xoang ngang và xoang sigma bên trái (các mũi tên). Có sự tăng bắt thuốc tương phản xung quanh các tĩnh mạch giảm đậm độ do huyết khối.
Mất dòng chảy tín hiệu trống (flow void) bình thường trên MRI (Absence of normal flow void on MRI)
Trên hình ảnh xung spin-echo, tĩnh mạch não thông thoáng (patent cerebral veins) thường sẽ biểu hiện tín hiệu thấp do flow void. Flow void (tín hiệu trống do dòng chảy) được thấy rõ nhất trên xung T2W và FLAIR, nhưng đôi khi cũng có thể thấy trên xung T1W.
Huyết khối sẽ biểu hiện dưới dạng mất dòng chảy tín hiệu trống (flow void). Mặc dù đây không phải là dấu hiệu hoàn toàn đáng tin cậy, nhưng nó thường là một trong những điều đầu tiên giúp chúng ta nghĩ đến khả năng có huyết khối tĩnh mạch. Bước tiếp theo phải là chụp MRI có tiêm thuốc tương phản.
Hình bên trái: Trên xung T2W với dòng chảy tín hiệu trống (flow void) bình thường trong xoang sigma và tĩnh mạch cảnh trong bên phải (mũi tên màu xanh). Hình bên phải: xoang sigma và tĩnh mạch cảnh trong bên trái có tín hiệu cao bất thường do huyết khối (mũi tên màu đỏ).
Hình. Mất dòng chảy tín hiệu trống (flow void) bình thường trên MRI.
Các hình ảnh cho thấy tín hiệu cao bất thường trên xung T1W do huyết khối. Huyết khối kéo dài từ các tĩnh mạch não sâu (deep cerebral veins) và xoang thẳng (straight sinus) đến xoang ngang và xoang sigma bên phải. Ghi nhận dòng chảy tín hiệu trống (flow void) bình thường ở xoang ngang bên trái trên hình ảnh dưới cùng bên phải.
Mất dòng chảy tín hiệu trống (flow void) bình thường trên MRI có thể rất hữu ích trong việc phát hiện huyết khối tĩnh mạch, nhưng có một số cạm bẫy (pitfalls) mà chúng ta sẽ thảo luận sau. Dòng chảy chậm (Slow flow) có thể xảy ra trong tĩnh mạch và gây ra tăng tín hiệu trên xung T1W.
Nhồi máu tĩnh mạch (Venous infarction)
Dấu hiệu khác có thể giúp chúng ta chẩn đoán huyết khối tĩnh mạch thầm lặng (unsuspected venous thrombosis) là nhồi máu tĩnh mạch. Huyết khối tĩnh mạch làm áp lực tĩnh mạch cao, đầu tiên dẫn đến phù mạch do thoát mạch (vasogenic edema) ở chất trắng của vùng bị ảnh hưởng. Khi quá trình này diễn tiến, nó có thể dẫn đến nhồi máu và phát triển phù độc tế bào (cytotoxic edema) bên cạnh phù mạch do thoát mạch. Điều này không giống như nhồi máu động mạch, tình trạng mà chỉ có phù độc tế bào và không có phù mạch do thoát mạch. Do áp lực tĩnh mạch cao nên xuất huyết thường gặp hơn ở vùng nhồi máu tĩnh mạch so với nhồi máu động mạch.
Vì chúng ta không thường gặp nhồi máu tĩnh mạch nên thường nghĩ đến nhồi máu tĩnh mạch khi nhồi máu ở vị trí không điển hình hoặc vùng phân bố không phải của động mạch. Tuy nhiên, nhồi máu tĩnh mạch có sự phân bố điển hình như hình minh họa bên dưới.
Hình. Thrombosis of internal cerebral veins: Huyết khối trong tĩnh mạch não trong gây ra các vùng nhồi máu đối xứng tương ứng tại vị trí mũi tên.
– Thrombosis of vein of Labbé: Huyết khối trong tĩnh mạch Labbé gây ra vùng nhồi máu tương ứng tại vị trí mũi tên.
– Thrombosis of superior sagittal sinus: Huyết khối xoang tĩnh mạch dọc trên gây ra các vùng nhồi máu đối xứng tương ứng tại vị trí mũi tên.
Vì nhiều tĩnh mạch là cấu trúc ở đường giữa nên nhồi máu tĩnh mạch thường xảy ra ở cả hai bên. Điều này được thấy trong huyết khối ở xoang tĩnh mạch dọc trên, xoang thẳng và tĩnh mạch não trong.
“Nhồi máu tĩnh mạch thường ở hai bên, ở đường giữa và xuất huyết”.
Nhồi máu tĩnh mạch – Huyết khối xoang tĩnh mạch dọc trên
Cấu trúc tĩnh mạch bị huyết khối thường gặp nhất là xoang tĩnh mạch dọc trên. Nhồi máu được thấy ở 75% các trường hợp. Các bất thường nằm cạnh đường dọc giữa và thường ở hai bên. Xuất huyết được thấy ở 60% các trường hợp.
Hình. Phù nề hai bên nằm cạnh đường giữa do nhồi máu tĩnh mạch kèm xuất huyết kín đáo ở bệnh nhân có huyết khối xoang tĩnh mạch dọc trên.
Hình ảnh CT mặt phẳng sagittal tái tạo ở bệnh nhân bị xuất huyết hai bên nằm cạnh đường giữa do huyết khối ở xoang mặt phẳng dọc trên.
Mũi tên màu đỏ trên hình CT có tiêm thuốc tương phản cho thấy khuyết thuốc (filling defect) do huyết khối gây ra.
Nhồi máu tĩnh mạch – tĩnh mạch Labbe
Nhồi máu tĩnh mạch điển hình khác là do huyết khối tĩnh mạch Labbe.
Hình ảnh bên dưới cho thấy tình trạng giảm đậm độ (hypodensity) ở chất trắng và ít thấy rõ hơn ở chất xám của thùy thái dương trái. Chẩn đoán phân biệt với nhiều tình trạng bao gồm nhồi máu động mạch, nhiễm trùng, khối u,…
Ghi nhận rằng có một số đậm độ dạng đường thẳng trong vùng nhồi máu. Điều này là do xuất huyết.
Trong chẩn đoán phân biệt, chúng ta cũng nên bao gồm nhồi máu tĩnh mạch trong vùng phân bố của tĩnh mạch Labbe.
Tăng đậm độ kín đáo trong vùng của xoang ngang trái (mũi tên) là chìa khóa để chẩn đoán. Đây là dấu hiệu trực tiếp của huyết khối và bước tiếp theo là chụp CT có tiêm thuốc tương phản (CECT), giúp xác định chẩn đoán (không hiển thị ở đây).
Hình. Nhồi máu tĩnh mạch ở vùng phân bố của tĩnh mạch Labbe.
Hình. Nhồi máu tĩnh mạch kèm xuất huyết ở vùng phân bố của tĩnh mạch Labbe.
Hình ảnh của một bệnh nhân bị xuất huyết ở thùy thái dương trái.
Khi thành phần xuất huyết có kích thước lớn nằm trong vùng nhồi máu, đặc điểm này có thể giống với khối máu tụ nội sọ (intracerebral hematoma) với phù mạch xung quanh. Manh mối để chẩn đoán trong trường hợp này được thấy trên hình ảnh CT có tiêm thuốc tương phản cho thấy rõ sự khuyết thuốc (filling defect) ở xoang sigma (mũi tên màu xanh).
Hình. Nhồi máu tĩnh mạch kèm xuất huyết ở vùng phân bố của tĩnh mạch Labbe.
Hình ảnh MRI có sự kết hợp của phù mạch (mũi tên đỏ), phù độc tế bào và xuất huyết (mũi tên xanh). Những dấu hiệu này và vị trí ở thùy thái dương sẽ giúp chúng ta nghĩ đến nhồi máu tĩnh mạch do huyết khối tĩnh mạch Labbe.
Xét nghiệm hình ảnh tiếp theo nên là MRI hoặc CT có tiêm thuốc tương phản để chứng minh chẩn đoán.
Nhồi máu tĩnh mạch – Tĩnh mạch não sâu (Deep cerebral veins)
Hình. Huyết khối tĩnh mạch Galen và xoang thẳng.
Hình bên trái: Hình ảnh xung FLAIR cho thấy tín hiệu cao ở đồi thị bên trái. Khi nhìn kỹ và chúng ta có thể phải phóng to hình ảnh để thấy được tín hiệu cao ở hạch nền bên phải. Các dấu hiệu hai bên này sẽ làm tăng sự nghi ngờ về huyết khối tĩnh mạch não sâu.
Hình bên phải: Hình ảnh CT tái tạo theo mặt phẳng sagittal cho thấy khuyết thuốc ở xoang thẳng và tĩnh mạch Galen (các mũi tên).
Hình ảnh của một bệnh nhân trẻ tuổi có bất thường ở cả hai bên trong vùng hạch nền (basal ganglia). Dựa trên các dấu hiệu hình ảnh, có nhiều chẩn đoán phân biệt bao gồm bệnh lý mạch máu nhỏ (small vessel disease), hủy myelin (demyelination), ngộ độc (intoxication) và rối loạn chuyển hóa (metabolic disorders).
Tiếp tục với hình ảnh T1W ở bệnh nhân này ở dưới.
Hình. Nhồi máu hạch nền hai bên do huyết khối tĩnh mạch não sâu.
Ghi nhận tín hiệu cao bất thường ở các tĩnh mạch não trong và xoang thẳng trên hình ảnh T1W, ở đó đáng lẽ phải có tín hiệu thấp do dòng chảy tín hiệu trống (flow void). Tín hiệu cao bất thường này không giống như tín hiệu thấp ở các xoang bình thường khác. Chẩn đoán là nhồi máu hạch nền hai bên do huyết khối tĩnh mạch não sâu.
Nhồi máu tĩnh mạch – Phù nề (Edema)
Trong một số trường hợp huyết khối tĩnh mạch, các dấu hiệu hình ảnh có thể tự khỏi hoàn toàn.
Hình ảnh của một bệnh nhân có vùng dưới vỏ não (subcortical area) có tín hiệu cao. Suy nghĩ đầu tiên là đây có thể là một khối u thần kinh đệm (glioma) grade thấp. Khi chụp hình ảnh theo dõi, các bất thường biến mất hoàn toàn. Khi xem lại phim CT trước đó, dấu hiệu mạch máu tăng đậm độ (dense vessel sign) đã được thấy ở một trong các tĩnh mạch vỏ não và chẩn đoán huyết khối tĩnh mạch đã được đưa ra.
Vùng dưới vỏ não (subcortical area) có tín hiệu cao có thể là do phù mạch do áp lực tĩnh mạch cao tạo ra do huyết khối.
Hình ảnh của huyết khối tĩnh mạch nghi ngờ (Imaging in suspected thrombosis)
Chụp CT tĩnh mạch (CT-venography)
Chụp CT tĩnh mạch (CTV) là một kỹ thuật đơn giản và dễ thực hiện để chẩn đoán huyết khối tĩnh mạch.
Ở giai đoạn đầu, tĩnh mạch bị huyết khối không bắt thuốc tương phản và ở giai đoạn sau, huyết khối không bắt thuốc tương phản với sự tăng bắt thuốc xung quanh được gọi là dấu hiệu delta trống, như đã thảo luận trước đó.
Không giống như MRI, chụp CT tĩnh mạch hầu như không có cạm bẫy.
Điều duy nhất không nên làm là chụp quá sớm, tức là trước khi tĩnh mạch bắt thuốc tương phản hoặc chụp quá muộn, tức là khi thuốc tương phản đã thải hết.
Một số tác giả ủng hộ việc chụp CT như chụp CT động mạch (CT-arteriography) và chỉ cần trì hoãn thêm 5-10 giây.
Để an toàn, chúng tôi ủng hộ việc chụp ở thời điểm 45-50 giây sau khi bắt đầu tiêm thuốc tương phản. Chúng tôi sử dụng ít nhất 70 cc thuốc tương phản.
Một số hình ảnh chụp CT tĩnh mạch (CTV) cho thấy tình trạng huyết khối ở nhiều xoang tĩnh mạch. (Xin xem đầy đủ hình ở tài liệu gốc).
Hình ảnh của một bệnh nhân bị nhồi máu ở vùng phân bố của tĩnh mạch Labbe. Trên hình ảnh CT không tiêm thuốc tương phản, có thể thấy huyết khối tăng đậm độ bên trong xoang ngang và xuất huyết ở vùng nhồi máu.
Trên hình ảnh CT có tiêm thuốc tương phản, có thể thấy khuyết thuốc (filling defect) ở xoang ngang.
(Xin xem đầy đủ hình ở tài liệu gốc).
Chụp cộng hưởng từ tĩnh mạch (MR-venography)
Các kỹ thuật MRI được sử dụng để chẩn đoán huyết khối tĩnh mạch não là: Time-of-flight (TOF), chụp mạch máu tương phản pha (PCA – phase-contrast angiography) và chụp MRI tĩnh mạch có tiêm thuốc tương phản (contrast-enhanced MR-venography):
– Chụp mạch máu với xung TOF (Time-of-Flight angiography) dựa trên hiện tượng tăng tín hiệu liên quan đến dòng chảy (flow-related enhancement) của các spin đi vào lát cắt hình ảnh (imaging slice). Do không bão hòa (unsaturated), các spin này tạo ra nhiều tín hiệu hơn các spin bão hòa (saturated spins) xung quanh.
– Chụp mạch tương phản pha (Phase-contrast angiography) sử dụng nguyên lý các spin trong máu chuyển động theo cùng hướng với gradient từ trường tạo ra sự dịch pha tỷ lệ thuận với vận tốc của các spin. Thông tin này có thể được sử dụng để xác định vận tốc của các spin. Hình ảnh này có thể được xóa nền (subtracted) hình ảnh thu được mà không có gradient mã hóa vận tốc (velocity encoding gradients) để có được hình ảnh mạch máu.
– Chụp tĩnh mạch MRI có tiêm thuốc tương phản (Contrast-enhanced MR-venography) sử dụng Gadolinium rút ngắn thời gian hồi phục T1 (T1-shortening of Gadolinium). Kỹ thuật này tương tự như chụp CT tĩnh mạch có tiêm thuốc tương phản (contrast-enhanced CT-venography).
Khi sử dụng hình ảnh MIP, hãy luôn nhìn vào hình ảnh gốc.
Hình ảnh MIP mặt cắt ngang của hình ảnh chụp mạch máu tương phản pha (Phase-Contrast angiography). Xoang ngang và tĩnh mạch cảnh trong bên phải không có tín hiệu do huyết khối.
Hình ảnh MIP mặt cắt dọc và mặt cắt chếch (oblique) từ hình ảnh chụp MRI tĩnh mạch có tiêm thuốc tương phản bình thường. Ghi nhận tĩnh mạch Trolard (mũi tên đỏ) và tĩnh mạch Labbe (mũi tên xanh) hiện rõ.
Mỗi kỹ thuật MRI đều có những cạm bẫy riêng mà chúng ta sẽ thảo luận sau. Chụp MRI tĩnh mạch có tiêm thuốc tương phản có nhược điểm là cần phải tiêm thuốc tương phản, nhưng có ít cạm bẫy hơn.
DSA
Chụp mạch máu (Angiography) chỉ được thực hiện trong những trường hợp nặng, khi đã có kế hoạch can thiệp.
Hình ảnh của một bệnh nhân bị huyết khối tĩnh mạch, bất tỉnh và không đáp ứng với liệu pháp thuốc chống đông máu. Có huyết khối ở xoang tĩnh mạch dọc trên (mũi tên đỏ), xoang thẳng (mũi tên xanh) và xoang ngang và xoang sigma (mũi tên vàng). Tiếp tục với video về can thiệp cắt huyết khối (thrombectomy) bên dưới.
Hình. Can thiệp cắt huyết khối các xoang tĩnh mạch (xin xem video ở tài liệu gốc).
Các cạm bẫy trên CT (Pitfalls in CT)
Hạt màng nhện (Arachnoid Granulations)
Hạt màng nhện là những cấu trúc nhỏ nhô ra của màng nhện (arachnoid) xuyên qua màng cứng (dura mater). Hạt màng nhện nhô vào các xoang tĩnh mạch và có thể giống với hình ảnh khuyết thuốc (filling defect) do huyết khối gây ra. Thông thường, những hạt màng nhện này dễ phân biệt với huyết khối.
Hình. Hạt màng nhện nhô vào xoang tĩnh mạch.
Giống với dấu hiệu cục máu đông tăng đậm độ
Thông thường, tĩnh mạch có đậm độ cao hơn một chút so với nhu mô não và trong một số trường hợp, rất khó để nói liệu tĩnh mạch có bình thường hay tăng đậm độ. Trong những trường hợp này, cần phải chụp CT có tiêm thuốc tương phản để chẩn đoán.
Hình. Xoang ngang bình thường (hình bên trái) và xoang ngang bị huyết khối (hình bên phải).
Ở trẻ sơ sinh, nhu mô não thường có đậm độ thấp hơn so với trẻ lớn và người lớn. Điều này dẫn đến đậm độ tương đối cao của máu ở xoang tĩnh mạch dọc trên và dưới so với nhu mô não, tạo ra hình ảnh giống với dấu hiệu cục máu đông tăng đậm độ (dense clot sign).
Khối máu tụ (hematoma) giống với dấu hiệu cục máu đông tăng đậm độ
Thường thì không có vấn đề gì trong việc phân biệt khối máu tục với xoang tĩnh mạch bị huyết khối.
Bệnh nhân này có khối máu tụ trong nhu mô não phía ngoại vi. Vì khối máu tụ nằm ở vùng xoang ngang nên nó giống với xoang ngang bị huyết khối.
Dấu hiệu giả delta trống (Pseudo-empty delta sign)
Đây là một bệnh nhân bị tụ máu dưới màng cứng (subdural hematoma) ở bên trái, lan đến vùng xoang tĩnh mạch dọc trên (các mũi tên).
Thoạt nhìn, trông giống như dấu hiệu delta trống (empty delta sign). Khi cuộn qua các hình tiếp theo, có thể thấy rõ ràng đây là phần lan rộng của tụ máu dưới màng cứng. Đôi khi, tụ mủ tăng đậm độ (hyperdense empyema) cũng có thể giống với dấu hiệu delta trống.
Thời gian tiêm bolus thuốc không đúng (Wrong bolus timing)
Hình. Ba hình ảnh của một bệnh nhân bị huyết khối tĩnh mạch ở xoang tĩnh mạch dọc trên. Hình 1, chúng ta thấy dấu hiệu mạch máu tăng đậm độ trên CT không tiêm thuốc tương phản. Hình 2 được chụp lúc 25 giây sau khi bắt đầu tiêm thuốc tương phản, hình ảnh cho thấy có sự tăng bắt thuốc ở động mạch và có vẻ như xoang dọc trên cũng bắt thuốc nhưng thực tế những gì chúng ta thấy là hình ảnh tăng đậm độ của huyết khối. Hình 3 được chụp lúc 45 giây sau khi tiêm thuốc tương phản có dấu hiệu delta trống, chứng tỏ có huyết khối trong xoang tĩnh mạch dọc trên.
Những cạm bẫy trên MRI (Pitfalls in MRI)
Thiểu sản xoang ngang (Hypoplastic transverse sinus)
Thiểu sản (Hypoplasia) và bất sản (aplasia) xoang ngang phải hoặc trái là một dấu hiệu hình ảnh phổ biến. Điều này có thể bị nhầm với huyết khối xoang tĩnh mạch, vì trên chụp MRI mạch máu (MRA) thấy thiếu một trong các xoang ngang. Khi nghi ngờ có một xoang ngang bị thiểu sản, thì nên xem kích thước của lỗ tĩnh mạch cảnh trong (jugular foramen).
Hình ảnh của một bệnh nhân bị thiểu sản xoang ngang bên trái.
Ghi nhận có sự khác biệt về kích thước của lỗ tĩnh mạch cảnh trong với bên trái có kích thước nhỏ hơn bên phải.
Hình ảnh MIP nặt cắt ngang của hình ảnh chụp mạch máu tương phản pha. Để phân biệt xem xoang ngang bị thiểu sản hay bị huyết khối, cần xem hình ảnh gốc. Trên hình ảnh gốc ở hình bên phải, có thể thấy không có tình trạng thiểu sản xoang (mũi tên màu xanh). Trong trường hợp này có huyết khối ở xoang ngang bên trái.
Hình. Đây là một trường hợp khác chứng minh rằng bạn không nên hoàn toàn tin tưởng vào hình ảnh chụp mạch máu tương phản pha (phase contrast imaging). Tín hiệu trong tĩnh mạch phụ thuộc vào vận tốc của dòng máu chảy và vận tốc được mã hóa bởi kỹ thuật viên. Hình 1 của một bệnh nhân không nhìn thấy xoang ngang trái. Có thể là do thiểu sản, huyết khối tĩnh mạch hoặc dòng chảy chậm (slow flow).
Hình 2: Trên hình ảnh T1 có tiêm thuốc tương phản, rõ ràng là xoang ngang bên trái lấp đầy thuốc tương phản và thông thoáng không có huyết khối.
Cường độ tín hiệu thấp trong huyết khối (Low signal intensity in thrombus)
Thông thường, khi có tín hiệu thấp trong tĩnh mạch, nó được cho là do dòng chảy trống (flow void) và là dấu hiệu thông thoáng của tĩnh mạch.
Tuy nhiên, ở một số giai đoạn của huyết khối, có deoxyhemoglobin nội bào (intracellular deoxyhemoglobin), huyết khối có tín hiệu thấp trên T2 và giống với dòng chảy trống (flow void).
Hình ảnh cho thấy huyết khối ở xoang ngang bên phải có tín hiệu thấp trên T2 do deoxyhemoglobin nội bào (hình 1). Và xoang ngang bên phải bị huyết khối với dấu hiệu delta trống trên hình ảnh có tiêm thuốc tương phản (hình 3).
Dòng chảy trống (Flow void) trên MRI có tiêm thuốc tương phản
Hình ảnh T1 có tiêm thuốc tương phản có một vùng có tín hiệu thấp bên trong xoang ngang lấp thuốc tương phản. Điều này có thể dễ dàng bị nhầm lẫn với huyết khối ở trung tâm bên trong xoang ngang. Tuy nhiên, đây là kết quả của dòng chảy trống (flow void). Tiếp tục với hình ảnh chụp mạch máu tương phản pha bên dưới.
Trên hình ảnh chụp mạch máu tương phản pha, rõ ràng là xoang ngang thông thoáng không có huyết khối.
Chúng ta có thể kết luận rằng MRI có nhiều hình ảnh dương tính giả và âm tính giả trong chẩn đoán huyết khối tĩnh mạch. Chụp MRI tĩnh mạch có tiêm thuốc tương phản (Contrast enhanced MR-venography) là kỹ thuật MRI đáng tin cậy nhất. Chụp CT tĩnh mạch (CTV) thậm chí còn đáng tin cậy hơn vì dễ thực hiện và có ít cạm bẫy hơn.
Những cạm bẫy (Pitfalls) trong hình ảnh TOF là:
– Mất tín hiệu của mạch máu do dòng chảy trong mặt phẳng (in-plane flow) (Dòng chảy diễn ra song song hoặc trong cùng một mặt phẳng với lát cắt hình ảnh).
– Huyết khối chứa methemoglobin có tín hiệu cao trên T1 tạo ra hình ảnh giả giống như có dòng chảy tại vị trí huyết khối.
Huyết khối xoang màng cứng mạn tính (Chronic dural sinus thrombosis) và các hội chứng liên quan
Rò động tĩnh mạch màng cứng (DAVF – dural arteriovenous fistula)
Huyết khối xoang tĩnh mạch màng cứng mạn tính có thể dẫn đến hình thành rò động mạch tĩnh mạch màng cứng và tăng áp lực dịch não tủy.
Rò động tĩnh mạch màng cứng (DAVF) là thông nối bất thường giữa các động mạch màng cứng (dural arteries) là các nhánh của động mạch cảnh ngoài (external carotid) với các xoang tĩnh mạch. Huyết khối xoang tĩnh mạch được thấy ở nhiều bệnh nhân có rò động tĩnh mạch màng cứng, nhưng cơ chế bệnh sinh vẫn chưa rõ ràng.
Có hai cơ chế có thể xảy ra: (a) viêm tĩnh mạch huyết khối (thrombophlebitis) của xoang tĩnh màng cứng có thể gây ra rò màng cứng và (b) trong quá trình chảy ngược dòng chảy qua lỗ rò màng cứng có thể dẫn đến huyết khối.
Các phân loại DAVF hiện tại chủ yếu tập trung vào sự hiện diện của trào ngược tĩnh mạch ở màng mềm – màng nhện (leptomeningeal reflux) liên quan đến tăng áp lực tĩnh mạch não dẫn đến nhồi máu hoặc xuất huyết tĩnh mạch não.
Hình. Rò động tĩnh mạch màng cứng với huyết khối mạn tính trong xoang tĩnh mạch.
Hình ảnh DSA của một bệnh nhân bị rò động tĩnh mạch màng cứng (DAVF). Ghi nhân có sự thông nối trực tiếp giữa các nhánh của động mạch cảnh ngoài và xoang ngang (mũi tên màu xanh). Tiếp tục với hình ảnh T2W bên dưới.
Trên hình ảnh T2W trong quá trình theo dõi. Vào tháng 4 năm 2008 không thấy có bất thường nào. Vào tháng 1 năm 2009 có các dấu hiệu tăng áp lực nội sọ như dịch não tủy (CSF) bao quanh dây thần kinh thị giác (optic nerve) và dịch não tủy trong cuống tuyến yên (stalk of the hypophysis).
Huyết khối và tăng áp lực dịch não tủy (Thrombosis and increased CSF pressure)
Ở một số bệnh nhân, huyết khối xoang tĩnh mạch màng cứng có thể dẫn đến rối loạn tuần hoàn tĩnh mạch dai dẳng ngay cả sau khi tái thông mạch máu. Điều này có thể dẫn đến tăng áp lực dịch não tủy nội sọ khi đánh giá bằng chọc dò dịch não tủy thắt lưng (lumbar puncture).
Về mặt lâm sàng, những bệnh nhân này than phiền về đau đầu và họ có thể bị rối loạn thị giác do phù gai thị (papilledema).
Trên MRI, có thể thấy tăng lượng dịch não tủy xung quanh dây thần kinh thị giác và hố yên trống (empty sella).
Rõ ràng ở một số bệnh nhân, tình trạng hẹp vẫn còn sau can thiệp (residual stenosis persists).
Hình ảnh T2W cho thấy phù gai thị và hố yên trống. Tiếp tục với hình ảnh T1W mặt cắt sagittal bên dưới.
Đây là hình ảnh T1W theo mặt phẳng sagittal cho thấy hố yên trống (mũi tên). Gọi là hố yên trống (empty sella) vì hố yên chủ yếu chứa đầy dịch não tủy khi tuyến yên bị ép xuống dưới do áp lực nội sọ tăng cao.
Các vùng dẫn lưu của tĩnh mạch (Venous territories)
Hình minh họa về các vùng dẫn lưu tĩnh mạch.
Có sự khác biệt nhiều giữa các vùng dẫn lưu tĩnh mạch này và hình minh họa này chỉ nên được coi là hướng dẫn sơ bộ (rough guide).
Hình. Tĩnh mạch vỏ não dẫn lưu vào xoang tĩnh mạch dọc trên.
Xoang tĩnh mạch bướm – đỉnh (sphenoparietal sinus) dẫn lưu vào xoang hang
Tài liệu tham khảo
Cerebral Venous Sinus Thrombosis
Có thể tham khảo thêm tài liệu này:
Radiologic Clues to Cerebral Venous Thrombosis
Người dịch: Bs. Lê Thị Ny Ny – Anhvanyds.
Để lại một phản hồi Hủy