Đường tiêu hóa (gastrointestinal tract) được cố định tại chỗ bằng nhiều dây chằng treo (suspensory ligaments) khác nhau. Sự lỏng lẻo (Laxity) hoặc phát triển không hoàn toàn của các dây chằng neo (anchoring ligaments) này có thể dẫn đến tình trạng tăng di động (Hypermobility) và khiến bệnh nhân dễ bị bệnh lý thiếu máu cục bộ liên quan đến xoắn tạng. Cần chẩn đoán kịp thời để tránh hậu quả đe dọa tính mạng do thiếu máu cục bộ tạng kéo dài. Xoắn tạng trong ổ bụng (Abdominal torsions) hiếm khi được chẩn đoán lâm sàng và thường là nhiệm vụ của bác sĩ chẩn đoán hình ảnh để nhận biết và đưa ra chẩn đoán thông qua chụp X quang, chụp X quang huỳnh quang (fluoroscopy) hoặc chụp cắt lớp vi tính. Bài viết này xem xét phổ hình ảnh (với mối tương quan chẩn đoán hình ảnh và bệnh lý) và ý nghĩa điều trị của xoắn đường tiêu hóa.
Bệnh lý thiếu máu cục bộ liên quan đến xoắn tạng (Torsion-related ischemic pathology) có thể liên quan đến bất kỳ phần nào của đường tiêu hóa từ dạ dày (stomach) đến đại tràng (colon). Biểu hiện lâm sàng của xoắn đường tiêu hóa không đặc hiệu và các bác sĩ chẩn đoán hình ảnh được tin tưởng để đưa ra chẩn đoán này. Việc nhận biết các yếu tố nguy cơ và phổ hình ảnh của xoắn đường tiêu hóa là điều cần thiết để giúp định hướng can thiệp kịp thời vào các tình trạng có khả năng đe dọa tính mạng này.
Phúc mạc (peritoneum) là lớp biểu mô vảy mỏng bao phủ hầu hết các cơ quan trong ổ bụng. Các nếp gấp (folds) và phản chiếu (reflections) khác nhau của nó được phân loại dựa trên vị trí giải phẫu thành các dây chằng, mạc treo ruột và mạc nối được đặt tên, cung cấp hỗ trợ cho các tạng trong ổ bụng, đóng vai trò là đường dẫn (conduit) cung cấp máu cho chúng và ngăn cách ổ bụng chống lại sự lây lan của tình trạng nhiễm trùng (Hình 1A và 1B). Bất thường của các vị trí bám của phúc mạc (thường là lỏng lẻo hoặc không có dây chằng) có thể dẫn đến tình trạng tăng di động của các tạng trong ổ bụng và khiến bệnh nhân dễ bị bệnh lý thiếu máu cục bộ liên quan đến xoắn tạng. Tăng di động của tạng có thể là do bất thường về vị trí bám của phúc mạc nguyên phát hoặc thứ phát (Hình 2). Bất thường vị trí bám của phúc mạc nguyên phát có thể có nguồn gốc bẩm sinh hoặc có thể do tình trạng lỏng lẻo mắc phải, nguyên nhân nền có thể liên quan đến tuổi, thứ phát do chấn thương hoặc bị ảnh hưởng bởi hormone, ví dụ như mang thai. Mặt khác, vị trí bám của phúc mạc có thể phát triển bình thường nhưng có thể tự xoắn (twist) nếu bị tác động bởi bất kỳ lực kéo hoặc hiệu ứng khối (mass effect) bất thường nào, ví dụ như thoát vị nội (internal hernia) hoặc khối u.
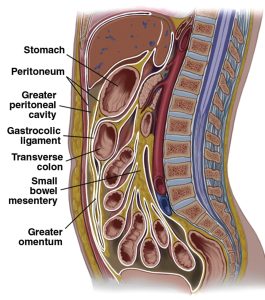
Hình 1A. Các vị trí bám của phúc mạc.
Hình ảnh minh họa mặt cắt sagittal (A) và mặt cắt coronal (B) của ổ bụng cho thấy các vị trí bám của phúc mạc mạc treo, dây chằng và mạc nối, đóng vai trò là điểm neo cho các tạng trong ổ bụng.
Hình 1B. Các vị trí bám của phúc mạc.
Hình ảnh minh họa mặt cắt sagittal (A) và mặt cắt coronal (B) của ổ bụng cho thấy các vị trí bám của phúc mạc mạc treo, dây chằng và mạc nối, đóng vai trò là điểm neo cho các tạng trong ổ bụng.
Hình 2 — Sơ đồ cho thấy tổng quan về các cách thức của phúc mạc bẩm sinh và mắc phải làm tăng nguy cơ xoắn tạng.
Xoắn dạ dày (Gastric Volvulus)
Dạ dày nằm trong ổ phúc mạc và được cố định tại chỗ bằng các dây chằng dạ dày-gan (gastrohepatic), dạ dày-đại tràng (gastrocolic), dạ dày-lách (gastrosplenic) và dạ dày-hoành (gastrophrenic) (Hình 3). Xoắn dạ dày có thể do sự ổn định của dây chằng bị lỏng lẻo bẩm sinh hoặc mắc phải hoặc thường gặp hơn là do khiếm khuyết cơ hoành bẩm sinh hoặc mắc phải. Biểu hiện lâm sàng thay đổi từ không có triệu chứng (trong trường hợp xoắn không hoàn toàn) đến các triệu chứng cấp tính như buồn nôn, nôn, đau đột ngột vùng thượng vị, nôn dai dẳng và không thể đưa ống thông mũi-dạ dày vào dạ dày (ba triệu chứng sau biểu thị tam chứng Borchardt) trong các trường hợp xoắn hoàn toàn hơn.
Xoắn dạ dày có thể biểu hiện dưới dạng xoay theo trục cơ quan (organoaxial rotation) hoặc trục mạc treo (mesenteroaxial rotation). Trong xoắn dạ dày theo trục cơ quan (Hình 4A, 4B và 4C), dạ dày xoay quanh trục dọc của nó (hang vị ở phía trước trên và đáy vị ở phía sau dưới). Xoắn dạ dày theo trục cơ quan chiếm khoảng hai phần ba (two-thirds) các trường hợp xoắn dạ dày và thường liên quan đến khiếm khuyết cơ hoành trong bối cảnh sau chấn thương hoặc là biến chứng của thoát vị cạnh thực quản (paraesophageal hernia). Các vòng quay lớn hơn 180° có thể dẫn đến tắc nghẽn hoàn toàn đường ra của dạ dày (gastric outlet) và khiến bệnh nhân dễ bị thiếu máu cục bộ và thủng dạ dày. Các dấu hiệu hình ảnh gợi ý về xoắn dạ dày theo trục cơ quan (Hình 4A, 4B và 4C) bao gồm vị trí của bờ cong lớn (greater curvature) dạ dày nằm trên vị trí bờ cong nhỏ (lesser curvature), hướng xuống dưới điểm môn vị (pylorus) và phần đầu tiên của tá tràng (duodenum), “mỏ chim-beaking” của dạ dày dẫn vào đỉnh dạ dày bị xoắn và giãn dạ dày có hoặc không có sự mở rộng qua chỗ khiếm khuyết cơ hoành vào lồng ngực.
Dạng xoắn dạ dày ít phổ biến hơn là xoắn theo trục mạc treo (mesenteroaxial volvulus), tình trạng mà dạ dày xoay quanh trục ngắn mạc treo của nó (Hình 5A, 5B, 5C và 5D). Xoắn theo trục mạc treo có thể biểu hiện như một phần của xoắn phức tạp, bao gồm cả các thành phần theo trục cơ quan và theo trục mạc treo. Xoắn dạ dày theo trục mạc treo đơn độc ít liên quan đến khiếm khuyết cơ hoành và thường liên quan đến sự xoay nhỏ hơn 180°. Tương tự như xoắn theo trục cơ quan, các biến chứng có thể bao gồm tắc nghẽn đường ra dạ dày, thiếu máu cục bộ và thủng. Trên hình ảnh chụp (Hình 5A, 5B, 5C và 5D), sự dịch chuyển của hang vị lên trên vị trí của chỗ nối dạ dày thực quản (gastroesophageal junction) gợi ý xoắn theo trục mạc treo của dạ dày. Điều trị xoắn dạ dày bao gồm phẫu thuật tháo xoắn (surgical detorsion) bằng phẫu thuật cố định dạ dày (gastropexy), sửa chữa bất kỳ khiếm khuyết cơ hoành tiềm ẩn nào và cắt bỏ các đoạn hoại tử.
Hình 3 — Hình minh họa cho thấy các dây chằng dạ dày chủ yếu giúp cố định dạ dày và ngăn ngừa tình trạng tăng di động dạ dày.
Hình 4A. Xoắn dạ dày theo trục cơ quan (Organoaxial gastric volvulus).
Sơ đồ cho thấy sự xoay của dạ dày quanh trục dài của nó trong xoắn dạ dày theo trục cơ quan. B, Hình ảnh chụp X-quang của bệnh nhân trung niên bị đau thượng vị cho thấy dạ dày giãn với vị trí bất thường ở trên bờ cong lớn dạ dày (đầu mũi tên) và hình mỏ chim của dạ dày ở đỉnh xoắn (mũi tên). C, Hình ảnh chụp X-quang huỳnh quang ở bệnh nhân nam 86 tuổi bị đau thượng vị (epigastric pain) cho thấy vị trí nằm trên bờ cong lớn dạ dày (đầu mũi tên) và hướng xuống dưới của môn vị và phần đầu của tá tràng (mũi tên).
Hình 4B. Xoắn dạ dày theo trục cơ quan (Organoaxial gastric volvulus).
Sơ đồ cho thấy sự xoay của dạ dày quanh trục dài của nó trong xoắn dạ dày theo trục cơ quan. B, Hình ảnh chụp X-quang của bệnh nhân trung niên bị đau thượng vị cho thấy dạ dày giãn với vị trí bất thường ở trên bờ cong lớn dạ dày (đầu mũi tên) và hình mỏ chim của dạ dày ở đỉnh xoắn (mũi tên). C, Hình ảnh chụp X-quang huỳnh quang ở bệnh nhân nam 86 tuổi bị đau thượng vị (epigastric pain) cho thấy vị trí nằm trên bờ cong lớn dạ dày (đầu mũi tên) và hướng xuống dưới của môn vị và phần đầu của tá tràng (mũi tên).
Hình 4C. Xoắn dạ dày theo trục cơ quan (Organoaxial gastric volvulus).
Sơ đồ cho thấy sự xoay của dạ dày quanh trục dài của nó trong xoắn dạ dày theo trục cơ quan. B, Hình ảnh chụp X-quang của bệnh nhân trung niên bị đau thượng vị cho thấy dạ dày giãn với vị trí bất thường ở trên bờ cong lớn dạ dày (đầu mũi tên) và hình mỏ chim của dạ dày ở đỉnh xoắn (mũi tên). C, Hình ảnh chụp X-quang huỳnh quang ở bệnh nhân nam 86 tuổi bị đau thượng vị (epigastric pain) cho thấy vị trí nằm trên bờ cong lớn dạ dày (đầu mũi tên) và hướng xuống dưới của môn vị và phần đầu của tá tràng (mũi tên).
Hình 5A. Xoắn dạ dày theo trục mạc treo (Mesenteroaxial gastric volvulus).
A, Sơ đồ cho thấy sự xoay của dạ dày quanh trục ngắn của nó trong xoắn dạ dày theo trục mạc treo.
Hình 5B. Xoắn dạ dày theo trục mạc treo.
B, Hình ảnh chụp X-quang huỳnh quang của bệnh nhân lớn tuổi bị đau bụng trên cấp tính cho thấy hang vị (mũi tên) bị dịch chuyển lên trên vị trí chỗ nối thực quản-dạ dày trong trường hợp xoắn dạ dày theo trục mạc treo này.
Hình 5C. Xoắn dạ dày theo trục mạc treo.
Hình ảnh chụp X-quang huỳnh quang (C) ở bệnh nhân nữ 65 tuổi bị đau thượng vị cấp dữ dội cho thấy thuốc cản quang ngoài lòng dạ dày (đầu mũi tên) trong trường hợp xoắn dạ dày theo trục mạc treo bị thủng (perforated mesenteroaxial gastric volvulus). Lưu ý sự dịch chuyển của hang vị (mũi tên) trên vị trí nối thực quản dạ dày. Ảnh chụp bệnh phẩm (D) cho thấy dạ dày bị thiếu máu cục bộ và thủng.
Hình 5D. Xoắn dạ dày theo trục mạc treo.
Hình ảnh chụp X-quang huỳnh quang (C) ở bệnh nhân nữ 65 tuổi bị đau thượng vị cấp dữ dội cho thấy thuốc cản quang ngoài lòng dạ dày (đầu mũi tên) trong trường hợp xoắn dạ dày theo trục mạc treo bị thủng (perforated mesenteroaxial gastric volvulus). Lưu ý sự dịch chuyển của hang vị (mũi tên) trên vị trí nối thực quản dạ dày. Ảnh chụp bệnh phẩm (D) cho thấy dạ dày bị thiếu máu cục bộ và thủng.
Sự xoay bất toàn của ruột và xoắn ruột giữa (Malrotation and Midgut Volvulus)
Trong đời sống thai nhi, sau khi hoàn thành vòng xoay 270° ngược chiều kim đồng hồ (counterclockwise) của ruột giữa (midgut) quanh trục động mạch mạc treo tràng trên (superior mesenteric arterial), vị trí bám cố định với đáy mở rộng của mạc treo ruột non (small-bowel mesentery) được hình thành, kéo dài từ dây chằng Treitz (ở góc phần tư trên bên trái) đến van hồi manh tràng (ileocecal valve) (ở góc phần tư dưới bên phải) (Hình 6). Phần đáy cố định dài này rất cần thiết để ngăn mạc treo bị xoắn. Sự xoay bất toàn (Malrotation) là sự xoay bất thường bẩm sinh của ruột giữa, dẫn đến vị trí bám của cuống mạc treo bị hẹp lại làm dễ bị xoắn ruột (Hình 7A, 7B, 7C, 7D, 7E và 7F). Các dấu hiệu điển hình của ruột xoay bất toàn bao gồm tá tràng không chạy qua đường giữa và vị trí của dây chằng Treitz nằm bên dưới và bên phải của cuống sống L1 bên trái. Vị trí của tĩnh mạch mạc treo tràng trên nằm bên trái của động mạch mạc treo tràng trên cũng có thể hiện diện, nhưng việc không có dấu hiệu này không loại trừ ruột xoay bất toàn (Hình 7A, 7B, 7C, 7D, 7E và 7F). Ruột xoay bất toàn cũng có thể liên quan đến các vị trí bám bất thường của phúc mạc (dải Ladd) nằm giữa manh tràng và thành bụng bắt chéo qua tá tràng và có thể gây tắc ruột (Hình 7A, 7B, 7C, 7D, 7E và 7F).
Xoắn ruột giữa (Midgut volvulus) là biến chứng của ruột xoay bất toàn trong đó ruột non xoay quanh trục động mạch mạc treo tràng trên, có thể dẫn đến tắc ruột, thiếu máu cục bộ và hoại tử. Phần lớn các trường hợp xảy ra ở trẻ em, trong đó bệnh nhân thường có biểu hiện nôn ra dịch mật (bilious vomiting), nhưng tình trạng này ngày càng xuất hiện ở người lớn. Các đặc điểm hình ảnh của xoắn ruột giữa bao gồm hình xoắn ốc (corkscrew) của tá tràng và hỗng tràng không đi qua đường giữa đến bên trái của bụng, hình ảnh cuộn xoáy (swirling) của ruột xung quanh trục động mạch mạc treo tràng trên (dấu hiệu xoắn ốc-whirl sign) và tắc ruột non với sự giãn của tá tràng và dạ dày trên vị trí tắc (Hình 7A, 7B, 7C, 7D, 7E và 7F). Điều trị được thực hiện bằng phẫu thuật, bao gồm việc tháo xoắn và cắt bỏ ruột hoại tử, sau đó thực hiện thủ thuật Ladd (phá bỏ dải Ladd, đặt ruột non vào bụng bên phải và ruột già vào bụng bên trái).
Hình 6. Hình minh họa cho thấy sự xoay bình thường của ruột. Đường màu đỏ cho thấy vị trí bám cố định với đáy rộng theo giải phẫu bình thường của mạc treo ruột non, kéo dài từ dây chằng Treitz ở góc phần tư bụng trên bên trái đến van hồi manh tràng ở góc phần tư bụng dưới bên phải.
Hình 7A. Ruột xoay bất toàn và xoắn ruột giữa.
A, Hình minh họa cho thấy ruột xoay bất toàn (mũi tên), dẫn đến vị trí bám của cuống mạc treo bị hẹp, dễ bị xoắn. Các dải Ladd (đầu mũi tên) nằm giữa manh tràng và thành bụng có thể bắt chéo qua tá tràng và gây tắc ruột.
Hình 7B. Ruột xoay bất toàn và xoắn ruột giữa.
Hình ảnh cắt lớp vi tính của hai bệnh nhi cho thấy ruột xoay bất toàn là phát hiện tình cờ. Ở hình B, tĩnh mạch mạc treo tràng trên (mũi tên) nằm ở vị trí bất thường bên trái của động mạch mạc treo tràng trên, và hình C cho thấy tá tràng (mũi tên) không bắt chéo qua đường giữa.
Hình 7C. Ruột xoay bất toàn và xoắn ruột giữa.
Hình ảnh cắt lớp vi tính của hai bệnh nhi cho thấy ruột xoay bất toàn là phát hiện tình cờ. Ở hình B, tĩnh mạch mạc treo tràng trên (mũi tên) nằm ở vị trí bất thường bên trái của động mạch mạc treo tràng trên, và hình C cho thấy tá tràng (mũi tên) không bắt chéo qua đường giữa.
Hình 7D. Ruột xoay bất toàn và xoắn ruột giữa.
Hình ảnh chụp Xquang huỳnh quang của bé trai 14 tuổi (D) và bé gái 3 tuổi (E) có nôn ra dịch mật. Các mũi tên cho thấy hình xoắn ốc đặc trưng của tá tràng và hỗng tràng, chẩn đoán xoắn ruột giữa.
Hình 7E. Ruột xoay bất toàn và xoắn ruột giữa.
Hình ảnh chụp Xquang huỳnh quang của bé trai 14 tuổi (D) và bé gái 3 tuổi (E) có nôn ra dịch mật. Các mũi tên cho thấy hình xoắn ốc đặc trưng của tá tràng và hỗng tràng, chẩn đoán xoắn ruột giữa.
Hình 7F. Ruột xoay bất toàn và xoắn ruột giữa.
F, Ảnh chụp trong khi phẫu thuật của cùng bé trai 14 tuổi ở hình D cho thấy ruột non bị xoắn và các mạch máu mạc treo bị sung huyết.
Xoắn ruột non (Ruột xoay bình thường) (Small-Bowel Volvulus (Normal Rotation))
Xoắn ruột non có thể xảy ra ở những bệnh nhân có vị trí bám của rễ mạc treo hình thành bình thường. Tình trạng hiếm gặp này thường liên quan đến lực kéo bất thường mạc treo do khối u ruột, khối u ngoài lòng ruột, xơ dính hoặc thoát vị nội. Tỷ lệ xoắn ruột non tăng lên ở những người có thói quen ăn uống bao gồm tiêu thụ một lượng lớn thức ăn khó tiêu giữa các giai đoạn nhịn ăn kéo dài, được cho là nguyên nhân làm tăng nhu động ruột và làm tăng nguy cơ xoắn ruột. Biến chứng của xoắn ruột non bao gồm thiếu máu cục bộ ruột, hoại tử và thủng ruột. Chẩn đoán hầu như luôn được thực hiện bằng hình ảnh vì biểu hiện lâm sàng không đặc hiệu. Hình ảnh (Hình 8A, 8B, 8C, 8D, 8E, 8F và 8G) sẽ cho thấy ruột giãn trước vị trí tắc nghẽn (proximal bowel distention) với mức khí-dịch cùng với ruột xẹp sau vị trí tắc nghẽn (distal bowel decompression). Các dấu hiệu đặc hiệu hơn liên quan đến xoắn ruột non bao gồm nhiều điểm chuyển tiếp (multiple transition points), thường nằm ở vị trí sau dọc theo vị trí bám của mạc treo ruột non. Hình ảnh xoáy nước (whirling) của các mạch máu mạc treo và ruột cũng có thể gợi ý tình trạng xoắn bên dưới (underlying torsion) (Hình 8A, 8B, 8C, 8D, 8E, 8F và 8G). Bệnh nhân thường sẽ trải qua phẫu thuật tháo xoắn với việc cắt bỏ ruột hoại tử và bất kỳ khối u gây ra xoắn ruột nếu có.
Hình 8A. Xoắn ruột non (ruột xoay bình thường).
A, Xoắn ruột non thứ phát do u mạch bạch huyết (lymphangioma) kèm theo ở bé trai 4 tuổi có biểu hiện nôn và đau bụng kéo dài 2 ngày. Hình ảnh CT mặt cắt axial (A) cho thấy xoắn các mạch máu mạc treo (mũi tên) và các quai ruột non giãn (đầu mũi tên). Hình ảnh CT mặt cắt axial (B) cho thấy khối u dạng nang ở đáy mạc treo (mesenteric-based cystic mass) (mũi tên), được xác nhận về mặt bệnh lý là u mạch bạch huyết mạc treo (mesenteric lymphangioma) được thấy ở mẫu bệnh phẩm (C)
Hình 8B. Xoắn ruột non (ruột xoay bình thường).
A, Xoắn ruột non thứ phát do u mạch bạch huyết (lymphangioma) kèm theo ở bé trai 4 tuổi có biểu hiện nôn và đau bụng kéo dài 2 ngày. Hình ảnh CT mặt cắt axial (A) cho thấy xoắn các mạch máu mạc treo (mũi tên) và các quai ruột non giãn (đầu mũi tên). Hình ảnh CT mặt cắt axial (B) cho thấy khối u dạng nang ở đáy mạc treo (mesenteric-based cystic mass) (mũi tên), được xác nhận về mặt bệnh lý là u mạch bạch huyết mạc treo (mesenteric lymphangioma) được thấy ở mẫu bệnh phẩm (C).
Hình 8C. Xoắn ruột non (ruột xoay bình thường).
A, Xoắn ruột non thứ phát do u mạch bạch huyết (lymphangioma) kèm theo ở bé trai 4 tuổi có biểu hiện nôn và đau bụng kéo dài 2 ngày. Hình ảnh CT mặt cắt axial (A) cho thấy xoắn các mạch máu mạc treo (mũi tên) và các quai ruột non giãn (đầu mũi tên). Hình ảnh CT mặt cắt axial (B) cho thấy khối u dạng nang ở đáy mạc treo (mesenteric-based cystic mass) (mũi tên), được xác nhận về mặt bệnh lý là u mạch bạch huyết mạc treo (mesenteric lymphangioma) được thấy ở mẫu bệnh phẩm (C).
Hình 8D. Xoắn ruột non (ruột xoay bình thường).
D, bệnh nhân nữ 76 tuổi bị đau bụng cấp do tắc ruột non và thoát vị nội (internal hernia) thứ phát do phẫu thuật vùng chậu gần đây và xoắn ruột non sau đó. Hình CT mặt cắt axial (D) cho thấy ruột bị thoát vị với điểm chuyển tiếp đột ngột (mũi tên). Ảnh chụp trong khi phẫu thuật (E và F) cho thấy điểm chuyển tiếp (mũi tên, E) với ruột xoắn có thiếu máu cục bộ nằm dưới dây chằng rộng bên trái.
Hình 8E. Xoắn ruột non (ruột xoay bình thường).
D, bệnh nhân nữ 76 tuổi bị đau bụng cấp do tắc ruột non và thoát vị nội (internal hernia) thứ phát do phẫu thuật vùng chậu gần đây và xoắn ruột non sau đó. Hình CT mặt cắt axial (D) cho thấy ruột bị thoát vị với điểm chuyển tiếp đột ngột (mũi tên). Ảnh chụp trong khi phẫu thuật (E và F) cho thấy điểm chuyển tiếp (mũi tên, E) với ruột xoắn có thiếu máu cục bộ nằm dưới dây chằng rộng bên trái.
Hình 8F. Xoắn ruột non (ruột xoay bình thường).
D, bệnh nhân nữ 76 tuổi bị đau bụng cấp do tắc ruột non và thoát vị nội (internal hernia) thứ phát do phẫu thuật vùng chậu gần đây và xoắn ruột non sau đó. Hình CT mặt cắt axial (D) cho thấy ruột bị thoát vị với điểm chuyển tiếp đột ngột (mũi tên). Ảnh chụp trong khi phẫu thuật (E và F) cho thấy điểm chuyển tiếp (mũi tên, E) với ruột xoắn có thiếu máu cục bộ nằm dưới dây chằng rộng bên trái.
Hình 8G. Xoắn ruột non (ruột xoay bình thường).
G, Hình ảnh CT mặt cắt axial ở bệnh nhân nữ 79 tuổi bị đau bụng cấp và có tiền sử phẫu thuật trong ổ bụng trước đó cho thấy dấu hiệu xoáy nước (mũi tên), biểu thị sự xoắn của các mạch máu mạc treo và ruột quanh trục động mạch mạc treo trên trong trường hợp xoắn ruột giữa này.
Xoắn túi thừa Meckel (Torsion of Meckel Diverticulum)
Túi thừa Meckel là sự bất thường bẩm sinh thường gặp nhất của đường tiêu hóa và là do trong quá trình phát triển với việc không đóng lại và không hấp thu ống rốn-mạc treo ruột. Túi thừa xuất phát từ bờ đối diện với bờ mạc treo của hồi tràng đoạn xa. Xoắn theo trục của túi thừa Meckel rất hiếm và gây ra các triệu chứng ở bụng không đặc hiệu. Hình ảnh cắt lớp vi tính sẽ cho thấy tình trạng thâm nhiễm mỡ (inflammatory fat stranding) nằm kế cận một cấu trúc dạng ống có đầu tận (blind-ending tubular structure) xuất phát từ bờ hồi tràng đối diện với bờ mạc treo (Hình 9A và 9B). Những dấu hiệu hình ảnh này không thể phân biệt được với viêm túi thừa Meckel (Meckel diverticulitis) và chẩn đoán xác định (definitive diagnosis) thường được thực hiện trong khi phẫu thuật. Điều trị bao gồm cắt túi thừa (diverticulectomy) có hoặc không cắt bỏ đoạn hồi tràng kế cận.
Hình 9A. Bệnh nhân nam 36 tuổi bị đau ở một phần tư dưới bên phải diễn tiến trong 36 giờ.
Hình ảnh CT mặt cắt axial (A) cho thấy một cấu trúc dạng ống có đầu tận phù nề (edematous blind-ending tubular structure) (mũi tên) xuất phát từ bờ đối diện mạc treo của hồi tràng đoạn xa. Ảnh chụp trong khi phẫu thuật (B) xác nhận tình trạng xoắn của túi thừa Meckel.
Hình 9B. Bệnh nhân nam 36 tuổi bị đau ở một phần tư dưới bên phải diễn tiến trong 36 giờ.
Hình ảnh CT mặt cắt axial (A) cho thấy một cấu trúc dạng ống có đầu tận phù nề (edematous blind-ending tubular structure) (mũi tên) xuất phát từ bờ đối diện mạc treo của hồi tràng đoạn xa. Ảnh chụp trong khi phẫu thuật (B) xác nhận tình trạng xoắn của túi thừa Meckel.
Xoắn manh tràng (Cecal Volvulus)
Xoắn manh tràng chiếm khoảng 25% trong tổng số các trường hợp xoắn đại tràng (colonic volvulus) và thường được phân loại thành hai loại xoắn (twists). Khoảng 50% bệnh nhân, manh tràng sẽ xoắn theo mặt phẳng trục, xoay theo chiều kim đồng hồ (clockwise) hoặc ngược chiều kim đồng hồ (counterclockwise) quanh trục dài của nó và nằm ở vị trí một phần tư dưới bên phải (Hình 10A, 10B, 10C, 10D, 10E và 10F). Khoảng 50% bệnh nhân còn lại xoắn theo kiểu được gọi là “kiểu vòng – loop type” của xoắn manh tràng mà trong đó manh tràng sẽ vừa xoắn vừa lộn ngược, thường nằm ở một phần tư bụng trên bên trái (Hình 10A, 10B, 10C, 10D, 10E và 10F).
Trong một số trường hợp, manh tràng gấp về phía trước mà không bị xoắn và được gọi là “manh tràng nâng cao – cecal bascule”. Manh tràng nâng cao (Cecal bascule) thường được thấy là manh tràng giãn lớn ở giữa bụng. Xoắn manh tràng xảy ra chủ yếu ở những bệnh nhân có khiếm khuyết sự phát triển về việc cố định của phúc mạc, làm cho đoạn gần của đại tràng được tự do và di động. Tỷ lệ xoắn manh tràng tăng lên được thấy ở phụ nữ mang thai và ở những bệnh nhân bị giãn đại tràng bên phải, có thể bị gây ra do thụt tháo (enema) hoặc nội soi đại tràng (colonoscopy) gần đây.
Biểu hiện lâm sàng thay đổi, với khởi phát đau bụng cấp tính hoặc từ từ, chướng bụng (distention) và nôn (vomiting). Các biến chứng bao gồm thiếu máu cục bộ đại tràng, hoại tử và thủng. Hình X-quang có thể cho thấy manh tràng giãn điển hình với hình hạt cà phê (coffee bean–shaped) ở một phần tư bụng trên bên trái. Dấu hiệu xoáy nước (whirl sign) cho thấy xoắn của các mạch máu mạc treo quanh vùng ruột bị xoắn cùng với sự thu hẹp giống mỏ chim (beaklike) của ruột đi vào đoạn ruột xoắn có thể được thấy trên hình ảnh cắt lớp vi tính (Hình 10A, 10B, 10C, 10D, 10E và 10F). Xoắn manh tràng thường được điều trị bằng phẫu thuật vì việc tháo xoắn qua nội soi (endoscopic reduction) có liên quan đến tỷ lệ tái phát cao. Các trường hợp không biến chứng được phẫu thuật tháo xoắn bằng phương pháp cố định manh tràng (cecopexy) hoặc cắt đại tràng (colectomy). Các trường hợp biến chứng, ví dụ như những trường hợp có bằng chứng thiếu máu cục bộ được điều trị bằng phương pháp cắt đại tràng.
Hình 10A. Xoắn manh tràng (Cecal volvulus).
Hình A: Hình minh họa cho thấy biến thể không có vòng (non-loop variant) (mũi tên) của xoắn manh tràng (A) và manh tràng nâng cao (cecal bascule) (B).
Hình 10B. Xoắn manh tràng (Cecal volvulus).
Hình B: Hình minh họa cho thấy biến thể không có vòng (non-loop variant) (mũi tên) của xoắn manh tràng (A) và manh tràng nâng cao (cecal bascule) (B).
Hình 10C. Xoắn manh tràng.
Hình X-quang (C) cho thấy kiểu biến thể dạng vòng của xoắn manh tràng ở bệnh nhân nữ 54 tuổi bị đau bụng cấp. Hình X-quang cho thấy manh tràng giãn đặc trưng với hình hạt cà phê, với đỉnh của manh tràng hướng về một phần tư bụng trên bên trái. Mẫu bệnh phẩm bệnh lý (D) cho thấy manh tràng xoắn có thiếu máu cục bộ.
Hình 10D. Xoắn manh tràng.
Hình X-quang (C) cho thấy kiểu biến thể dạng vòng của xoắn manh tràng ở bệnh nhân nữ 54 tuổi bị đau bụng cấp. Hình X-quang cho thấy manh tràng giãn đặc trưng với hình hạt cà phê, với đỉnh của manh tràng hướng về một phần tư bụng trên bên trái. Mẫu bệnh phẩm bệnh lý (D) cho thấy manh tràng xoắn có thiếu máu cục bộ.
Hình 10E. Xoắn manh tràng.
Xoắn manh tràng ở bệnh nhân nam 64 tuổi bị đau bụng dưới trong nhiều giờ và chướng bụng ngày càng tăng. Hình ảnh CT mặt cắt axial (E) cho thấy dấu mỏ chim của manh tràng (mũi tên), đi vào đoạn ruột bị xoắn, và manh tràng bị xoắn giãn có thiếu máu cục bộ đã được xác nhận bằng hình ảnh chụp trong khi phẫu thuật (F).
Hình 10F. Xoắn manh tràng.
Xoắn manh tràng ở bệnh nhân nam 64 tuổi bị đau bụng dưới trong nhiều giờ và chướng bụng ngày càng tăng. Hình ảnh CT mặt cắt axial (E) cho thấy dấu mỏ chim của manh tràng (mũi tên), đi vào đoạn ruột bị xoắn, và manh tràng bị xoắn giãn có thiếu máu cục bộ đã được xác nhận bằng hình ảnh chụp trong khi phẫu thuật (F).
Xoắn đại tràng ngang (Transverse Colonic Volvulus)
Tắc ruột quai kín (Closed-loop obstruction) của đại tràng ngang chiếm dưới 5% trong số tất cả các trường hợp xoắn đại tràng và có liên quan đến tỷ lệ tử vong cao hơn so với xoắn đại tràng sigma hoặc manh tràng. Bệnh nhân có thể bị đau bụng dữ dội cấp tính. Các yếu tố nguy cơ của xoắn đại tràng ngang bao gồm tình trạng lỏng lẻo của mạc treo đại tràng ngang (transverse mesocolon), dây chằng dạ dày-đại tràng (gastrocolic ligament) và các điểm bám dây chằng của đại tràng góc gan hoặc góc lách. Ngoài ra còn do tình trạng đại tràng ngang dài, táo bón và chướng căng đại tràng.
Xoắn đại tràng ngang có thể liên quan đến hội chứng Chilaiditi và tình trạng ruột xoay bất toàn bẩm sinh (congenital malrotation). Giống như hầu hết các tình trạng tắc ruột mức độ nặng, có thể xảy ra các biến chứng thiếu máu cục bộ, hoại tử và thủng ruột. Xoắn đại tràng ngang có các đặc điểm hình ảnh ít đặc hiệu hơn so với xoắn đại tràng sigma hoặc xoắn manh tràng. Các dấu hiệu hình ảnh bao gồm giãn đại tràng ngang với giãn đoạn gần và xẹp đại tràng ở đoạn xa, thu hẹp lại giống mỏ chim của ruột dẫn vào đoạn ruột xoắn và dấu hiệu xoáy trên CT, cho thấy xoắn của các mạch máu mạc treo xung quanh đoạn ruột xoắn (Hình 11A, 11B, 11C và 11D). Điều trị bao gồm phẫu thuật tháo xoắn có hoặc không có cố định đại tràng và cắt bỏ đoạn ruột hoại tử hoặc các đoạn đại tràng dư thừa.
Hình 11A. Bệnh nhân nam 30 tuổi bị đau bụng cấp tính, có tiền sử đau bụng dữ dội, từng cơn, tự khỏi trong 6 tháng.
A, Hình minh họa cho thấy xoắn đại tràng ngang (mũi tên).
Hình 11B. Bệnh nhân nam 30 tuổi bị đau bụng cấp tính, có tiền sử đau bụng dữ dội, từng cơn, tự khỏi trong 6 tháng.
B, X-quang (B) cho thấy quai ruột giãn (dilated bowel loop) ở một phần tư bụng trên giữa bên trái. Hình ảnh chụp có thụt tháo thuốc cản quang (C) cho thấy ruột thu hẹp lại giống mỏ chim (mũi tên) dẫn vào đại tràng ngang giãn và đại tràng ngang bị xoắn có thiếu máu cục bộ được ghi nhận trên ảnh chụp trong khi phẫu thuật (D).
Hình 11C. Bệnh nhân nam 30 tuổi bị đau bụng cấp tính, có tiền sử đau bụng dữ dội, từng cơn, tự khỏi trong 6 tháng.
X-quang (B) cho thấy quai ruột giãn (dilated bowel loop) ở một phần tư bụng trên giữa bên trái. Hình ảnh chụp có thụt tháo thuốc cản quang (C) cho thấy ruột thu hẹp lại giống mỏ chim (mũi tên) dẫn vào đại tràng ngang giãn và đại tràng ngang bị xoắn có thiếu máu cục bộ được ghi nhận trên ảnh chụp trong khi phẫu thuật (D).
Hình 11D. Bệnh nhân nam 30 tuổi bị đau bụng cấp tính, có tiền sử đau bụng dữ dội, từng cơn, tự khỏi trong 6 tháng.
X-quang (B) cho thấy quai ruột giãn (dilated bowel loop) ở một phần tư bụng trên giữa bên trái. Hình ảnh chụp có thụt tháo thuốc cản quang (C) cho thấy ruột thu hẹp lại giống mỏ chim (mũi tên) dẫn vào đại tràng ngang giãn và đại tràng ngang bị xoắn có thiếu máu cục bộ được ghi nhận trên ảnh chụp trong khi phẫu thuật (D).
Xoắn đại tràng sigma (Sigmoid Volvulus)
Xoắn đại tràng sigma chiếm khoảng 2/3 tổng số xoắn đại tràng và xảy ra khi đại tràng sigma xoắn quanh mạc treo của nó. Nhìn chung được coi là tình trạng mắc phải, tình trạng xoắn đại tràng sigma phổ biến hơn ở các nước đang phát triển, nơi mà chế độ ăn nhiều chất xơ dẫn đến tăng khối lượng phân và giãn đại tràng sigma. Ngoài ra, táo bón mạn tính có thể làm dễ cho việc xoắn đại tràng thông qua tình trạng chướng khí ở đại tràng sigma.
Về mặt lâm sàng, bệnh nhân có thể biểu hiện đau bụng cấp tính hoặc từ từ, chướng bụng, nôn và táo bón. Xoắn đại tràng sigma có thể có biến chứng do thiếu máu cục bộ đại tràng, hoại tử và thủng.
Các đặc điểm X-quang đặc trưng bao gồm đại tràng sigma giãn thường hướng về một phần tư bụng trên bên phải với hình chữ U ngược và thấy ít khí trong trực tràng (Hình 12A, 12B, 12C, 12D, 12E và 12F). Có thể thấy ruột thuôn nhỏ lại giống mỏ chim dẫn vào đoạn đại tràng bị xoắn trên hình ảnh Xquang có thụt tháo thuốc cản quang hoặc trên CT. Dấu hiệu xoáy nước trên CT biểu thị sự xoắn của các mạch máu mạc treo xung quanh đoạn ruột xoắn và có thể hỗ trợ đưa ra chẩn đoán trên hình ảnh cắt lớp vi tính (Hình 12A, 12B, 12C, 12D, 12E và 12F). Điều trị bằng phương pháp nội soi tháo xoắn (endoscopic reduction) thành công trong phần lớn các trường hợp. Sau khi nội soi tháo xoắn, các trường hợp không biến chứng có thể được cắt bỏ bằng phẫu thuật theo chương trình. Các trường hợp có biến chứng, ví dụ như các trường hợp có bằng chứng thiếu máu cục bộ, được điều trị bằng phẫu thuật cắt đại tràng sigma.
Hình 12A. Xoắn đại tràng sigma.
A, Hình minh họa xoắn đại tràng sigma cho thấy sự xoắn của đại tràng sigma quanh trục mạc treo của nó (mũi tên).
Hình 12B. Xoắn đại tràng sigma.
Hình X-quang (B) và ảnh chụp trong khi phẫu thuật (C) của bệnh nhân nam 75 tuổi có tiền sử đau bụng ngày càng tăng trong 3 ngày và táo bón trong 1 ngày cho thấy hình dạng chữ “U” ngược đặc trưng của đại tràng sigma giãn và xoắn.
Hình 12C. Xoắn đại tràng sigma.
Hình X-quang (B) và ảnh chụp trong khi phẫu thuật (C) của bệnh nhân nam 75 tuổi có tiền sử đau bụng ngày càng tăng trong 3 ngày và táo bón trong 1 ngày cho thấy hình dạng chữ “U” ngược đặc trưng của đại tràng sigma giãn và xoắn.
Hình 12D. Xoắn đại tràng sigma.
D, Hình ảnh chụp đại tràng có thụt tháo với barit ở bệnh nhân nữ 61 tuổi có tiền sử mạn tính về bệnh lý mô liên kết hỗn hợp có biểu hiện đau bụng, cho thấy hình ảnh thu hẹp giống mỏ chim ở đại tràng sigma (mũi tên) trong trường hợp xoắn đại tràng sigma này.
Hình 12E. Xoắn đại tràng sigma.
Hình ảnh CT mặt cắt axial (E) ở bé trai 13 tuổi có bệnh sử đau bụng 24 giờ cho thấy đại tràng sigma giãn và dấu xoáy nước của các mạch máu mạc treo (mũi tên). Ảnh chụp trong khi phẫu thuật (F) cho thấy các mạch máu mạc treo bị xoắn.
Hình 12F. Xoắn đại tràng sigma.
Hình ảnh CT mặt cắt axial (E) ở bé trai 13 tuổi có bệnh sử đau bụng 24 giờ cho thấy đại tràng sigma giãn và dấu xoáy nước của các mạch máu mạc treo (mũi tên). Ảnh chụp trong khi phẫu thuật (F) cho thấy các mạch máu mạc treo bị xoắn.
TÀI LIỆU THAM KHẢO:
Abdominal Twists and Turns: Part I, Gastrointestinal Tract Torsions With Pathologic Correlation.
Người dịch: Bs. LÊ THỊ NY NY – Anhvanyds.
Để lại một phản hồi Hủy